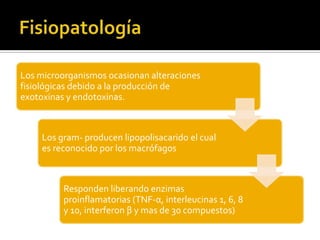
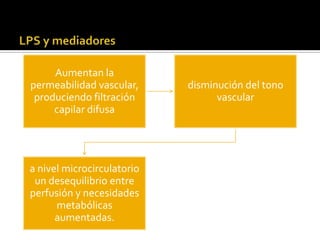
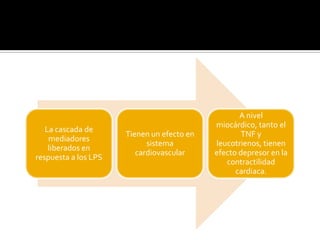
La sepsis es causada comúnmente por bacterias, aunque también puede ser por virus, hongos o tuberculosis. Los factores de riesgo incluyen la edad, estado inmunológico y zona geográfica. Los gramnegativos son los más frecuentes, especialmente E. coli en niños sanos y Pseudomonas aeruginosa en pacientes oncológicos. El uso inadecuado de antibióticos, sondas y equipo médico también contribuye. La sepsis causa alteraciones fisiológicas graves que requieren cuidados intensivos como ventilación mecánica