06. PENFIGO.ppt
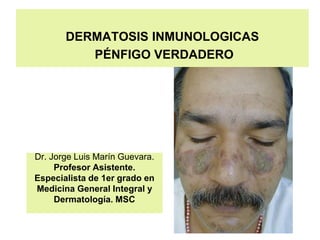
- 1. Dr. Jorge Luis Marín Guevara. Profesor Asistente. Especialista de 1er grado en Medicina General Integral y Dermatología. MSC DERMATOSIS INMUNOLOGICAS PÉNFIGO VERDADERO
- 2. SUMARIO Pénfigo: • Concepto • Manifestaciones clínicas • Diagnóstico • Tratamiento • Consideraciones generales
- 3. OBJETIVOS • Identificar las lesiones del Pénfigo • Indicar e interpretar los exámenes complementarios necesarios para el diagnóstico de estas afecciones • Indicar el tratamiento adecuado y orientar las medidas higienico-epidemiológicas correspondientes
- 4. • Enfermedades Ampollare • Grupo de afecciones en las que la lesión elemental que predomina es la ampolla • Pueden afectar la piel y/o mucosas. • Pueden ser congénitas y adquiridas • Obedecen a diferentes causas. Muchas de ellas son de origen autoinmune
- 5. ENFERMEDADES AMPOLLARES AUTOINMUNES. CONCEPTO • Tendencia crónica • Caracterizadas por la producción de ampollas en la piel y/o mucosas, en las que existe producción de autoanticuerpos contra diversos autoantígenos. • Se clasifican de acuerdo a la localización de la ampolla (Intraepidérmica o subepidérmica) y a la producción de los diferentes autoanticuerpos (IgG, IgA, C3).
- 6. CLASIFICACION • Pénfigo • Penfigoides • Epidermolisis bulosa adquirida • Dermatitis herpetiforme • Dermatosis IgA lineal • Lupus eritematoso ampollar
- 7. PÉNFIGO CONCEPTO. • Son un grupo de enfermedades crónicas autoinmunes que evolucionan formando ampollas por brotes, que afecta la piel y/o las mucosas. • Las ampollas son intraepidérmica, y se produce por: _Ruptura de los puentes intercelulares( ACANTOLÍSIS) _ Por depósitos de Inmunoglobulina G, dirigida contra la superficie celular de los queratinocitos y circulando en el suero.
- 8. FORMAS CLINICAS DE PENFIGO • Pénfigo vulgar • Pénfigo vegetante • Pénfigo foliáceo • Pénfigo eritematoso • Pénfigo herpetiforme • Pénfigo IgA • Pénfigo inducido por fármacos • Pénfigo paraneoplásico
- 9. MANIFESTACIONES CLÍNICAS • El CC esta relacionadas con la variante de Pénfigo de que se trate. • Lesión que predomina( la ampolla ) que es siempre la lesión inicial, también se observan , las lesiones que aparecen como consecuencia de la evolución de estas ampollas, es decir costras por la desecación del contenido y áreas denudadas por ruptura de las mismas. • las ampollas son Intraepidermicas y en dependencia de la ubicación de las mismas dentro de la epidermis, así será la duración de esta lesión.
- 10. • Signo característico SIGNO DE NIKOLSKY, que se explora haciendo presión con el dedo en la piel perilesional aparentemente sana y el resultado es un desprendimiento de la epidermis, lo cual se explica por el fenómeno histológico que se produce (ancatolísis), es decir por la pérdida de cohesión entre las células. • Otro tipo de exploración que se puede realizar para identificar este fenómeno, es hacer presión sobre la ampolla y observamos como el líquido se distiende bajo la piel (fenómeno de expansión de la ampolla o SIGNO DE ASBOE- HANSEN),
- 11. PÉNFIGO VULGAR. • Se característica por la aparición sobre piel aparentemente sana de ampollas tensas, duraderas, por su ubicación en la parte mas baja de la epidermis (suprabasal). • El líquido de la ampolla, al principio es trasparente, pero con posterioridad puede ser hemorrágico e incluso ser purulento. • Las ampollas al romperse siguen la evolución de áreas denudadas, costras y poca tendencia a la curación, • aumentan de tamaño por confluencia de las mismas. • Cualquier mucosa puede afectarse, siendo mas frecuentemente afectada la oral.
- 12. PÉNFIGO VULGAR • El signo de Nikolsky es positivo. • Puede haber gran toma del estado general, por la dificultad en la alimentación de estos pacientes. • . Pueden aparecer síntomas de ardor y prurito. • Suele aparecer a partir de la 4ta. década de la vida, aunque hay formas juveniles, que comienzan en edades tempranas y tienen igual comportamiento. • El Pénfigo herpetiforme y el Pénfigo vegetante se han considerado como variantes de Pénfigo vulgar.
- 13. El Pénfigo herpetiforme Pénfigo vegetante •existe un polimorfismo lesional (con placas policíclicas, vesículas agrupadas en ramillete) •Acompañadas de prurito intenso •La característica fudamental es la predilección por las flexuras (grandes pliegues). •Aparecen ampollas flácidas, que se convierten en erosiones y después en vegtaciones o proliferaciones papilomatosas.
- 14. . Lesiones erosivas en el Pénfigo vulgar
- 15. Afectación de la mucosa oral en paciente con Pènfigo vulgar
- 16. Lesiones erosivas en mucosa del glande de paciente con Pénfigo vulgar
- 17. Lesiones papilomatosas, vegetantes en axila de paciente con Pénfigo vegetante
- 18. Lesiones vegetantes en regiones inguinales en paciente con Pénfigo vegetante
- 19. PENFIGO FOLIACEO • Variedad benigna de Pénfigo • Aparece a partir de la 4ta. década de la vida, se ha observado en niños de hasta 2 meses de nacidos. • Se trata de la aparición de ampollas flácidas que se rompen con facilidad, que forman costras y superficies húmedas, que tienden a sangrar con facilidad. • El cuadro puede extenderse hasta ocupar grandes áreas corporales y las ampollas no suelen verse sino una gran exfoliación, con humedad y fetidez. • Signo de Nikolsky positivo. • Hay buen estado general • la afectación de las mucosas es rara y cuando aparece recuerda un estomatitis erosiva.
- 20. . Pénfigo vulgar
- 22. Lesiones escamo- costrosas en tórax anterior en paciente con Pénfigo foliáceo
- 23. Pénfigo foliáceo
- 24. PENFIGO ERITEMATOSO • Se le ha denominado también Síndrome de Senear-Usher. • Esta considerado como un variante de P. Foliáceo • Aparición en personas a partir de la 5ta. década de la vida. • Puede simular clínicamente un Lupus Eritematoso o una Dermatitis seborreica. • Las lesiones suelen ser escamo-costrosas, que comienzan con ampollas de predilección en áreas expuestas al so , como cuero cabelludo, la cara el cuello, V del escote y parte superior de la espalda. • El signo de Nikolsky es positivo • No hay afectación de mucosas.
- 25. . Lesiones escamo- costrosas en la cara como Alas de mariposa que simulan un lupus eritematoso en paciente con Pénfigo eritematoso
- 26. • Existen otras variantes poco frecuentes, Pénfigo inducido por fármacos • Los medicamentos mayormente involucrados son el Captopril y la D- Penicilamina. • La mayorìa de estos pacientes experimentan una regresión del cuadro al descontinuar la droga que está produciendo el Pénfigo • La otra variante que es el Pénfigo paraneoplásico, Se caracteriza por estar presente una neoplasia subyacente, habitualmente de tejido linfoide. Es muy importante la gran afectación de las mucosas con erosiones muy dolorosas. Existe un polimorfismo lesional, es decir además de las ampollas pueden aparecer, maculas, pápulas, erosiones , costras y lesiones pápulo- escamosas muy pruriginosas, lo cual no es habitual en las formas clásicas. • Las neoplasias pueden preceder o detectarse en el curso de la enfermedad cutánea. Las neoplasias más frecuentes son: Leucemias, Linfomas o Timomas. En esta variante la evolución es tórpida y existe una notable rebeldía en la respuesta al tratamiento.
- 27. Ampollas bien constituidas y erosiones extensas y profundas en paciente con Pénfigo paraneoplásico
- 28. DIAGNÓSTICO • El Diagnóstico clínico ( características de cada una de las variantes) • Diferentes exámenes de laboratorio que nos ayudarán a corroborar este diagnóstico y a diferenciar una forma clínica de otra.
- 29. Exámenes de laboratorio para diagnóstico de Pénfigo • BIOPSIA DE PIEL • CITODIAGNÓSTICO DE TZANCK • INMUNOFLUORESCENCIA DIRECTA (IFD) • INMUNOFLUORESCENCIA INDIRECTA (IFI) • TÉCNICAS DE INMUNOIMICROSCOPÍA ELECTRÓNICA
- 30. El citodiagnóstico de TZANCK • Es una prueba sencilla que nos permitirá observar la presencia de células acantolíticas en la base de la ampolla. • Es efectiva hasta en el 90% de los casos. • Se obtiene material de la base de la ampolla y mediante una coloración (Giemsa), podrán observarse estas células.
- 31. La histopatología • Fundamental • biopsia de la piel que abarque la totalidad de la ampolla • mediante la coloración de Hematoxilina y eosina se observar una ampolla intraepidérmica con acantolísis, que en cada una de las variantes tiene su peculiaridad. • Siendo lo mas importante la localización de la ampolla, que en el Pénfigo vulgar y vegetante es suprabasal y en el foliáceo y eritematoso es subcórnea.
- 32. Ampolla subcórnea con células acantolíticas en el interior de la ampolla en Pénfigo foliáceo y eritematoso Ampolla intraepidermica con acantolisis en Pénfigo vulgar y vegetante
- 33. La inmunofluorescencia directa (IFD) Se determina mediante esta la presencia de autoanticuerpos IgG, contra la superficie de los queratinocitos en la muestra de biopsia de piel, tomada del área perilesional aparentemente sana. En la IFD, depósitos de Igg en la superficie de los queratinocitos.
- 34. La Inmunofluorescencia indirecta (IFI) •Esta relacionada con la determinación de IgG y c3 en el suero de estos pacientes. •Especialmente la IFD deberá ser positiva en los pacientes con Pénfigo, ya que de no ser así el diagnóstico sería cuestionable. • La IFI es positiva en el 75% de los casos ya que en enfermedad incipiente o en remisión puede ser negativa. • Además de la IgG podemos encontrar depósitos de C3.
- 35. La inmunomicroscopía electrónica • no sirve para precisar exactamente la localización de la ampolla y la presecia con exactitud de los depósitos de las inmunoglobulinas
- 36. Diagnostico diferencial ENTIDAD CLÍNICA HISTOPATOLOGÍA INMUNOHISTOQU ÍMICA Penfi goide Ampollas grandes y tensas, lesiones urticariformes, en piel normal o eritematoso. La ampolla al romper no tiende a extenderse a la periferia. Marcado prurito. Mucosa afectada en 10 a 35% de los casos y se limita a mucosa oral Ampolla subepidérmica con presencia de eosinófilos. NO ACANTOLISIS IFD- IgG y C3 con patrón lineal en la unión dermo- epidérmica
- 37. ENTIDAD CLÍNICA HISTOPATOLOGÍA INMUNOHISTOQUÍ MICA Epidermoli sis Bulosa Adquirida Muy similar al Penfigoide. Cura dejando cicatriz y quistes de Milium. Las lesiones en zonas expuestas a traumas. Ampolla subepidérmica con separación neta de la epidermis de la dermis. Puede o no haber células inflamatorias NO ACANTOLISIS IFD- Depósitos de IgG en la unión dermo- epidémica. Tambien puede haber Complement o, IgA e IgM
- 38. ENTIDAD CLÍNICA HISTOPATOLOGÍA INMUNOHISTO QUÍMICA Dermatitis herpetiforme Polimorfismo lesional. Distribución simétrica de las lesiones, como imágenes en espejo. Prurito y ardor intenso. En pacientes mas jóvenes. No hay afectación de mucosas. Enteropatía relacionada con el glutén asociada Ampolla subepidérmica con presencia de polimorfonucle ares NO ACANTOLISIS IFD- IgA granular en la unión dermo- epidérmi ca
- 39. ENTIDAD CLÍNICA HISTOPATOLOGÍA INMUNOHISTOQUÍ MICA Derm atosis IgA lineal En ocasiones indistinguibles de la Dermatitis herpetiforme. Es frecuente la afectación de las mucosas hasta /0% de los casos, generalmente orales y pueden ser graves Ampolla subepidérmica con agregación de neutrófilos a lo largo de la membrana basal. Pude haber leve infiltrado de linfocitos alredor de los vasos sanguineos. NO ACANTOLISIS IFD- Depósitos de IgA de disposición lineal a lo largo de la membrana basal
- 40. ENTIDAD CLÍNICA HISTOPATOLOGÍA INMUNOHISTOQUÍ MICA Lupus eritemat oso ampollar Manifestacion es clínicas, habitualmente de Lupus sistémico con presencia de ampollas Ampolla subepidérmica con marcada infiltración neutrofílica y formación de microabscesos papilares. NO ACANTOLISIS IFD-Depósitos de IgG, IgA, IgM, C3, C4, C1q, proprdina, factor B, depositados en una banda granular o lineal en la unión dermo- epidérmica
- 41. ENTIDAD CLÍNICA HISTOPATOLOGÍA INMUNOHISTOQUÍ MICA Pénfigo familiar benigno Es un proceso hereditario autonómico dominante. Aparece en la 2da. década de la vida. Lesiones vesico- ampollares y costrosas fundamentalmente en los pliegues. Es rara la afectación de mucosas. Generalmente existe infección secundaria Existe ACANTOLISIS, clivaje suprabasal y edema intercelular. La apariencia histológica se describe como una ¨ pared de ladrillos derrumbados¨ IFD e IFI- NEGATIVA S
- 42. TRATAMIENTO • La utilización de los glucocorticoides sistémicos y de la terapia inmunosupresora asociada ha mejorado de forma espectacular el pronóstico del Pénfigo, sin embargo aun es una enfermedad con una gran morbi-mortalidad. • La mayoría de los autores coinciden en comenzar con dosis altas de esteroides en la enfermedad activa e ir disminuyendo progresivamente en días alternos de acuerdo a la evolución del caso. • Siempre debe comenzara partir de 60 mg hasta 200mg de Prednisona y deben asociarse los inmunosupresores para contrarrestar los efectos adversos. • Debe tenerse en cuenta también las medidas generales que siempre se tienen en cuenta con la medicación asteroidea.
- 43. Como medidas generales higiénico- dietéticas tenemos las siguientes recomendaciones: • Dieta: Hiperproteica, baja en carbohidratos, grasas y sales con atención a niveles de calcio y potasio y suplemento de calcio y vitamina D • Estilo de vida adecuado. Evitando exposición al sol excesiva, evitar traumatismo. Evitar hábitos tóxicos • Actividad monitorial de la enfermedad. • Uso de esteroides potentes tópicos e intralesionales • Higiene oral y tratamiento peridontal. • Tratar infecciones oportunistas: (baños y fomentos antisépticos, nistatina tópica y oral, anfotericina B y imidazoles)
- 44. Medicamentos más usados y dosis recomendadas MEDICAMENTON DOSIS DURACION Prednisolona De 1 a 1,5 mg /kg por día ( hasta 120-240 mg por día) oral Prednisolona 60-100 mg/día en pulso EV Metilprednisolona 1 g en pulso EV en 3 horas y cada 24 horas Repetir por 5 días consecutivos Dexametasona 100mg dias alternos oral
- 45. MEDICAMENTON DOSIS DURACION Prednisona + ciclofosfamida 100-120mg/día + 100mg/dia respectivamente 15 días a 1 mes, según control Azatriopina (sola o con Prednisona) 2,5mg/Kg/día Ciclosfosfamida 1 a 3 mg/Kg/día Dapsone 100 a 200mg/día
- 46. Consideraciones generales para el tratamiento • Comenzamos con Prednisona: 100- 120 mg por día más Ciclosfosfamida 100 a 150 mg por día y por vía oral de 15 días a un mes. • una vez que se ha controlado la enfermedad para reducir las dosis de esteroides y minimizar los efectos adversos se comienza con esquema alternativo.
- 47. Si control del cuadro iremos disminuyendo el esquema según se expresa a continuación. La dosis de Prednisona bajará a 80 mg y posteriormente será reducida progresivamente en días alternos10mg, hasta alcanzar 50 mg y a partir de este momento 5 mg en días alternos hasta llegar a 0. La ciclofosfamida se mantendrá a la misma dosis y por tanto llegará el momento en que el paciente no tome medicamentos uno de los días. El día que aun toma medicamento se irá disminuyendo la dosis 5 mg en días alternos cada semana hasta 30 mg y se mantendrá esta dosis por 3 meses, así como los 100mg de Ciclofosfamida. La duración de este segundo esquema estará en dependencia del control del paciente. Mantenimiento: Cuando la terapia alternativa con Prednisona 30 mg + Ciclofosfamida 100mg en dias alternos haya sido administrada por los 3 meses, se comenzará a disminuir ambas drogas gradualmente, la Prednisona de 5mg en 5mg semanal y la Ciclofosfamida de 25mg en 25mg. La dosis mínima dependerá de cada paciente y esta puede llegar a ser Prednisona 5 mg+ Ciclofosfamida 25 mg 1 vez semanal.
- 48. OTRAS ALTERNATIVAS TERAPEUTICAS • Altas dosis de inmunoglobulina E. • Plasmaféresis • PUVA, • Fototerapia extracorporea
- 49. Bibliografía Básica • Pérez M, Navarro JL. Enfermedades del tejido conectivo. En: Manzur J. Dermatología. Cap. 10 editorial Ciencias Médicas. 2002 p. 147-160 • Pérez M, Navarro JL. Enfermedades ampollares. En: Manzur J. Dermatología. Cap. 10 editorial Ciencias Médicas. 2002 p. 134-146
- 50. Bibliografía Complementaria • Febrer Bosch I. Capítulo 5 Conectivopatías: Lupus eritematoso En: Moraga Llop FA. Protocolos diagnósticos y terapéuticos en Dermatología Pediátrica. Madrid: Asociación Española de Pediatría; 2007 [citado 28 Abr 2008]. Disponible en: http://www.aeped.es/protocolos/dermatologia/dos/5.pdf • Mascaró Galis JM. Enfermedades ampollares no hereditarias En: Moraga Llop FA. Protocolos diagnósticos y terapéuticos en Dermatología Pediátrica. Madrid: Asociación Española de Pediatría; 2007 [citado 28 Abr 2008]. Disponible en: http://www.aeped.es/protocolos/dermatologia/uno/ampoll anohereditaria.pdf
- 51. FIN