Prolapso genital e incontinencia urinaria
- 1. Prolapso genital IPG. Campos, Efrangi IPG. Carrasquilla, Fabiana IPG. Castillo, Roxanna IPG. Colina Jhoselyn
- 2. Pelvis: • Sist. Urinario • Sist. Genital o Reproductivo • Sist. Digestivo Piso Pélvico El diafragma pélvico formado por los haces puborrectal y pubococcígeo (A) El haz iliococcígeo (B) que en conjunto con los anteriores forman el MÚSCULO ELEVADOR DEL ANO. El músculo coccígeo (C) que en conjunto con el músculo elevador del ano, forma el DIAFRAGMA PÉLVICO.
- 3. Disposición de las fibras del músculo elevador del ano, haz pubococcígeo (PC) y puborrectal (PR). Ubicación y relación con esfínter anal interno (EAI) y externo (EAE) y órganos pélvico de anterior a posterior: vejiga (V), útero (U) y recto (R) Haces puborrectal y pubococcígeo: pubovaginal, puboperineal y puboanal (A) El haz iliococcígeo (B) El músculo coccígeo (C
- 4. Músculos Elevadores Del Ano MÚSCULO PUBOCOCCÍGEO El pubovaginal se refiere a las fibras mediales que se insertan en las paredes laterales de la vagina, las fibras del músculo que llegan a la vagina son las encargadas de elevar la uretra durante la contracción de la musculatura pélvica. De ahí que contribuyan a la continencia urinaria. El puboperineal se refiere a las fibras que se insertan en el cuerpo perineal y jalan esta estructura hacia la sínfisis del pubis. El puboanal se refiere a las fibras que se insertan en el ano en la hendidura interesfintérica, entre los esfínteres anales interno y externo. Estas fibras elevan el ano y, junto con el resto de las fibras pubococcígeas y puborrectales, mantienen estrecho el hiato urogenital.
- 5. Músculos Elevadores Del Ano MÚSCULO PUBORRECTAL El puborrectal representa las fi bras mediales e inferiores del complejo muscular elevador del ano que se originan a ambos lados del pubis y forman un cabestrillo con forma de U detrás de la unión anorrectal La acción del puborrectal atrae la unión anorrectal hacia el pubis, lo que contribuye a mantener el ángulo anorrectal. Este músculo se considera parte del complejo esfintérico anal y contribuye a mantener la continencia fecal
- 6. Músculos Elevadores Del Ano Músculo iliococcígeo El iliococcígeo, la parte más posterior y delgada de los músculos elevadores del ano, tiene una importante función de sostén. Se origina a los lados, en el arco tendinoso del elevador del ano y las espinas isquiáticas. Las fibras musculares de un lado se unen con las del lado contrario en el cóccix y el rafe iliococcígeo, también denominado rafe anococcígeo La placa del elevador es el término clínico usado para describir la región entre el ano y el cóccix que se forma sobre todo por la inserción de los músculos iliococcígeos. Esta porción de los músculos elevadores forma un anaquel de soporte en el cual descansan el recto, la parte superior de la vagina y el útero.
- 7. Músculos Elevadores Del Ano Músculo Iliococcígeo Una teoría sugiere que el soporte de la placa del elevador previene la tensión o estiramiento excesivo del Tejido Por consiguiente, la lesión neuromuscular de los músculos elevadores del ano puede llevar al colgamiento final o inclinación vertical de la placa del elevador y del hiato urogenital. Por consiguiente, el eje vaginal se vuelve más vertical y el cuello uterino se orienta sobre el hiato abierto. El efecto mecánico de este cambio es el aumento de la tensión sobre los tejidos conjuntivos que soportan las vísceras pélvicas. Está demostrado que el aumento del tamaño del hiato urogenital se relaciona con una mayor gravedad del prolapso de órganos pélvicos
- 8. ACCIONES DEL MÚSCULO ELEVADOR DEL ANO El músculo elevador del ano en cortes coronales. Se observa la forma de embudo o “V” en estado de reposo (A). Durante la contracción voluntaria se produce la elevación de la unión anorrectal y la horizontalización de sus fibras (B). Durante la defecación el músculo se relaja y elonga permitiendo la correcta alineación de recto y conducto anal para permitir el paso de las heces
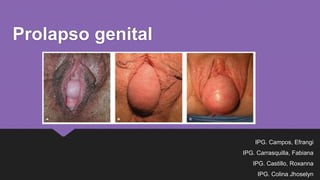
- 9. Prolapso Genital Es un trastorno con signos y síntomas específicos que deteriora la función normal y reduce la calidad de vida. Sus signos comprenden descenso de uno o mas de los siguientes: pared vaginal anterior, pared vaginal posterior, útero y cuello uterino, cúpula vaginal después de una histerectomía o perineo.(Haylen,2010). Es un descenso o desplazamiento de los órganos pélvicos, como consecuencia del fallo de las estructuras de soporte y sostén. Es una variedad de hernia a través del hiato urogenital, que puede generar una enfermedad multisistemica con un efecto multidisciplinar, constituyendo una parte importante de la disfunción del suelo pélvico. (SEGO) Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 10. Prolapso Genital Factores de riesgo Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 11. Prolapso Genital Clasificación Puntos de pared anterior Punto Aa Punto Ba Se encuentra en la línea media de la pared vaginal anterior y se halla 3cm proximal al meato uretral externo. Localización proximal del pliegue uretrovesical. Representa el punto mas distal de cualquier posición de la pared vaginal anterior, esto es, el segmento de la vagina que en condiciones normales se extendería en posición cefálica desde el punto Aa. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 12. Prolapso Genital Puntos en la porción apical de la vagina Punto C Punto D Es el punto que esta en el borde mas distal del cuello uterino o en el margen mas evidente del muñon vaginal después de histerectomía total. Representa el nivel de inserción del ligamento uterosacro cardinal de la elongación cervicouterina. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 13. Prolapso Genital Puntos en la pared vaginal posterior Punto Ap Punto Bp Define un punto en la línea media de la pared vaginal posterior, 3cm proximal al himen. Este punto se halla a -3 cm en ausencia de prolapso. Es el punto mas distal de cualquier parte de la pared vaginal posterior. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 14. Prolapso Genital Hiato genital y cuerpo perineal El hiato genital se mide desde la parte media del meato uretral externo hasta la línea media posterior del anillo himenal. El cuerpo perineal se mide desde el margen posterior del hiato genital hasta la parte media de la abertura anal. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 15. Prolapso Genital Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 16. Prolapso Genital Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 17. Prolapso Genital Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 18. Prolapso Genital Fisiopatología Músculos del Piso Pélvico Pared vaginal Tejido Conjuntivo del piso pélvico Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 19. Prolapso Genital Fisiopatología Función del musculo elevador del ano Porciónileococcígea Forma una capa horizontal y plana que discurre desde una pared lateral de la pelvis hasta la otra. Músculopubococcígeo Se origina en ambos lados del hueso pubis, se fija en las paredes de la vagina, uretra, ano y cuerpo perineal. Se inserta en el cóccix. Músculopuborrectal Envuelve por la parte posterior al recto y se extiende hasta el esfínter anal externo. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 20. Prolapso Genital Fisiopatología Función del musculo elevador del ano • La actividad contráctil de reposo de los músculos elevadores del ano eleva al piso pélvico y comprime la vagina, uretra y recto hacia el hueso pubis, reduciendo el hiato genital y previene el prolapso de los órganos pélvicos. • Si disminuye el tono del musculo elevador del ano, la vagina desciende a su posición horizontal hasta adquirir una posición semivertical este fenómeno ensancha o abre el hiato genital y predispone al prolapso de las vísceras pélvicas. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 21. Fisiopatología Prolapso Genital Función del musculo elevador del ano El arco tendinoso de la fascia pelviana es una condensación de fascia parietal que cubre las caras mediales de los músculos obturador interno y elevador del ano. La perdida del tejido conjuntivo en la cúpula vaginal, lo cual causa distensión o laceración del arco tendinoso de la fascia pelviana, causando el prolapso. Los ligamentos uterosacros contribuyen al soporte apical al suspender y estabilizar al útero, cuello uterino y tercio superior de la vagina, anomalías del ligamento uterosacro como soporte de los órganos pélvicos contribuyen al prolapso. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 22. Fisiopatología Prolapso Genital Función de la pared vaginal • La pared vaginal consta de mucosa (epitelio y lamina propia), una capa muscular fibroelastica y una capa adventicia formada por tejido areolar laxo, abundantes fibras elásticas y haces neurovasculares. • La capa fibromuscular se une en sentido lateral con el arco tendinoso de la fascia pélvica y la fascia superior del elevador del ano. • En el tercio inferior de la vagina, la pared vaginal se une de modo directo a la membrana perineal y el cuerpo perineal. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 23. Fisiopatología Prolapso Genital Función del defecto en el prolapso de órganos pélvicos Laceraciones en distintos sitios de la“fascia endopélvica” que rodea a la pared vaginal hacen posible la herniación de los órganos pélvicos. El parto vaginal predispone al POP Cistocele o rectocele por distensión Cistocele o rectocele por desplazamiento El “defecto” primario que causa prolapso es la falta de soporte a nivel de la cúpula vaginal. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 24. Niveles de soporte vaginal Prolapso Genital • Suspende la parte superior o proximal de la vagina. Nivel I • Une la parte intermedia de la vagina en toda su longitud con el arco tendinoso de la fascia pélvica. Nivel II • Tiene su origen de la fusión de la parte distal de la vagina con las estructuras adyacentes. Nivel III Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 25. Abultami iento Urinarios Gastroint testinale s Disfunció ón Sexual Dolor Pélvico y y de Espalda Asintom ático Valoración Síntomas Prolapso Genital Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 26. Exploración Perineal Exploración Exploración física Prolapso Genital Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 27. Williams, Ginecología. Hoffman.Schorge.Schaffer.Halvorson.Bradshaw.Cunningham, 2da Edición, Mc Graw Hill Education
- 28. Prolapso Genital Tratamiento no quirúrgico Uso del pesario en el prolapso de órganos pélvicos Mejoran los síntomas urinarios obstructivos, irritantes y de esfuerzo.
- 29. Prolapso Genital
- 30. Prolapso Genital Complicaciones Erosiones Hemorragias Ulceras Dolor pélvico
- 31. Prolapso Genital Tratamiento conservador Eliminar o minimizar los factores de riesgo. Intervención sobre el estilo de vida. Tratamiento hormonal local, si procede. Ejercicios del suelo pélvico.
- 32. Prolapso Genital Tratamiento Quirúrgico Objetivo del tratamiento Quirúrgico: Obtener un buen resultado anatómico. Procurar una mejoría de las disfunciones identificadas en el estudio preoperatorio y que puedan ser corregidas quirúrgicamente. Aplicar medidas para prevenir la recurrencia del síntoma de prolapso y la aparición de nuevas disfunciones.
- 33. Prolapso Genital Obliterantes Reconstructivos Procedimiento quirúrgico
- 34. Prolapso Genital Compartimiento anterior. Reparación de un cistocele: Cistocele central: Colpoplastia central Cistocele lateral: Defecto paravaginal. Compartimiento medio: prolapso apical. Prolapso uterino Prolapso cervical Prolapso de la cúpula vaginal Compartimiento posterior: Reparación del rectocele. Técnicas reconstructivas
- 35. Prolapso Genital Cuidades postoperatorios Retirar la sonda vesical precozmente. Promover dieta rica en residuos para evitar el estreñimiento. Cuidados locales. Evitar relaciones sexuales, baños y esfuerzos físicos.
- 36. Prolapso Genital
- 37. Prolapso Genital
- 38. Tipos de Pesarios Colocar imagen de pesarios preferiblemente del williams please