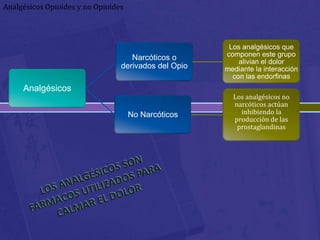
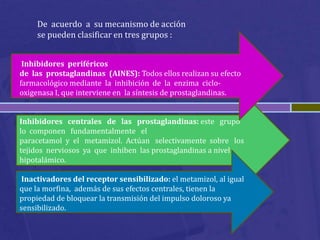
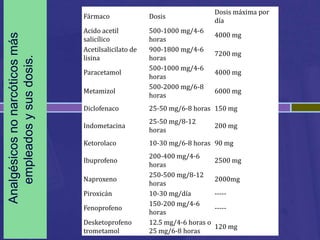
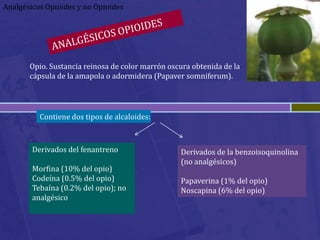
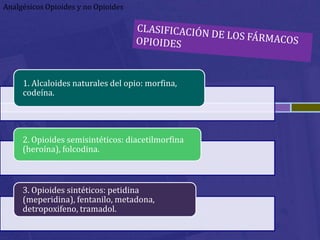
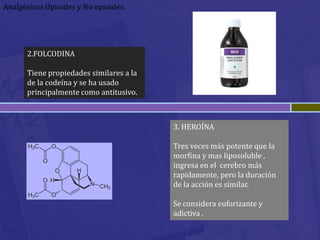
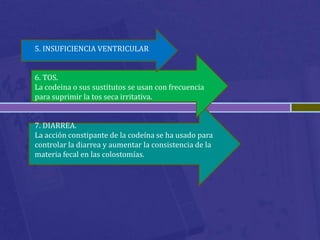
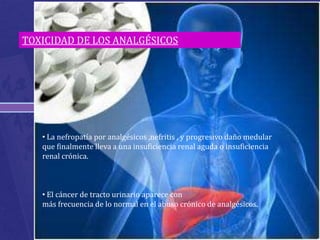
Este documento habla sobre analgésicos opiodes y no opiodes. Explica que los analgésicos opiodes alivian el dolor interactuando con las endorfinas, mientras que los no opiodes actúan inhibiendo la producción de prostaglandinas. Luego describe varios analgésicos no opiodes comúnmente usados como el paracetamol, metamizol, ibuprofeno, y sus dosis. También cubre analgésicos opiodes como la morfina, codeína, heroína, petidina y sus propiedades.