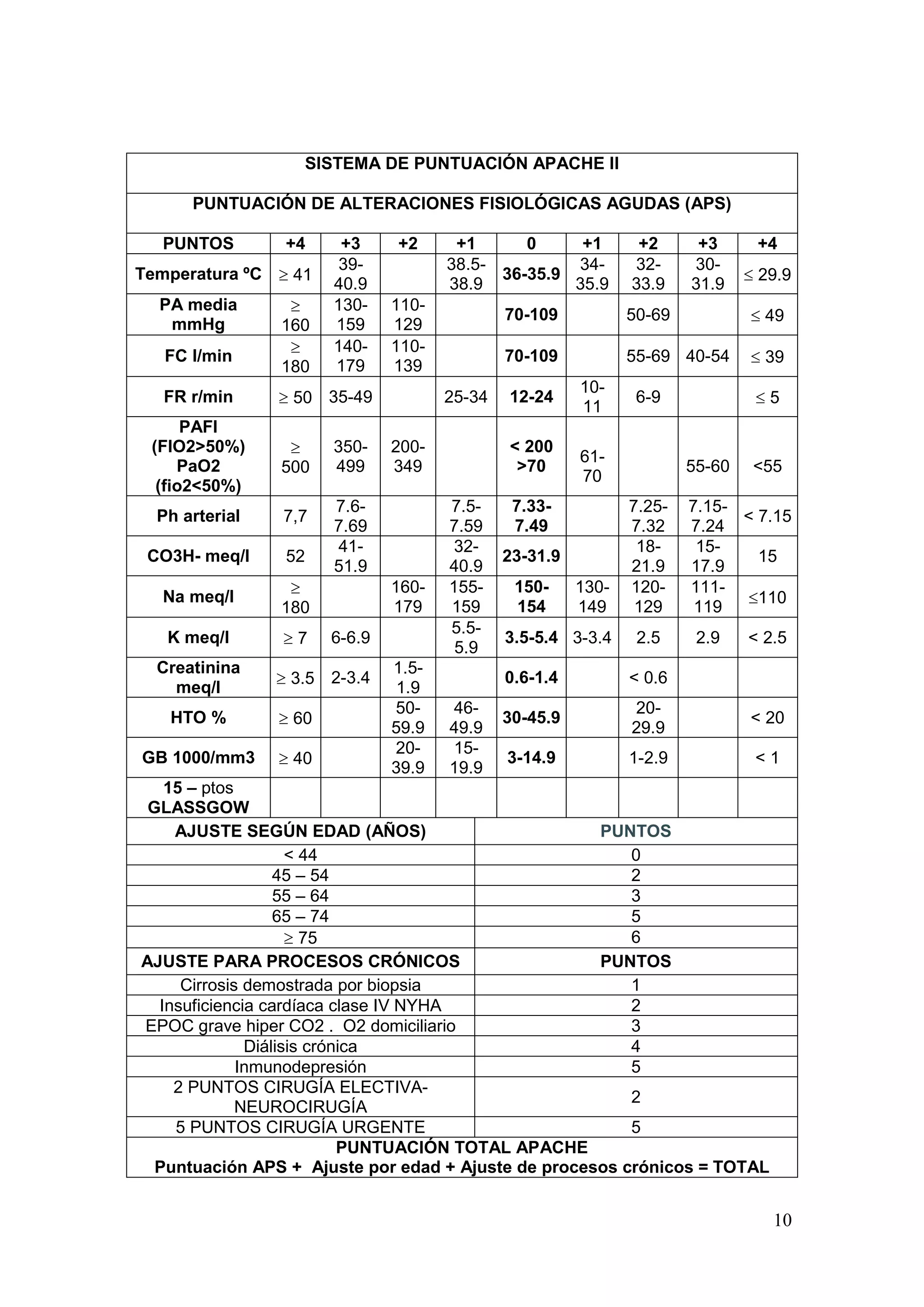
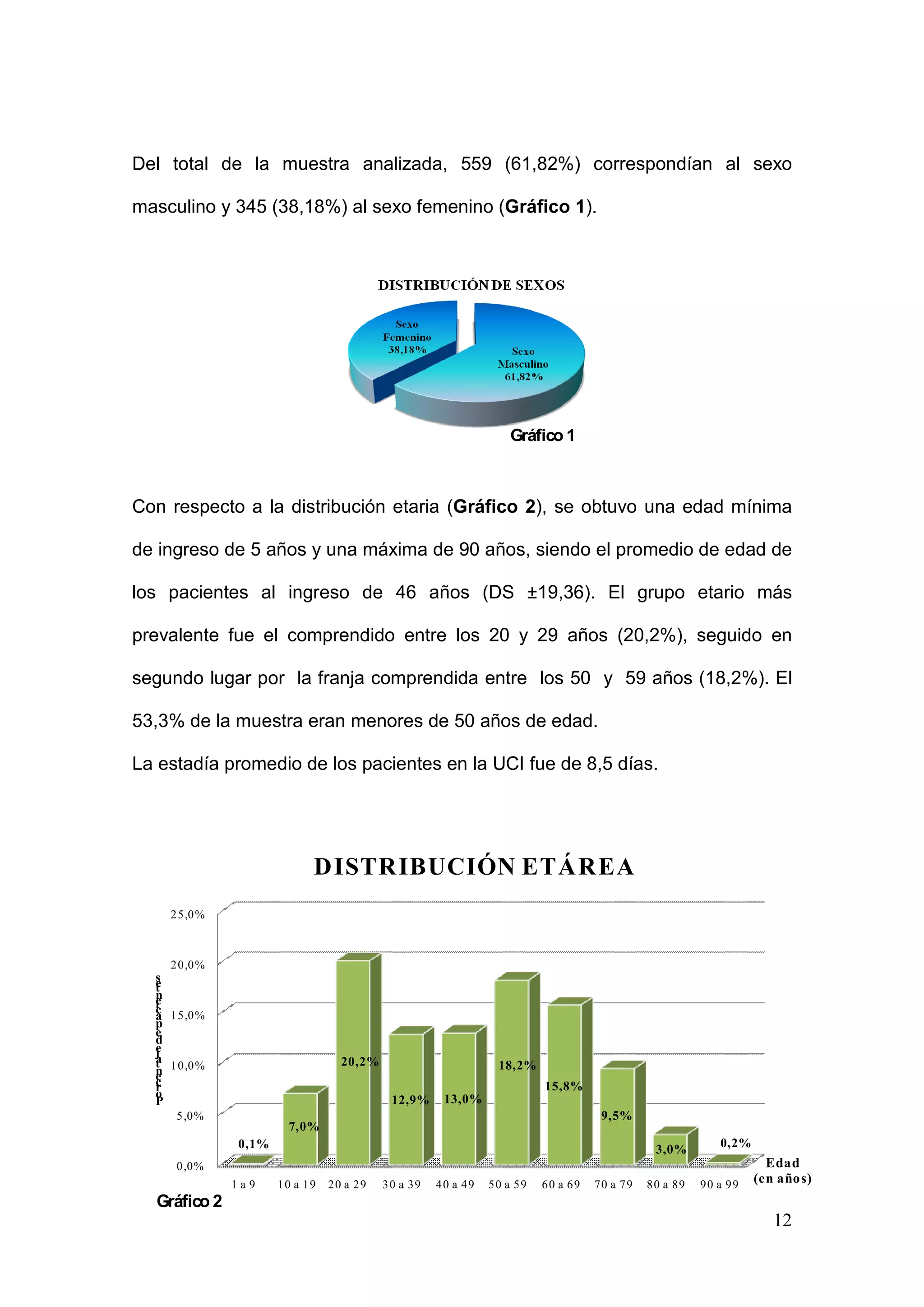
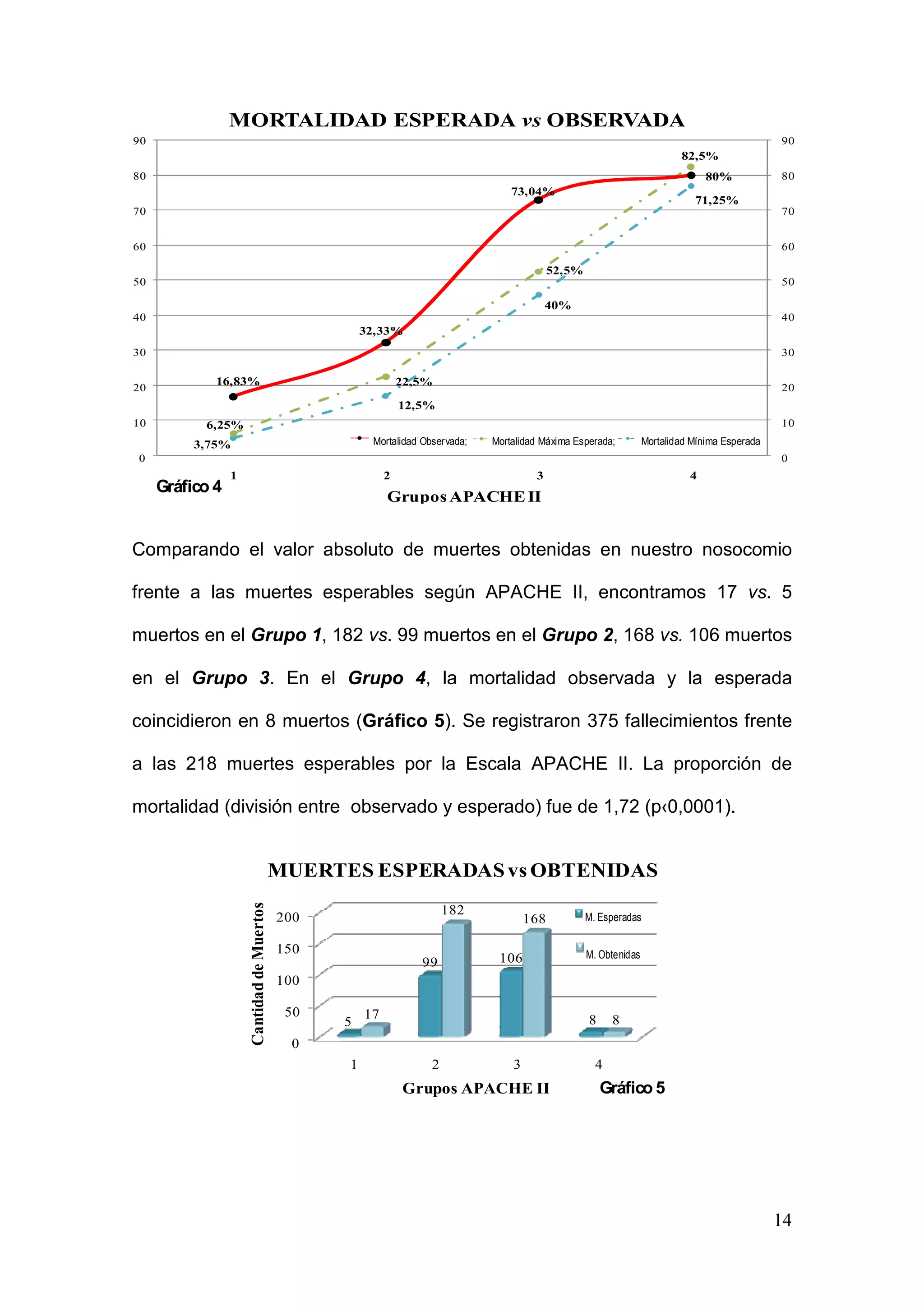
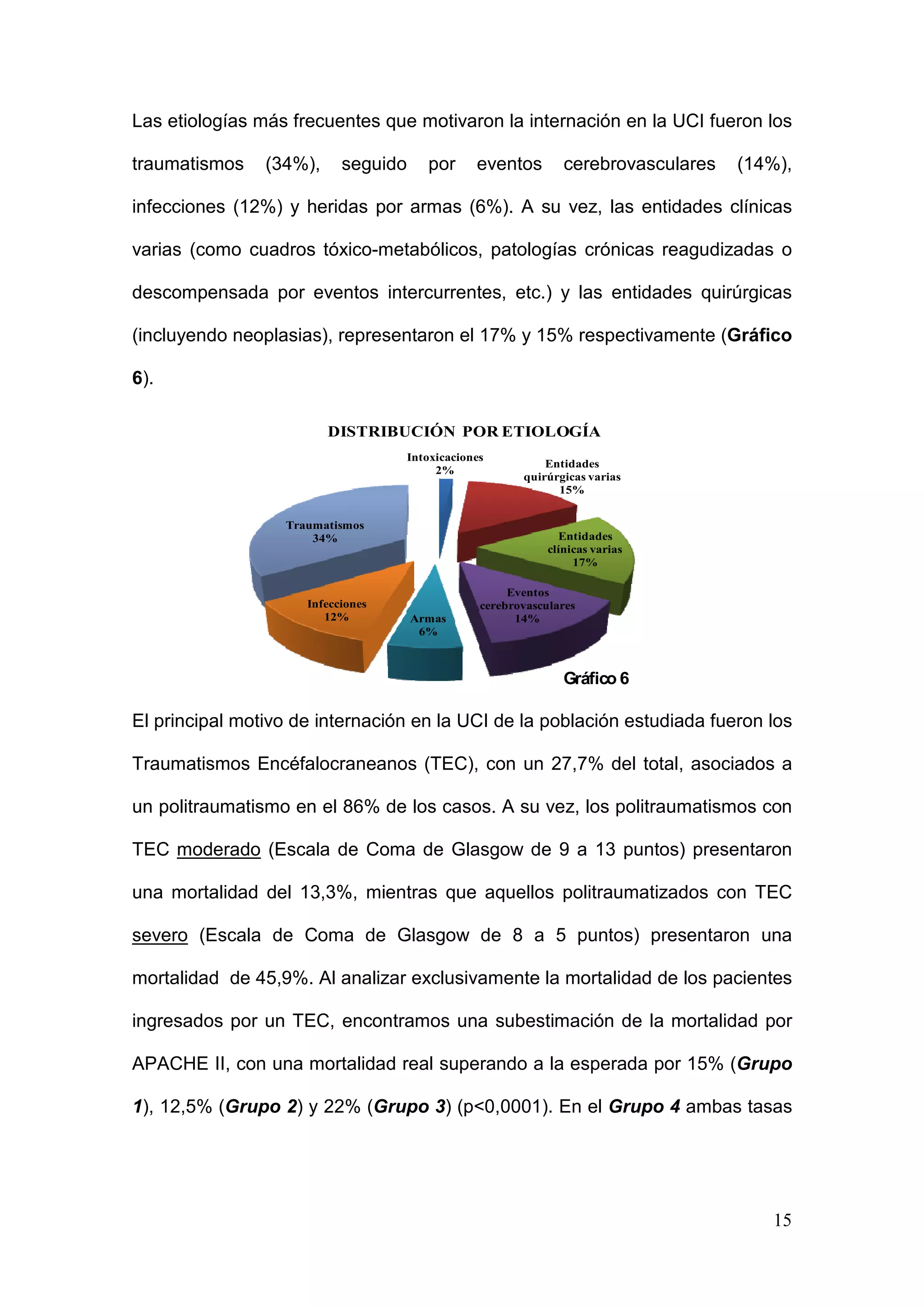
Este estudio analizó la mortalidad en la Unidad de Cuidados Intensivos del Hospital Central de Mendoza entre 2006 y 2008. Se incluyeron 904 pacientes con una edad promedio de 46 años. La mortalidad global fue del 41.48%, mayor al 24.08% predicho por la escala APACHE II. La escala subestimó la mortalidad de pacientes politraumatizados y neurocríticos. El estudio sugiere desarrollar un modelo pronóstico local y evaluar alternativas a APACHE II para predecir mejor la mortalidad en esta unidad.