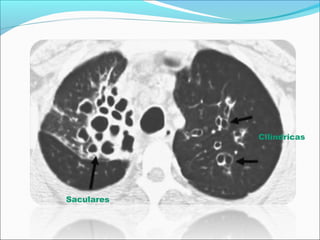
Bronquiectasias son dilataciones anormales e irreversibles del árbol bronquial causadas por daño a las paredes bronquiales. Se caracterizan por infecciones respiratorias recurrentes, tos crónica con expectoración y afectan más a mujeres. Su diagnóstico se realiza mediante radiografía de tórax y TAC mostrando áreas quísticas y dilataciones bronquiales. Su tratamiento incluye antibióticos para infecciones agudas y crónicas, fisioterapia y cirugía en casos graves