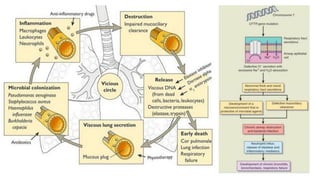
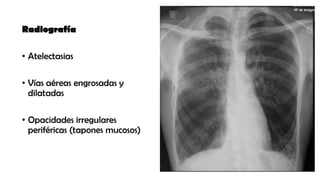
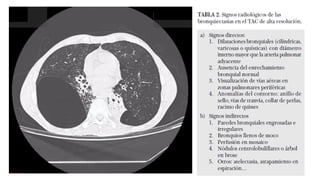
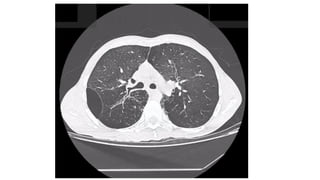
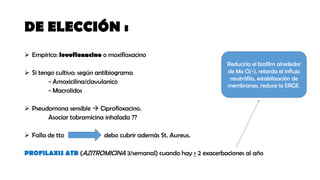
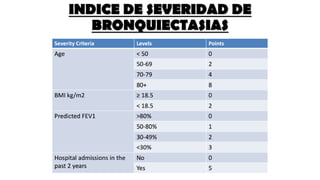
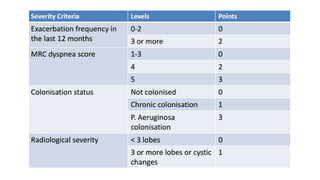
Las bronquiectasias son dilataciones permanentes de los bronquios, acompañadas de expectoración viscosa y tos crónica, frecuentemente asociadas a infecciones. Su etiología incluye alteraciones en las defensas locales y obstrucciones bronquiales que conducen a infecciones recurrentes y destrucción de las paredes bronquiales. El tratamiento se centra en eliminar la causa subyacente, controlar infecciones y, en casos severos, considerar cirugía o trasplante en pacientes con insuficiencia respiratoria crónica.