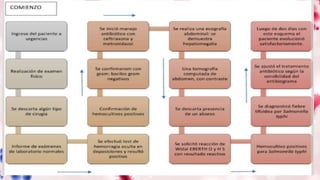
Este documento presenta el caso clínico de un niño de 6 años con fiebre alta, dolor abdominal, vómitos y diarrea. Los exámenes revelaron anemia, leucocitosis, aumento de las enzimas hepáticas y derrame pleural. La tomografía mostró hepatomegalia, enteritis e ileítis. El cultivo de sangre identificó Salmonella typhi, lo que llevó al diagnóstico de fiebre tifoidea. Se inició tratamiento con antibióticos.