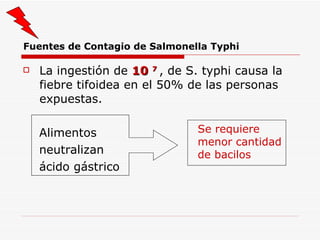
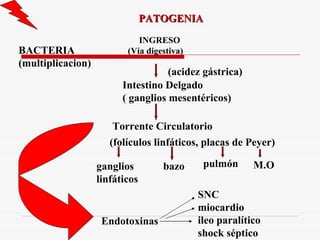
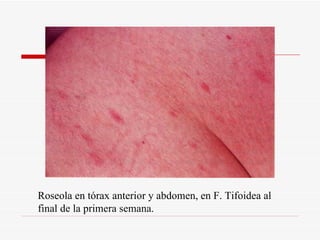
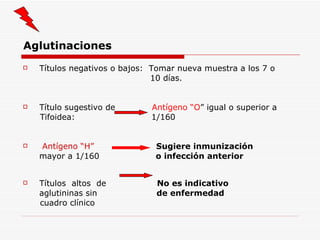
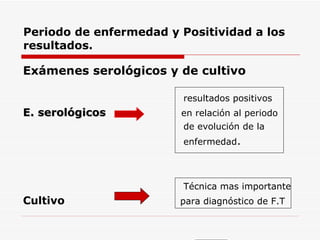
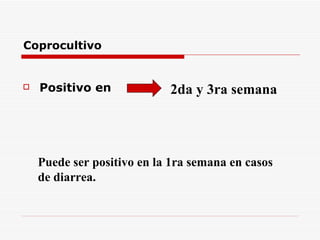
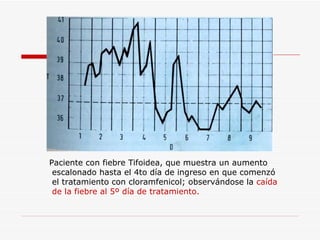
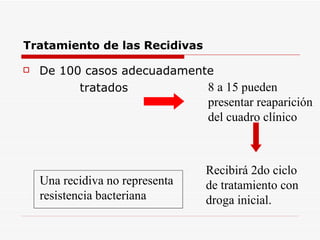
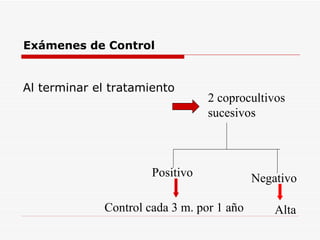
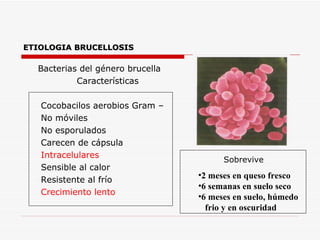
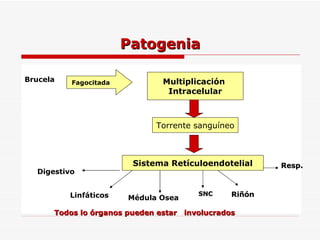
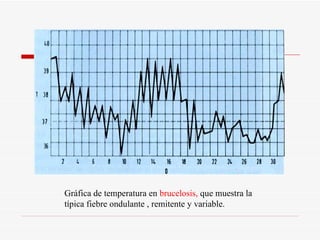
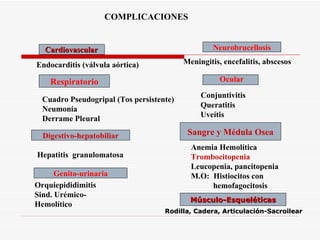
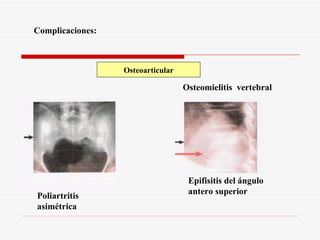
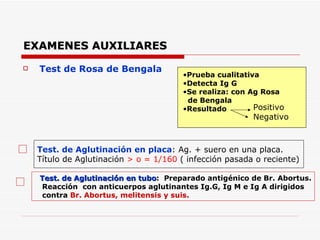
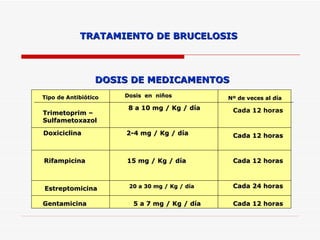
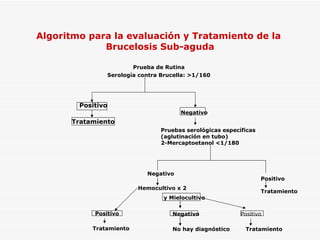
Este documento resume la fiebre tifoidea, una enfermedad infecciosa causada por la bacteria Salmonella typhi. Explica los síntomas, el cuadro clínico, el diagnóstico a través de exámenes de laboratorio como hemocultivo y coprocultivo, y el tratamiento principal con cloramfenicol. También cubre la prevención a través de la vacunación y medidas de higiene básicas. Asimismo, resume brevemente la brucelosis, una enfermedad zoonótica bacteriana causada