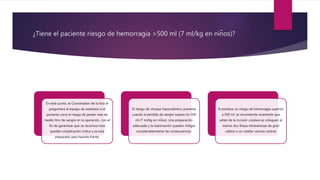
Este documento presenta los principios de la cirugía segura según la OMS. Se proporciona una lista de verificación de 10 puntos para maximizar la seguridad del paciente quirúrgico, dividida en 3 fases: antes de la inducción de la anestesia, antes de la incisión cutánea y antes de que el paciente salga del quirófano. La lista incluye controles como confirmar la identidad del paciente, marcar el sitio quirúrgico, revisar el equipo anestésico y comunicar eventos críticos esperados