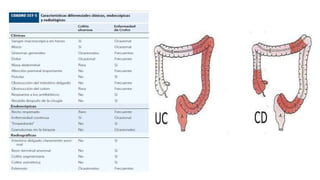
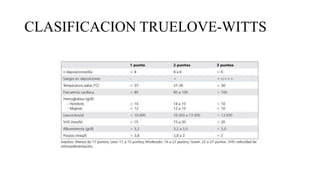
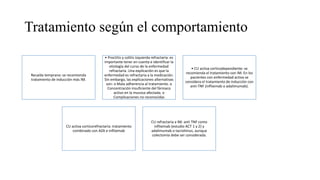
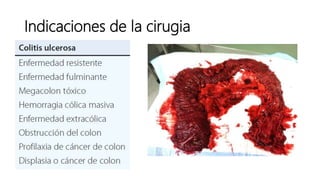
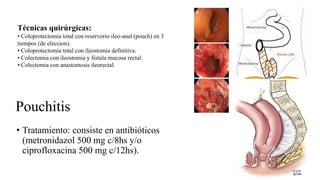
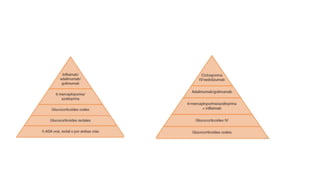
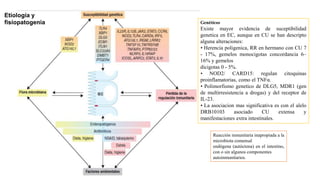
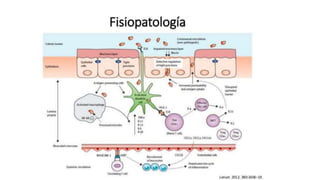
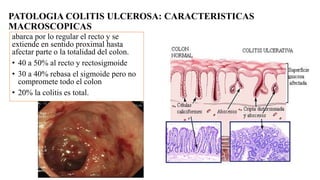
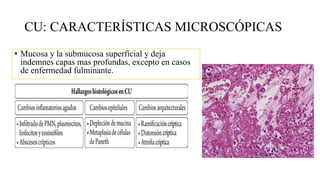
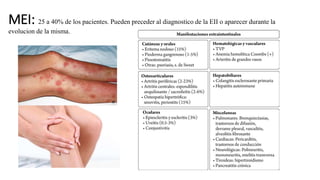
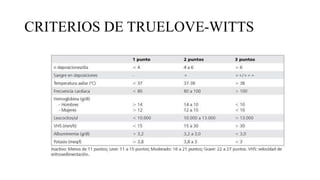
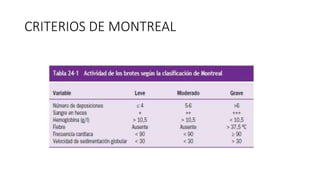
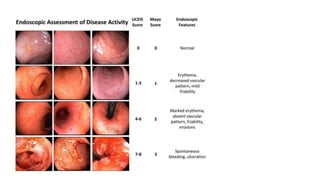
Este documento discute la epidemiología, etiología, manifestaciones clínicas, diagnóstico y tratamiento de la colitis ulcerosa (CU). La CU es más común en las naciones occidentales, con incidencias de 1-3/100,000 habitantes en América Latina. Puede presentarse como una enfermedad leve o más severa que requiere cirugía. El diagnóstico se basa en los síntomas, estudios endoscópicos e histológicos. El tratamiento incluye aminosalicilatos, corticoides, in









![HALLAZGOS
LABORATORIO
↑ PCR y VSG,
RECUENTO
PLAQUETARIO
[ ] Calprotectina fecal:
Grado Inflamación en
tejidos
↓ ALBÚMINA EN
SUERO y
HEMOGLOBINA
LEUCOCITOSIS
• Dx: antecedentes del paciente, los síntomas clínicos,
la ausencia de bacterias, toxina de C. difficile, huevos
y parásitos en las heces, el aspecto sigmoidoscopia y
la configuración histológica de las muestras de recto o
colon para biopsia.
pANCA y ASCA: diagnostico y pronostico, aunque su beneficio para
el diagnostico y para la diferenciación entre CU y EC es limitada.
pANCA 60-85%
ASCA 10-15%
PCR: aumentada 50-60% de los pacientes.
Valor >20 mg/L se correlaciona con exacerbación dentro de las 6 semanas.
Valor >10 mg/l en enfermedad severa a 1 ano del diagnostico presenta mal
pronostico y elevada probabilidad de colectomia
Valor >5 mg/L es un predictor favorable de respuesta a terapia biológica.](https://image.slidesharecdn.com/colitisulcerativa-200426010448/85/Colitis-ulcerativa-18-320.jpg)