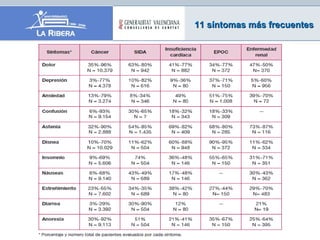
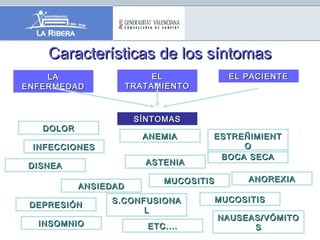
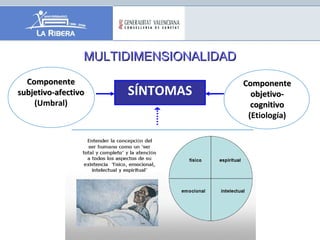
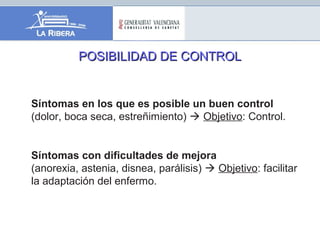
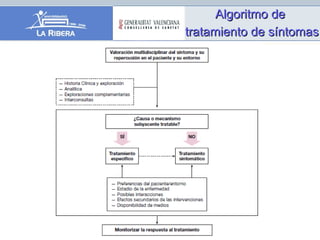
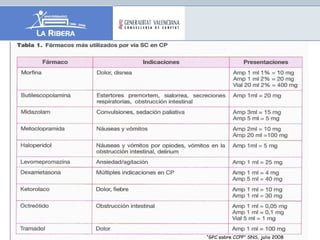
El documento describe los principios generales del control de síntomas en pacientes terminales. El dolor, la astenia y la anorexia son los síntomas más comunes, apareciendo en más del 70% de los pacientes. Un enfoque efectivo requiere una evaluación individualizada, el uso de escalas para medir síntomas como la ESAS, y un tratamiento combinado y adaptado que considere las preferencias del paciente.