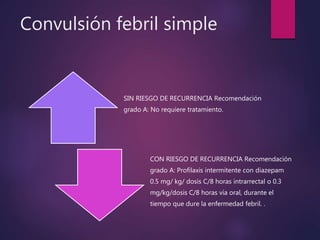
Este documento describe las convulsiones febriles en niños. Define las convulsiones febriles como crisis asociadas con fiebre en ausencia de infección del sistema nervioso central o desequilibrio electrolítico en niños mayores de un mes. Explica que las convulsiones febriles son comunes en niños de 3 meses a 5 años y que su fisiopatología exacta no se conoce pero se asocia con factores como aumento de toxinas e inmadurez del cerebro. Describe la clasificación, diagnóstico, tratamiento