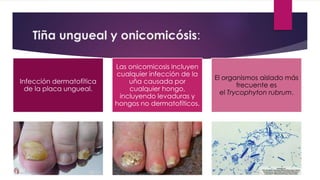
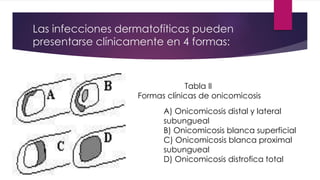
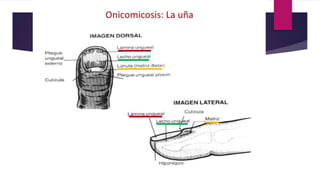
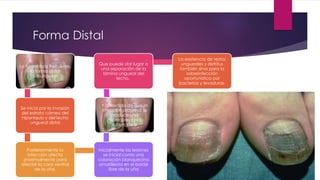
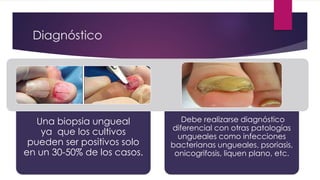
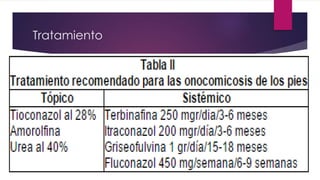
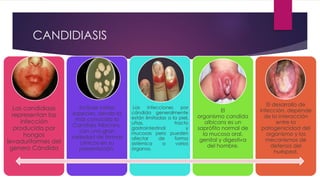
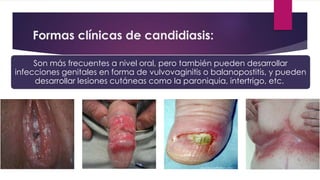
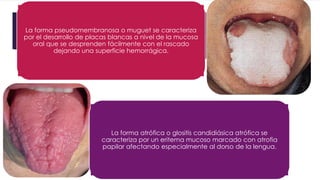
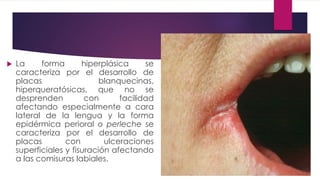
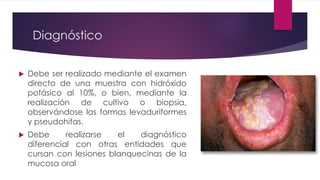
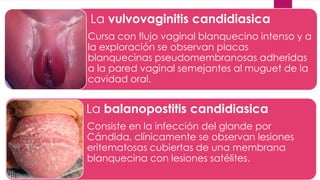
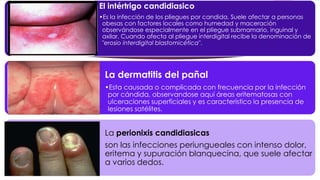
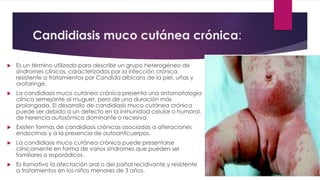
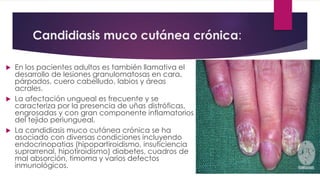
El documento describe diferentes tipos de infecciones fúngicas que afectan la piel y las uñas, incluyendo tiña ungueal, onicomicosis, candidiasis y pitiriasis versicolor. Explica las características clínicas, factores de riesgo, mecanismos de infección, formas de presentación, diagnóstico y tratamiento de cada una. Se enfoca en particular en la epidemiología, formas clínicas, diagnóstico y tratamiento de la onicomicosis y la candidiasis.