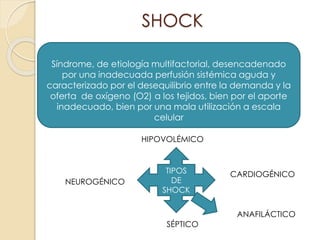
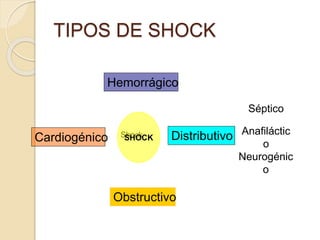
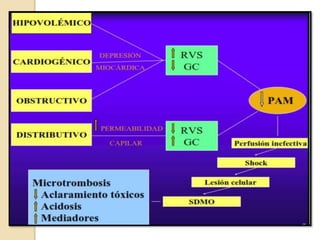
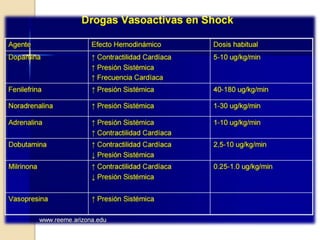
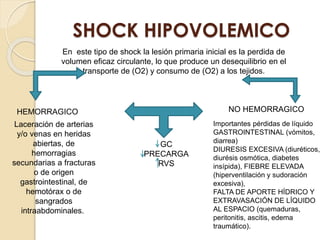
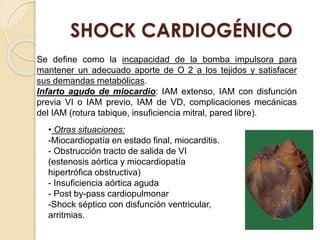
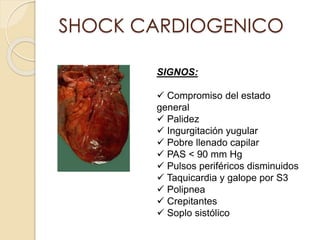
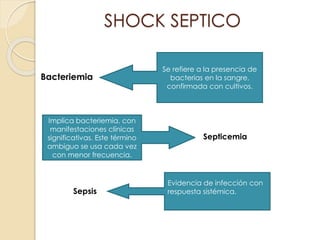
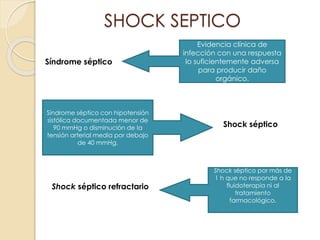
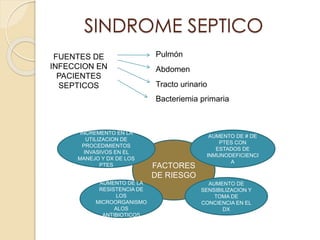
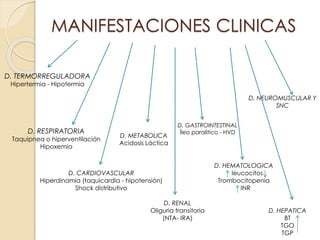
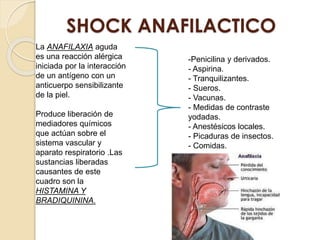
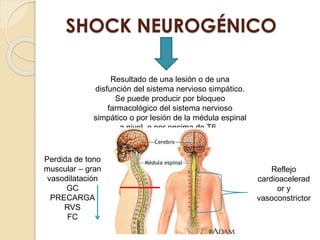
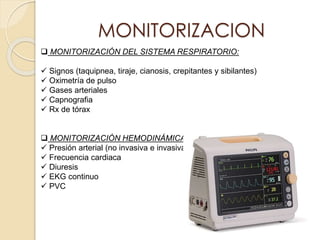
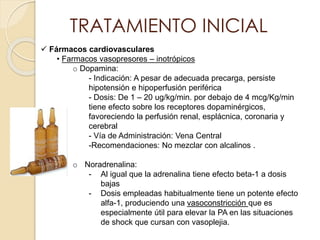
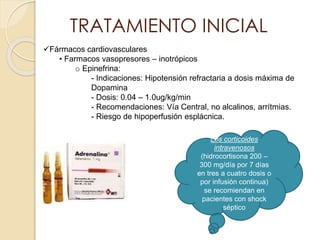
Este documento describe el síndrome de shock, que se define como un desequilibrio entre la demanda y la oferta de oxígeno a los tejidos causado por una inadecuada perfusión sistémica aguda. Explica los cinco tipos principales de shock: hipovolémico, cardiogénico, séptico, neurogénico y anafiláctico. También describe las etapas, manifestaciones clínicas, diagnóstico y tratamiento inicial del shock.