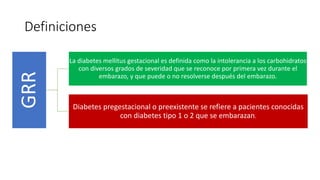
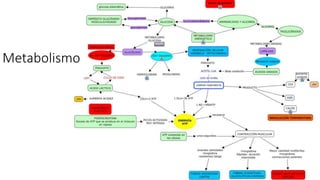
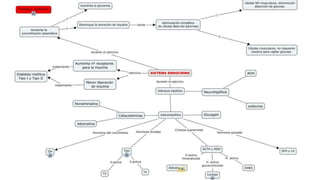
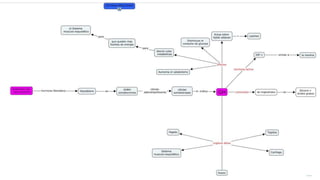
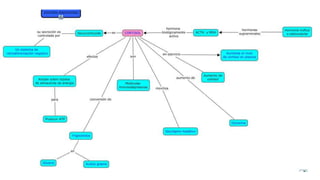
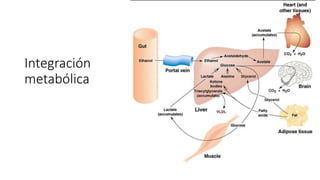
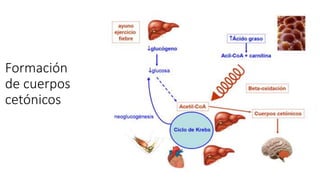
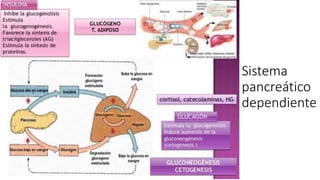
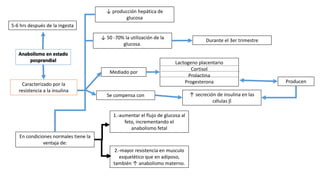
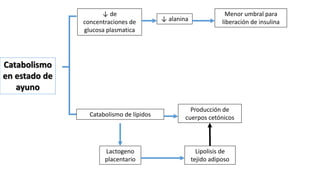
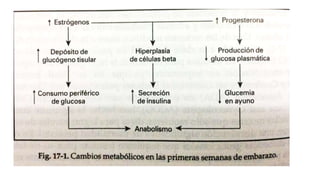
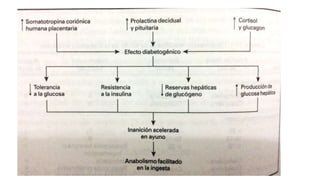
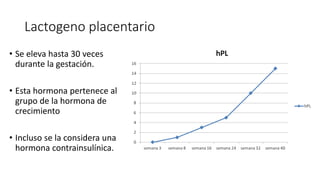
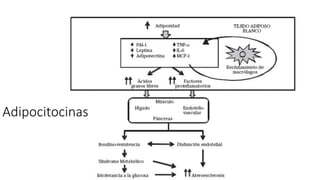
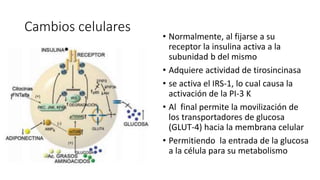
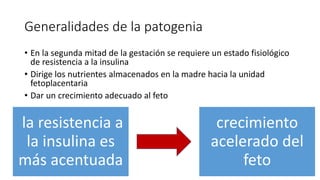
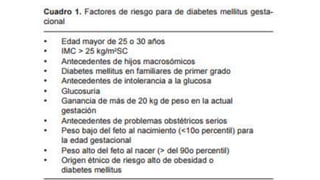
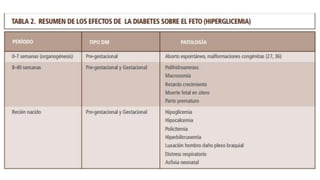
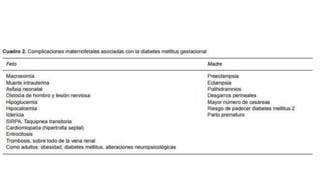
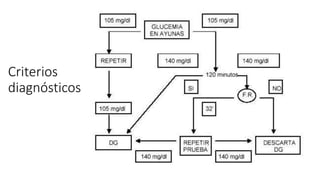
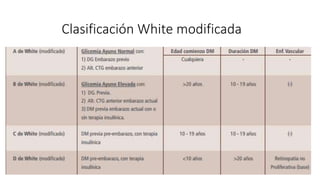
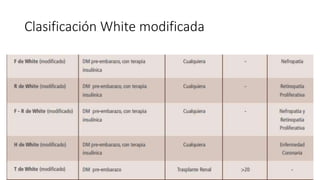
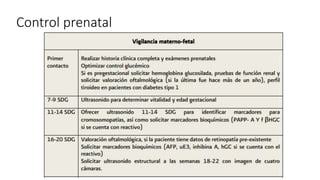
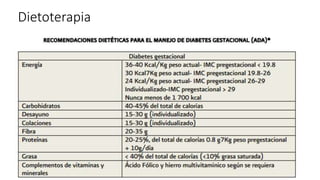
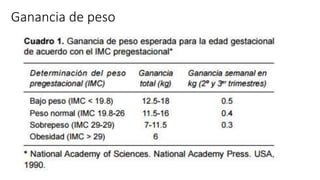
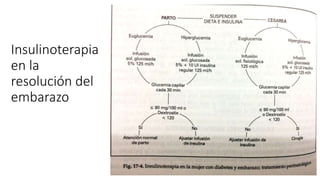
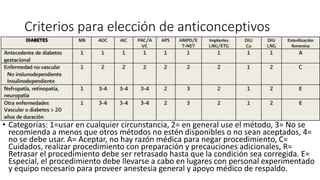
La diabetes gestacional es una intolerancia a los carbohidratos que se presenta durante el embarazo y puede resolución posterior. En México, afecta entre el 3% y el 4% de las mujeres embarazadas y representa un diagnóstico común en obstetricia. El control adecuado de la glucosa y la vigilancia médica son cruciales para manejar la enfermedad y evitar complicaciones maternas y fetales.