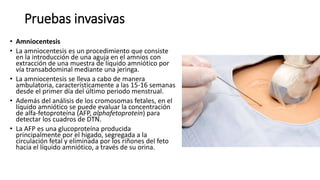
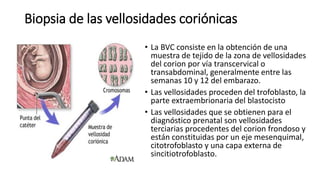
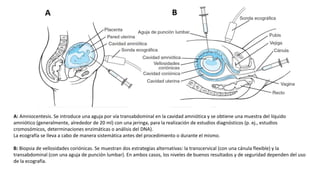
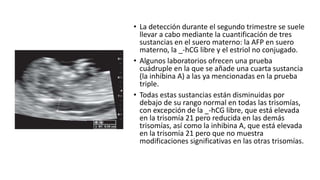
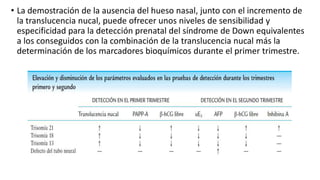
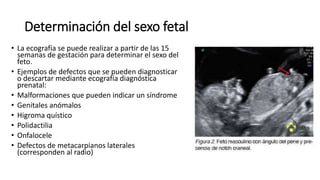
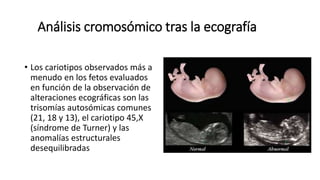
El diagnóstico prenatal se introdujo en 1966 y busca informar a las parejas sobre los riesgos de malformaciones congénitas en sus hijos. Se utilizan métodos invasivos como la amniocentesis y la biopsia de vellosidades coriónicas, así como pruebas no invasivas para detectar afecciones como el síndrome de Down. El consejo genético es fundamental para ayudar a los padres a entender los riesgos y opciones disponibles tras el diagnóstico.