Dialisis definitiva rev2013
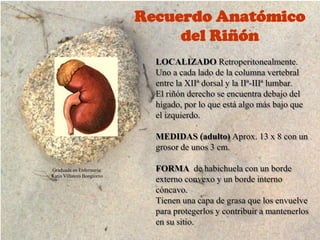
- 1. Recuerdo Anatómico del Riñón LOCALIZADO Retroperitonealmente. Uno a cada lado de la columna vertebral entre la XIIª dorsal y la IIª-IIIª lumbar. El riñón derecho se encuentra debajo del hígado, por lo que está algo más bajo que el izquierdo. MEDIDAS (adulto) Aprox. 13 x 8 con un grosor de unos 3 cm. Graduada en Enfermería. Katja Villatoro Bongiorno FORMA de habichuela con un borde externo convexo y un borde interno cóncavo. Tienen una capa de grasa que los envuelve para protegerlos y contribuir a mantenerlos en su sitio.
- 2. Recuerdo Anatómico del Riñón •Una capa externa denominada corteza, contiene las unidades de filtración. •En la parte central del riñón, la médula, consta de 10 a 15 estructuras en forma de abanico denominadas pirámides. •Estas drenan orina en unos tubos colectores denominados cálices. •En la depresión denominada hilio se sitúan los grandes vasos: arteria y vena renales Graduada en Enfermería. Katja Villatoro Bongiorno
- 3. Fisiología del sistema urinario La unidad básica funcional del riñón es la nefrona que consta de dos partes principales: El corpúsculo renal. El túbulo renal. Los cuales forman la orina mediante: Filtración Reabsorción Secreción Graduada en Enfermería. Katja Villatoro Bongiorno
- 4. Fisiología del sistema urinario Las principales funciones son: Filtrado del plasma sanguíneo Excreción de la orina. Homeostasia. Mantenimiento del equilibrio hidroelectrolitico y acidobasico. Graduada en Enfermería. Katja Villatoro Bongiorno
- 5. Fisiopatología de las alteraciones renales • Cuando estas funciones del riñón fallan, va a producirse lo que se denomina una Insuficiencia Renal (IR en adelante) • Una IR va a suponer que el riñón no puede limpiar la sangre y mantener el equilibrio hidroelectrolitico. Graduada en Enfermería. Katja Villatoro Bongiorno
- 6. Fisiopatología de las alteraciones renales • Las consecuencias son dos fundamentalmente Los productos producidos por el catabolismo de las proteínas (sustancias nitrogenadas, urea, creatinina, ác. úrico) que normalmente se eliminan de la sangre, no se eliminarán, y aparecerán aumentados los niveles en la sangre. Habrá una disminución del volumen de orina. Graduada en Enfermería. Katja Villatoro Bongiorno
- 7. Fisiopatología de las alteraciones renales • Puede ser de dos tipos Insuficiencia Renal Aguda (IRA) Insuficiencia Renal Crónica. (IRC) Graduada en Enfermería. Katja Villatoro Bongiorno
- 8. Insuficiencia renal aguda. • Fallo de forma brusca, cuyo marcador principal son los productos nitrogenados en sangre, además, dificulta regular la homeostasis de líquidos y electrólitos. • Se recomienda explorar los síntomas clínicos de uremia (azoemia: náusea, vómito, alteraciones del sensorio), averiguar la existencia previa de enfermedad renal o de factores predisponentes, así como, el uso de fármacos nefrotóxicos. Graduada en Enfermería. Katja Villatoro Bongiorno
- 9. Insuficiencia renal aguda. Observaremos: • Disminución del ritmo urinario por debajo de 30 ml/h. • Aumento de la urea sanguínea por encima de 120 mg/dl • Signos clínicos de síndrome urémico. • Creatinina sérica mayor a 2 g/l. *La insuficiencia renal aguda también puede ocurrir por: exceso de exposición a metales, disolventes, materiales de contraste radiográfico, ciertos antibióticos y otros medicamentos o sustancias. Graduada en Enfermería. Katja Villatoro Bongiorno
- 10. Insuficiencia renal aguda. • Puede ser de tres tipos Insuficiencia renal aguda prerenal Insuficiencia renal aguda intrarenal Insuficiencia renal aguda postrenal • El resultado es que se destruyen los túbulos, el riñón no puede realizar sus funciones de reabsorción y excreción de forma normal. Graduada en Enfermería. Katja Villatoro Bongiorno
- 11. Insuficiencia renal crónica. • • • • Fallo de las funciones renales, instaurado de forma lenta. Gran capacidad de adaptación del riñón. Hasta que se evidencia la insuficiencia renal pueden pasar años. Desarrollan un conjunto de alteraciones óseas, son frecuentes y se denominan osteodistrofia renal (OR). • Las nefronas que se destruyen son sustituidas por tejido conjuntivo, dan lugar a un riñón fibroso y escleroso, como una piedra, más pequeño y sin parénquima. Graduada en Enfermería. Katja Villatoro Bongiorno
- 12. Insuficiencia renal crónica. • Todas están lesiones van a determinar manifestaciones generales de la uremia. Astenia, anorexia, adelgazamiento. Detención del crecimiento: Detectable sobre todo en niños. Graduada en Enfermería. Katja Villatoro Bongiorno
- 13. Insuficiencia renal crónica. • Se producen lesiones que reducen la filtración y alteran la permeabilidad. • Orina: Oliguria. Proteinuria. Hematuria. Leucocituria. Cilindruria Manifestaciones generales: Hipertensión arterial. Edema. Azoemia. Exploración funcional: Disminución del aclaramiento de creatinina. Graduada en Enfermería. Katja Villatoro Bongiorno
- 14. Patologías de base Las dos causas principales de la enfermedad de los riñones son la diabetes y la presión arterial alta. – Estas enfermedades dañan los vasos sanguíneos de los riñones. La diabetes tanto la tipo 1 como la 2, daña los pequeños vasos sanguíneos del cuerpo. – Mayor tiempo con diabetes, mayor riesgo de sufrir de una enfermedad renal. – Es importante que todos los años las personas que tienen diabetes se hagan pruebas de sangre y orina. Graduada en Enfermería. Katja Villatoro Bongiorno
- 15. Algunos consejos para pacientes con IRC • La alimentación, la cantidad, el horario de esta y además el consumo de diferentes plantas medicinales, puede influir en el efecto de la medicación que se debe ingerir habitualmente. Si se toma anticoagulantes, tendrá una vigilancia en la ingesta de los siguientes alimentos: – Col, té verde, nabo verde, espinacas, brócoli, repollo, berros, espárragos, judía verde, café. Cuando hay niveles de fósforo alterados deberemos tomar un quelante Para el exceso de colesterol lo más destacable es la toma de estatinas. Si tenemos un exceso de potasio tomaremos resinas intercambiadoras para su regulación. Si existe anemia ferropenica deberemos tomar Hierro Graduada en Enfermería. Katja Villatoro Bongiorno
- 16. Diferencias entre Insuficiencia renal Aguda o crónica • La aguda empieza bruscamente. – Dura unas semanas y el normalmente riñón se recupera. • La insuficiencia renal crónica es de instauración lenta y progresiva, fallando cada vez más el riñón. – Por lo tanto las consecuencias son cada vez más evidentes. – Esta insuficiencia renal se va a prolongar durante años, con consecuencias serias para la persona. * Cualquiera de las dos puede ser mortal si no se trata. Graduada en Enfermería. Katja Villatoro Bongiorno
- 17. ¿Cuándo se debe iniciar el tratamiento de diálisis? • Cuando los riñones no filtran los productos de desecho apropiadamente y el resultado es un exceso de desechos y sustancias químicas en la sangre, denominado “uremia”. • Los pacientes con insuficiencia renal tienen diferentes opciones en cuanto a su tratamiento para no sufrir los síntomas de la uremia (fatiga, dolores de cabeza y presión sanguínea alta. Graduada en Enfermería. Katja Villatoro Bongiorno
- 18. ¿Cuándo se debe iniciar el tratamiento de diálisis? • Se indica tratamiento necesario para la IRC en estadio 5 midiendo la tasa de filtración glomerular (GFR). – Se puede estimar de los resultados de un análisis de sangre para creatinina, un producto de desecho de la actividad muscular. • Si el GFR es menor de 30, se debe hablar con el médico sobre los distintos tratamientos que hay para la insuficiencia renal. • Si GFR cae por debajo de 15, se confirma la insuficiencia renal y es necesario un tratamiento para reemplazar la función de los riñones. Graduada en Enfermería. Katja Villatoro Bongiorno
- 19. Entender las cifras de un análisis de laboratorio . • La tasa de filtración glomerular (GFR) es un cálculo aproximado del nivel de la función renal. – La GFR puede calcularse a partir de los resultados de análisis de sangre para creatinina, edad, sexo y etnia. • La albúmina y la aparición de nitrógeno ureico normalizado son medidas de la salud nutricional. – Indican si está obteniendo suficiente cantidad de proteínas y calorías de la dieta. Graduada en Enfermería. Katja Villatoro Bongiorno
- 20. Entender las cifras de un análisis de laboratorio • La hemoglobina es la parte de los glóbulos rojos que transporta oxígeno a los tejidos. – Si el número es demasiado bajo es que puede haber anemia y habrá que tomar un medicamento que eleve la producción de glóbulos rojos. • El índice de saturación de transferina (TSAT) y la ferritina sérica son medidas del suministro de hierro en el organismo. – El hierro es importante para que el cuerpo pueda producir glóbulos rojos. Si se tiene un diagnostico de “anemia”, necesita hierro adicional. Graduada en Enfermería. Katja Villatoro Bongiorno
- 21. Entender las cifras de un análisis de laboratorio • Si la hormona paratiroidea (HPT) se activa excesivamente y producen demasiada HPT se puede perder calcio de los huesos. – El calcio y el fósforo son dos minerales importantes para la salud de los huesos. – Si las concentraciones de estos minerales se desequilibran las glándulas paratiroideas comienzan a producir más HPT, lo cual puede producir pérdida de calcio de los huesos. Graduada en Enfermería. Katja Villatoro Bongiorno
- 22. Entender las cifras de un análisis de laboratorio • El potasio es un mineral importante para el buen funcionamiento del corazón. • El peso meta (o peso seco) es lo que debe pesar una vez que la diálisis elimina el líquido en exceso del cuerpo. • La ganancia de peso diaria promedio es el peso que aumenta cada día un tratamiento de diálisis a otro. Graduada en Enfermería. Katja Villatoro Bongiorno
- 23. La diálisis Técnica basada en un principio físico-químico denominado ósmosis. Consiste en un intercambio de sustancias a través de una membrana. Este trasvase depende del grado de concentración de las sustancias y de las características de la membrana, fundamentalmente de su superficie y su permeabilidad. La diálisis no es un proceso constante, no puede controlar las mismas funciones del cuerpo, como los riñones, pero sí puede eliminar productos de desecho y restaurar los niveles de electrolitos y del pH cuando se considere necesario. Graduada en Enfermería. Katja Villatoro Bongiorno
- 24. Objetivos fundamentales de la diálisis Alcanzar una reducción de sustancias tóxicas (urea). Lograr la adquisición de sustancias necesarias (calcio, por ejemplo) para nuestro organismo. Eliminar el líquido acumulado en exceso por falta de orina. Graduada en Enfermería. Katja Villatoro Bongiorno
- 25. Tipos de Diálisis • Diálisis peritoneal, en la cual los excesos de sustancias químicas son eliminados por medio de una membrana dentro de la cavidad abdominal del paciente. • Hemodiálisis, en la cual se eliminan los desechos del cuerpo por medio de un “riñón artificial” que es la máquina de diálisis. Graduada en Enfermería. Katja Villatoro Bongiorno
- 26. DIÁLISIS PERITONEAL La cavidad peritoneal es el espacio del abdomen que aloja los órganos recubierta por dos capas membranosas, el peritoneo. Esta forma de diálisis se puede llevar a cabo en casa, pero diariamente. La diálisis peritoneal se realiza mediante la colocación quirúrgica de una cánula especial, hueca y blanda, en la parte baja del abdomen. La solución del dializado permanece en el abdomen por un período de tiempo determinado, según la necesidad del paciente. La solución absorbe los productos de desecho y las toxinas a través del peritoneo. Graduada en Enfermería. Katja Villatoro Bongiorno
- 27. DIÁLISIS PERITONEAL Existen distintos tipos de diálisis peritoneal Diálisis peritoneal continúa ambulatoria (DPCA). Para realizar la DPCA no es necesario utilizar ninguna máquina. Los intercambios, a menudo llamados "lavados", pueden hacerse de tres a cinco veces al día, durante las horas de vela. Diálisis peritoneal continúa cíclica (DPCC). La DPCC requiere el uso de una máquina de diálisis especial que puede usarse en el hogar. Este tipo de diálisis se hace automáticamente. Graduada en Enfermería. Katja Villatoro Bongiorno
- 28. Cuidados de Enfermería • “Diseñar un plan de cuidados individualizado que permita dar al paciente una atención de enfermería integral durante su tratamiento con DP”. • Pretende asegurar la autonomía, adaptación y adhesión eficiente del paciente para la diálisis peritoneal como proceso terapéutico sustitutivo, disminuyendo su ansiedad y temor . • Además, es necesario lograr el compromiso con el tratamiento y los cuidados de la familia y/o asistente/cuidador, si el paciente no pudiera realizarlas por si mismo. Graduada en Enfermería. Katja Villatoro Bongiorno
- 29. ¿Qué complicaciones pueden darse en la diálisis peritoneal? • Las principales son: La pérdida de líquido por el túnel de acceso del catéter. La infección del túnel o del catéter. La obstrucción del catéter. Las peritonitis, hernias abdominales. Pérdidas de proteínas. Todas ellas se solucionan con tratamiento. Graduada en Enfermería. Katja Villatoro Bongiorno
- 30. La hemodiálisis • La hemodiálisis utiliza un filtro con membranas llamado dializador que funciona como un riñón artificial para depurar la sangre de la persona. • La máquina de hemodiálisis monitorea el flujo sanguíneo y elimina los desechos del dializador. Graduada en Enfermería. Katja Villatoro Bongiorno
- 31. La Hemodiálisis El dializador es un recipiente cilíndrico que se conecta a la máquina de hemodiálisis. Durante el tratamiento, la sangre llega a través de unos tubos hasta el dializador, el cual filtra los desechos, el exceso de sal y el exceso de agua. Luego, la sangre limpia fluye a través de otro conjunto de tubos y vuelve a entrar en el cuerpo. Graduada en Enfermería. Katja Villatoro Bongiorno
- 32. La hemodiálisis Los tratamientos de hemodiálisis generalmente se hacen tres veces por semana. Dura aproximadamente cuatro horas. La duración dependerá de: El grado de funcionamiento de los riñones. Cuánto peso líquido se aumenta de un tratamiento a otro. El peso. Cuánto producto de desecho se tiene en la sangre. El tipo de riñón artificial que use el centro de diálisis. Graduada en Enfermería. Katja Villatoro Bongiorno
- 33. Tipos de hemodiálisis Convencional. Hemodiafiltración. Hemofiltración. La hemofiltración se realiza casi exclusivamente por mecanismo difusivo, utilizando la convección para extraer el sobrepeso del paciente. Esta modalidad utiliza dos mecanismos depurativos: difusión y convección, que tiene como una de las ventajas el incremento de la depuración de las moléculas medias y proteínas de mayor peso molecular así como una mayor estabilidad cardiovascular Es la más fisiológica porque imita el mecanismo de filtración glomerular. Esta se aplica casi exclusivamente como técnica lenta continua para el manejo de la IRA aguda en pacientes críticos. Graduada en Enfermería. Katja Villatoro Bongiorno
- 34. Acceso vascular permanente La fístula arteriovenosa (FAV) autóloga Es el acceso vascular permanente (AVP) de elección en los pacientes en hemodiálisis y debería realizarse en pre-diálisis. Esta situación ideal no siempre es posible. La disponibilidad del cirujano vascular y las características del paciente (edad, coomorbilidad...) son factores que, entre otros, determinan el acceso vascular de inicio. Graduada en Enfermería. Katja Villatoro Bongiorno
- 35. Acceso vascular permanente Los accesos para hemodiálisis, en sus aspectos técnicos y de indicación, cuenta con un referente claro como primera opción: la fístula de Brescia-Cimino. Existen técnicas alternativas, que contribuyen a prolongar la esperanza de vida de los pacientes muy dependientes de la funcionalidad de los sucesivos accesos que van a necesitar. La fístula en tabaquera anatómica y la transposición de basílica. Graduada en Enfermería. Katja Villatoro Bongiorno
- 36. La fístula Para que su sangre pase por el dializador se tiene que establecer un acceso a los vasos sanguíneos. Se hace con cirugía generalmente en el brazo. menor, Tres tipos de accesos distintos, una fístula, un injerto o un catéter. Graduada en Enfermería. Katja Villatoro Bongiorno
- 37. La fístula Se realiza uniendo una arteria a una vena cercana. Este tipo de acceso es el preferido porque presenta menos complicaciones y dura más tiempo. Por lo menos seis meses antes de que necesite comenzar a dializarse deberá ser evaluado por un médico especialista, un cirujano vascular. La fístula se deberá crear temprano para que tenga suficiente tiempo para cicatrizar y esté lista para el momento en que necesite tratamiento. Graduada en Enfermería. Katja Villatoro Bongiorno
- 38. Injerto. • Si sus vasos sanguíneos no son adecuados para una fístula se puede usar un injerto. • En este caso se une una arteria a una vena cercana con un tubo blando y pequeño de material sintético que se coloca debajo de la piel. • Cuando la fístula o el injerto hayan cicatrizado le colocarán dos agujas, una en el lado de la arteria y otra en el lado de la vena de la fístula o el injerto, cada vez que reciba tratamiento. • Las agujas se conectan a tubos plásticos. Graduada en Enfermería. Katja Villatoro Bongiorno
- 39. Catéter El catéter, se inserta en una vena grande del cuello o del tórax. Este tipo de acceso se utiliza cuando se requiere diálisis por un periodo de tiempo corto. Los catéteres se pueden usar como accesos permanentes, pero sólo cuando no es posible crear una fístula o un injerto. Graduada en Enfermería. Katja Villatoro Bongiorno
- 40. Trasplante renal Someterse a un trasplante renal, es un procedimiento quirúrgico en el cual un riñón sano se implanta en el cuerpo para que el funcionamiento de organismo vuelva a la normalidad. Graduada en Enfermería. Katja Villatoro Bongiorno
- 41. ¿Cuál es el proceso para un trasplante renal? El trasplante renal se compone de cuatro pasos. 1. Decidir si pasa la selección según criterios para trasplante. 2. Prepararlo para la operación. 3. Realizar la operación para trasplante de riñón. 4. Apoyar y ayudar a mantener una vida saludable después de la operación. Graduada en Enfermería. Katja Villatoro Bongiorno
- 42. Trasplante renal • El trasplante de riñón ofrece un aumento de la independencia y el estilo de vida, evitando constantes sesiones de diálisis. • Después del trasplante, el paciente podrá volver a tener un estilo de vida más normal y activo. • Aunque, la persona será responsable de controlar el riñón nuevo. Esto incluye visitas sanitarias, tomar medicación y decisiones diarias que fomenten el buen funcionamiento del nuevo riñón. Graduada en Enfermería. Katja Villatoro Bongiorno
- 43. Trasplante renal Contraindicaciones Otras Infección de VIH. Necesidad de medidas terapéuticas antes Neoplasia activa . de entrar como posible receptor renal. Consumo activo de drogas o alcohol. Patología cardiovascular. Psicosis no controlada. Enfermedad vascular periférica y cerebral. Infecciones y/o neoplasias. Enfermedad hepática, gastrointestinal y/o pulmonar. Graduada en Enfermería. Katja Villatoro Bongiorno
- 44. Trasplante de donante vivo Las mejores opciones. La persona viva podría ser un pariente consanguíneo. Estos trasplantes ofrecen la mejor calidad en el menor tiempo posible. Un pariente no consanguíneo se conoce como trasplante de donante vivo, podría tratarse de un amigo o de un familiar no pariente consanguíneo. El donante vivo debe someterse a una evaluación completa para verificar que no sufrirá daños por extirparle un riñón. Graduada en Enfermería. Katja Villatoro Bongiorno
- 45. Trasplante de donante sin latido No siempre es posible. Un sistema para donación de riñones que funciona a nivel nacional equilibra dos cosas: Las necesidades de los pacientes que han esperado mucho tiempo por un riñón, y cumplir con el objetivo de trasplantar el riñón preciso para el paciente. En general, la espera para un donante de riñón fallecido es mayor que la espera para un riñón donado por una persona viva. Graduada en Enfermería. Katja Villatoro Bongiorno
- 46. Donante sin latido • Aunque los riñones que se trasplantan desde un donante sin latido suelen tardar más en comenzar a funcionar adecuadamente, a largo plazo no hay diferencias en cuanto a la supervivencia con injertos de donantes con latido cardiaco. Graduada en Enfermería. Katja Villatoro Bongiorno
- 47. Cuidados de Enfermería El cuidado del paciente renal debe ser integral, sus cuidados deben ir dirigidos tanto a las intervenciones derivadas de los diagnósticos de enfermería como de los problemas de colaboración. Debemos potenciar el autocuidado, darle soporte emocional y enfatizar en una educación sanitaria sistemática tanto al paciente como a su entorno familiar o afectivo. Graduada en Enfermería. Katja Villatoro Bongiorno
- 48. BIBLIOGRAFÍA • • Graduada en Enfermería. Katja Villatoro Bongiorno • • • • • • • Revista de la Sociedad Española de Enfermería Nefrológica ISSN 1139-1375Rev Soc Esp Enferm Nefrol vol.10 no.1 Madrid Jan.-Mar. 2007 http://kidshealth.org/parent/en_espanol/general/kidneys_urinary_es p.html# (The Kidneys and How They Work) National Kidney and Urologic Diseases Information Clearinghouse U.S. Department of Health and Human Services NATIONAL INSTITUTES OF HEALTH Internet: www.kidney.niddk.nih.gov www.ClinicalTrials.gov. http://nkdep.nih.gov/espanol/diabetes-presion-arterial-alta.htm Manual de Nefrología. Nefrología Clínica, Hipertensión Arterial, dialisis, trasplante renal. Ediciones Harcourt 2002, S.A. . Elsevier Science. ISBN: 84-8174-578-2. Manual de protocolos y procedimientos de actuación enfermera nefrológica. Sociedad Española de Enfermería Nefrológica
