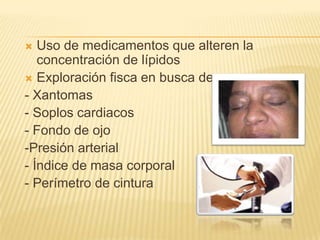
Este documento trata sobre la dislipidemia, que son trastornos caracterizados por un aumento de los niveles de colesterol o triglicéridos en la sangre. Explica que las dislipidemias primarias son causadas por mutaciones genéticas, mientras que las secundarias son más comunes y ocurren debido a factores como la dieta y el estilo de vida. También describe las complicaciones crónicas asociadas como la arterosclerosis y las enfermedades cardiovasculares y cerebrovasculares. Finalmente, ofrece recomend