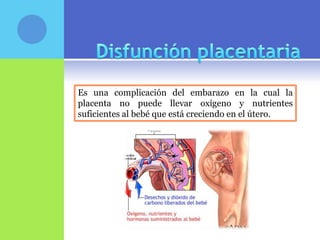
Este documento discute varios temas relacionados con el embarazo prolongado y posmaduro. Define los diferentes tipos de embarazo basados en la edad gestacional y discute los factores de riesgo, complicaciones y opciones de manejo para los embarazos que llegan a las 42 semanas o más.