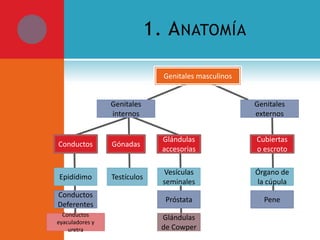
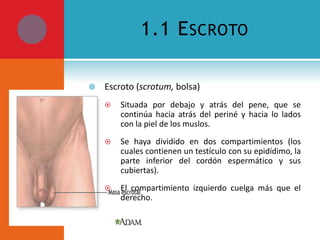
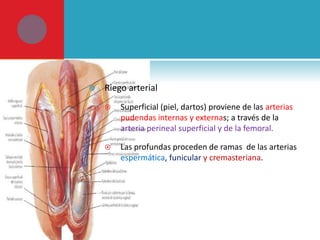
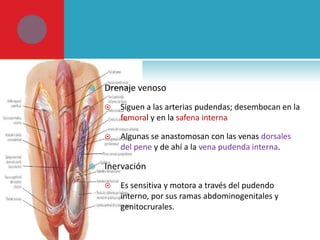
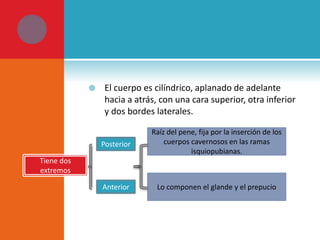
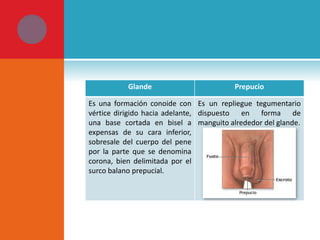
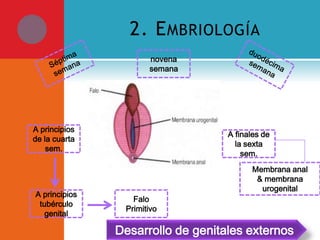
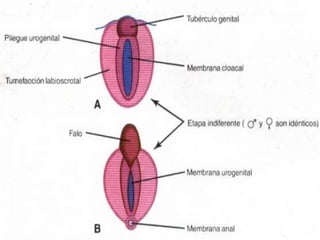
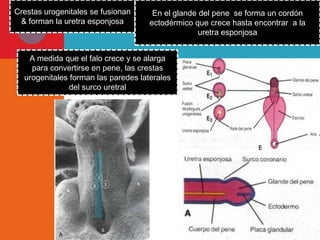
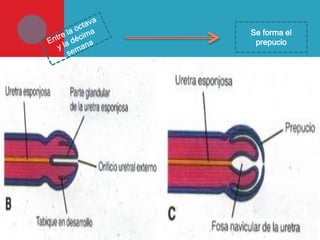
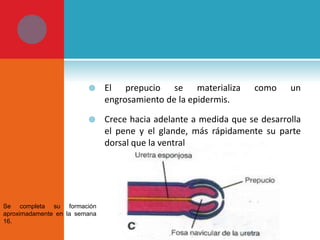
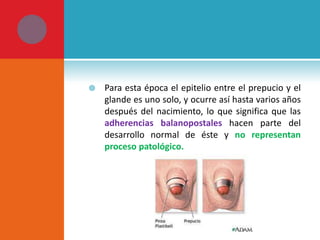
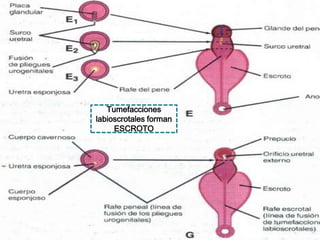
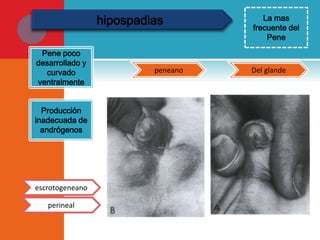
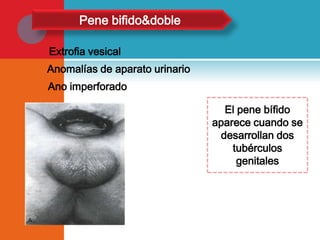
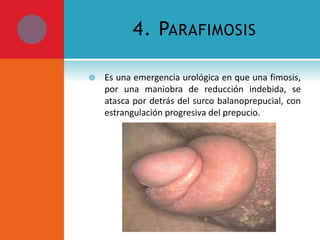
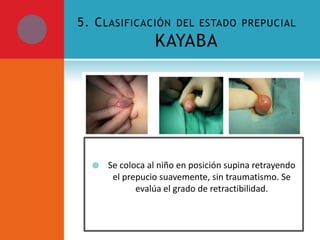
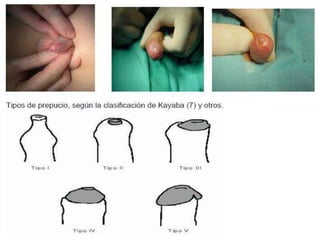
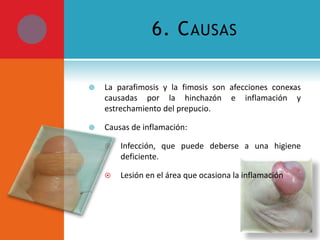
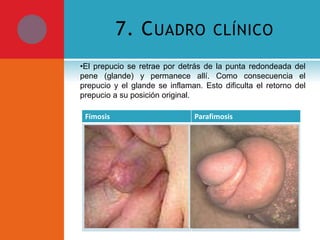
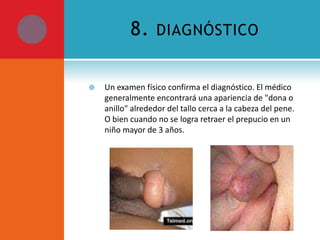
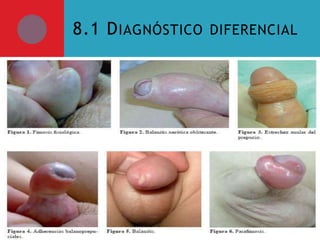
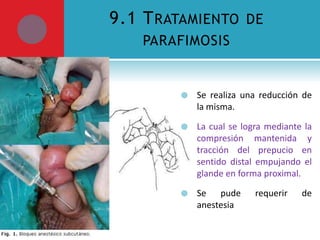
Este documento presenta información sobre la fimosis y la parafimosis. La fimosis es la incapacidad de retraer el prepucio detrás del glande, mientras que la parafimosis ocurre cuando el prepucio se atasca detrás del glande. El documento describe la anatomía, embriología, clasificación, causas, síntomas y tratamiento de ambas afecciones a través de cirugía como la circuncisión o la reducción en el caso de la parafimosis.