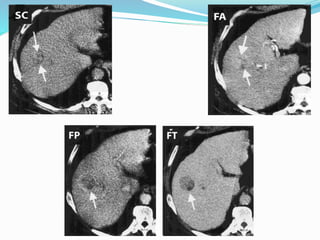
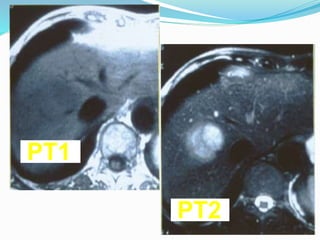
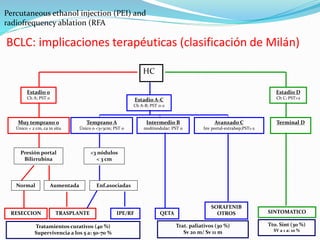
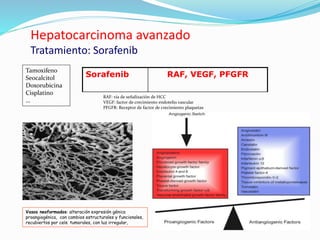
El hepatocarcinoma o carcinoma hepatocelular (HCC) es un tumor maligno hepático que causa entre 250,000 y un millón de muertes anuales en el mundo. Es la sexta neoplasia más frecuente y la cuarta causa más común de muerte relacionada con el cáncer. Las regiones con mayor incidencia incluyen el este de Asia y África subsahariana, mientras que las regiones con menor incidencia son el norte de Europa, Australia y América. Los factores de riesgo principales son la infección crón