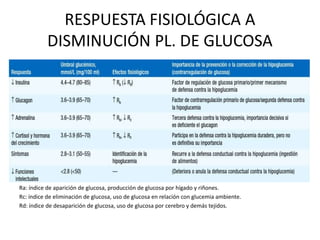
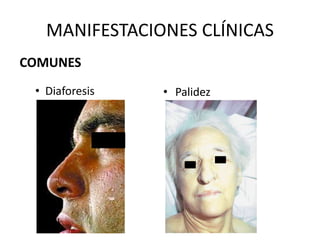
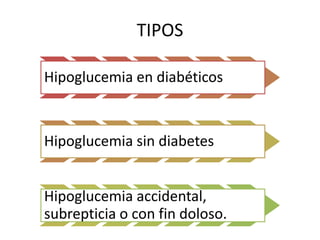
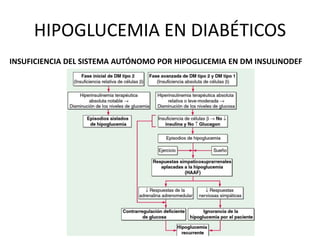
Este documento trata sobre la hipoglucemia. Define la hipoglucemia como una glucosa plasmática menor a 55 mg/dL. Explica las causas de hipoglucemia en diabéticos como una dosis excesiva de insulina y factores que aumentan la sensibilidad a la insulina. También cubre las causas de hipoglucemia sin diabetes como ciertos fármacos, enfermedades graves e hiperinsulinismo endógeno. Describe los síntomas de la hipoglucemia y los tratamientos de emergencia y a

![INTRODUCCIÓN
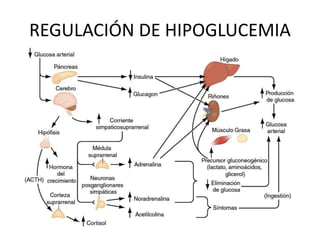
GLUCOSA (Gleûkos: vino dulce, -osa: azúcar)
Carbohidrato indispensable para metabolismo energético del cerebro
(éste no la sintetiza ni la almacena; en forma de glucógeno se reserva
solo unos minutos) requiere aporte ininterrumpido de glucosa por la
sangre arterial.
VN: 70 – 100 mg/dl en ayunas. [Interprandial se mantiene estable por
producción endógena de glucosa, glucogenólisis hepática (8h) y
gluconeogénesis en hígado y riñón (niveles bajos de insulina, acción de
horm antiinsulínicas y precursores desde Ms, tej adiposo, hígado, riñón)]](https://image.slidesharecdn.com/hipoglucemia-170802032803/85/Hipoglucemias-en-Urgencias-2-320.jpg)
![DEFINICIÓN
Triada
de
Whipple
Síntomas
consistentes
con
hipoglucemia
Alivio de
síntomas con
aumento de
glucemia
[ ] plasmática
baja de
glucosa. <55
mg/dL](https://image.slidesharecdn.com/hipoglucemia-170802032803/85/Hipoglucemias-en-Urgencias-3-320.jpg)