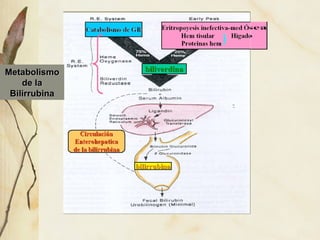
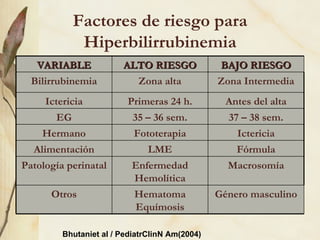
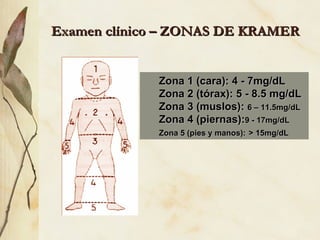
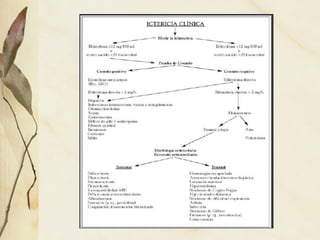
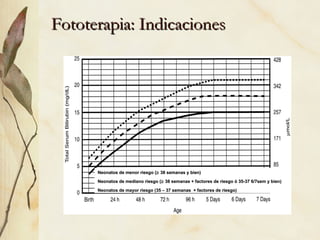
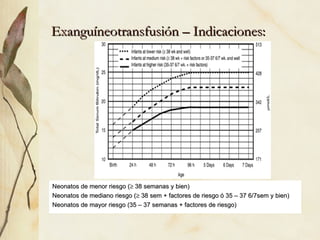
La ictericia neonatal es un fenómeno frecuente causado por la inmadurez hepática que causa una hiperbilirrubinemia no conjugada. Generalmente es benigna y se resuelve espontáneamente, pero en ocasiones requiere fototerapia o exanguinotransfusión. La ictericia patológica se debe a factores como prematuridad, infección, hemorragia u otras causas de aumento anormal de bilirrubina. El diagnóstico se basa en la historia clínica, examen físico y anális
![ICTERICIA NEONATAL Dra. SONIA HERMOZA DEL POZO [email_address]](https://image.slidesharecdn.com/ictericianeonatal2009-090410093400-phpapp01-120223155322-phpapp01/85/Ictericianeonatal2009-090410093400-phpapp01-1-320.jpg)