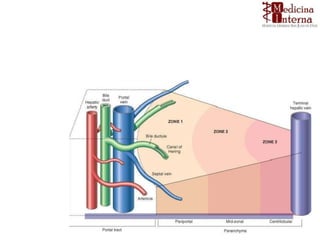
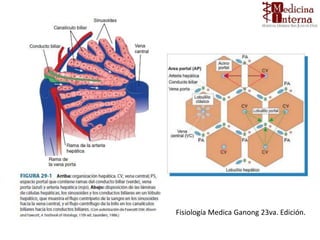
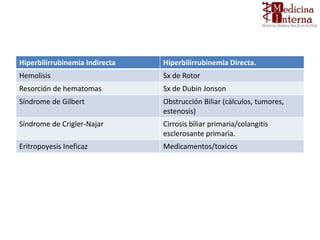
1. El documento describe las funciones del hígado y las pruebas de laboratorio utilizadas para evaluar la función hepática, incluyendo enzimas hepáticas, bilirrubina y fosfatasa alcalina.
2. Explica que las pruebas de laboratorio miden diferentes aspectos como daño hepático, capacidad de transporte y desintoxicación, y función sintética.
3. Resalta que los resultados deben interpretarse en el contexto clínico del paciente considerando otros factores como medicamentos, edad y signos de enfermed