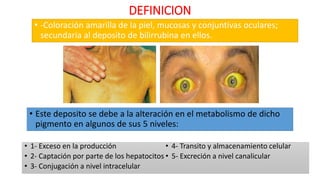
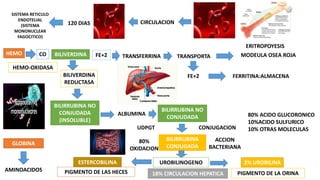
El documento define el síndrome icterico como la coloración amarilla de la piel, mucosas y conjuntivas oculares debido al depósito de bilirrubina. Explica que puede deberse a alteraciones en la producción, captación, conjugación, tránsito o excreción de bilirrubina. Describe las clasificaciones del síndrome icterico y los pasos para diagnosticar la causa, incluyendo anamnesis, exploración física, estudios de laboratorio como hemograma y pruebas hepáticas, ecografía abdominal y otras p