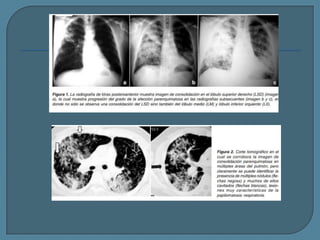
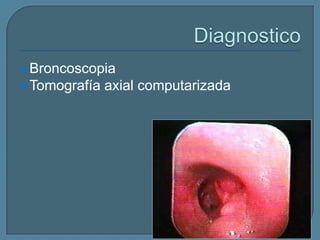
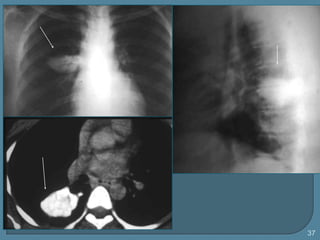
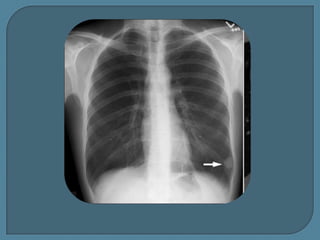
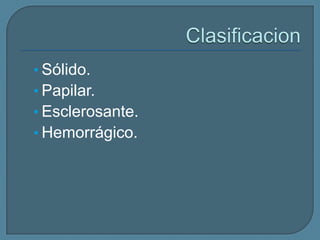
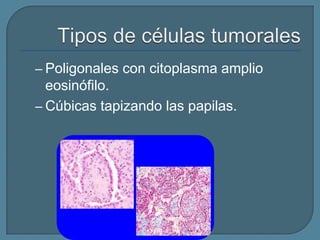
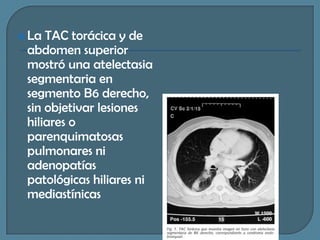
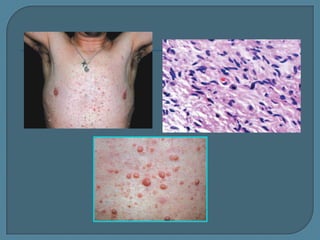
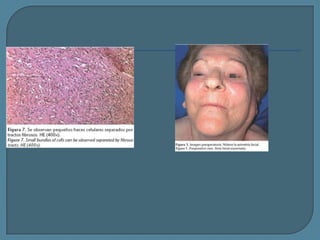
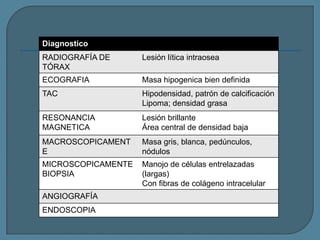
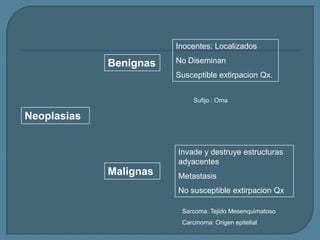
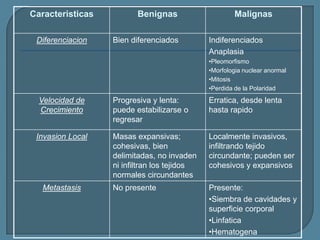
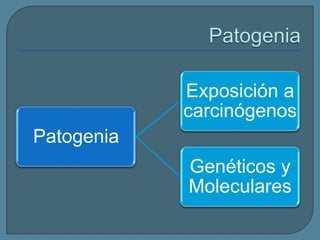
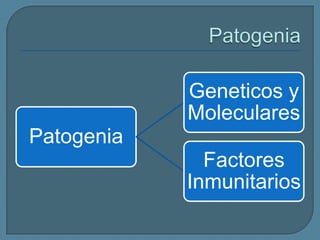
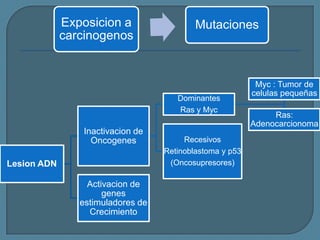
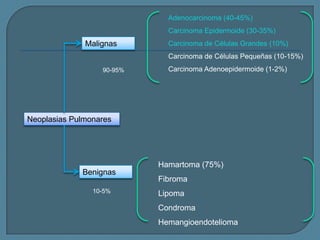
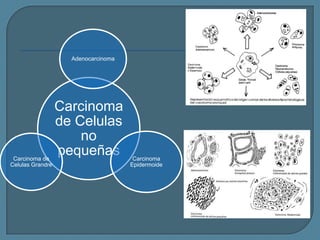
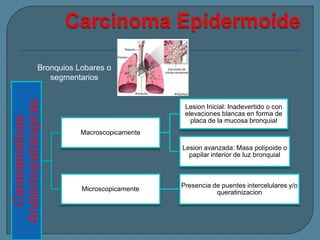
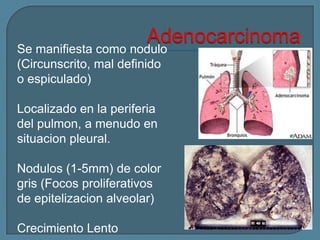
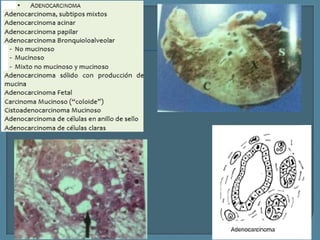
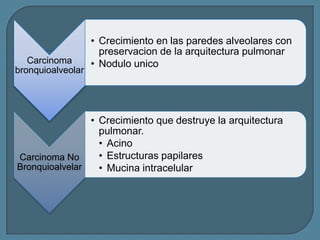
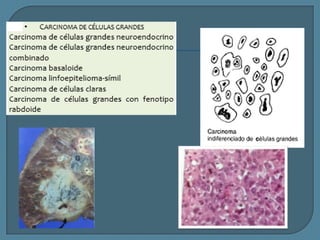
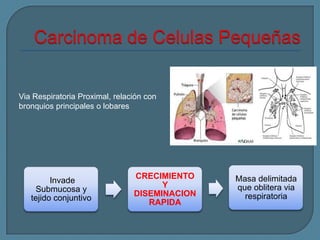
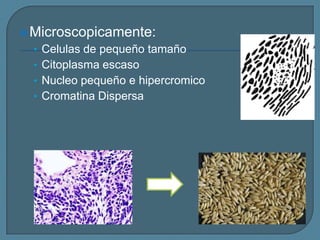
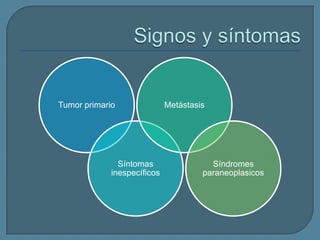
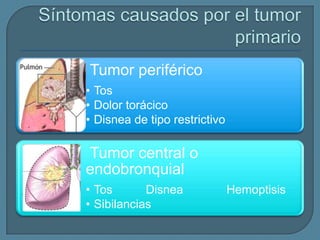
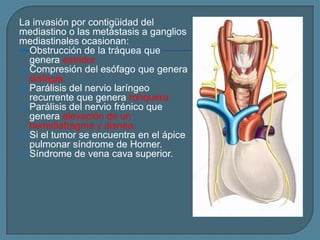
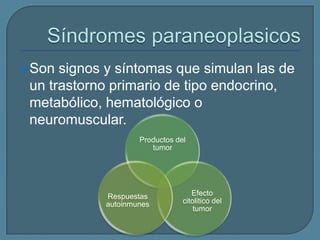
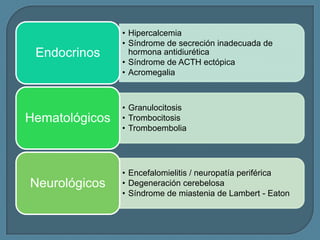
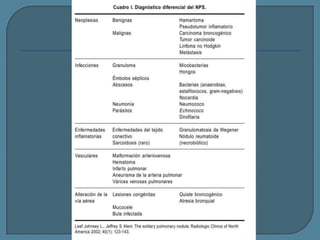
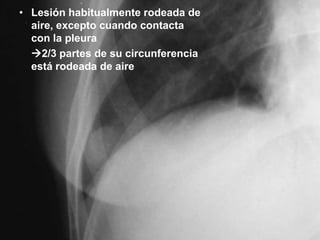
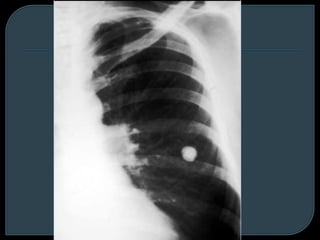
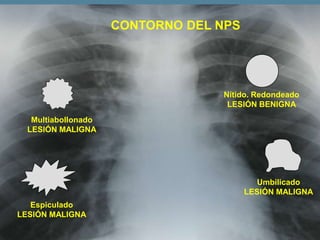
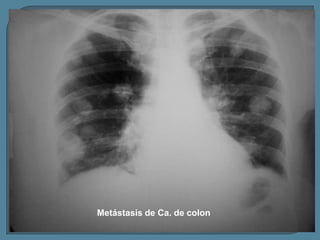
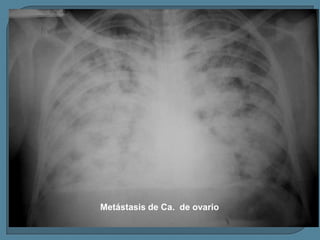
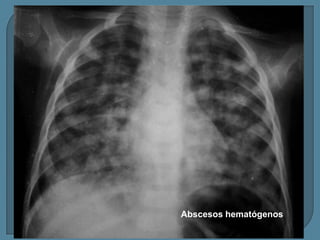
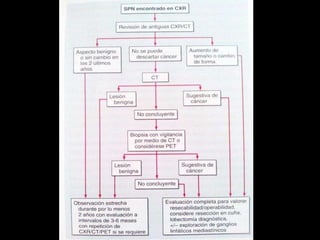
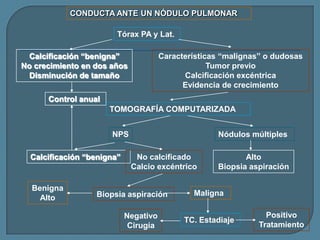
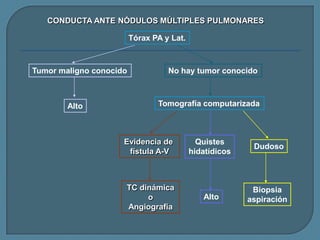
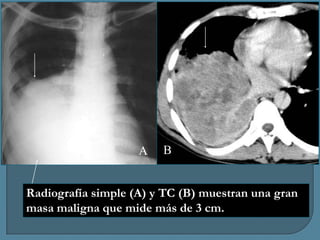
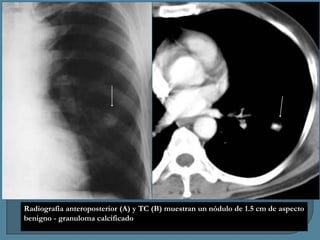
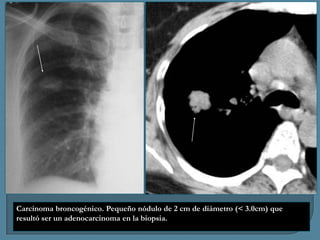
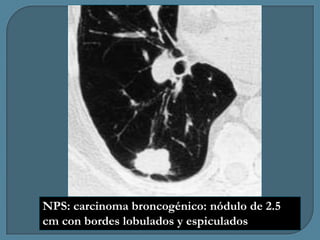
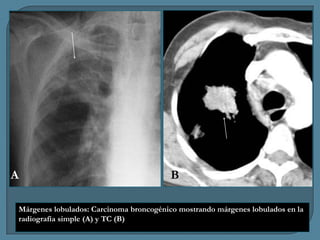
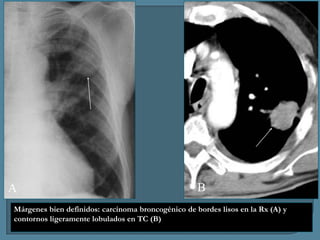
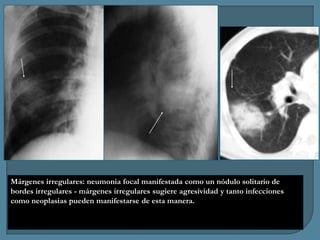
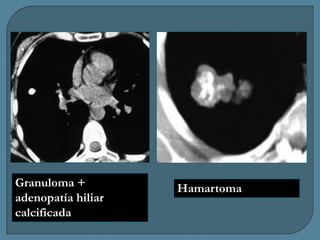
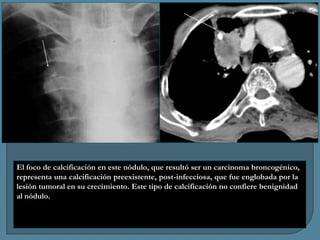
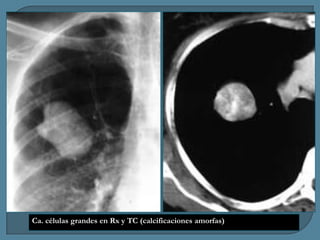
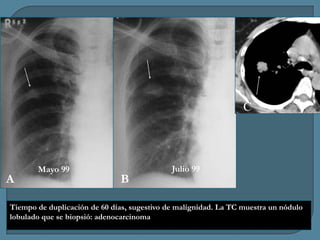
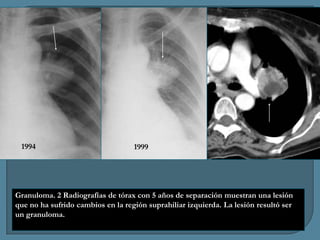
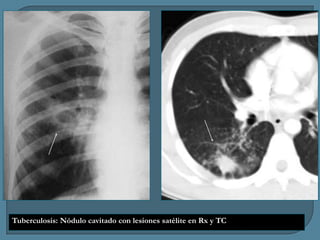
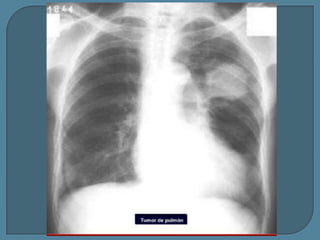
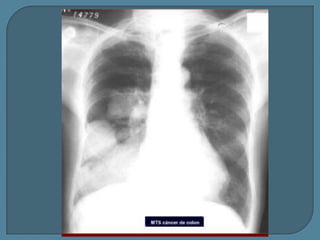
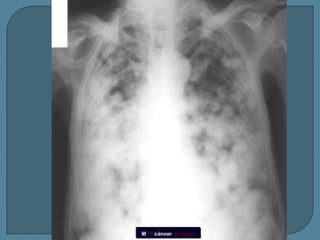
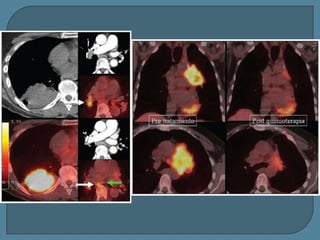
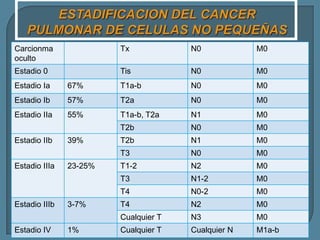
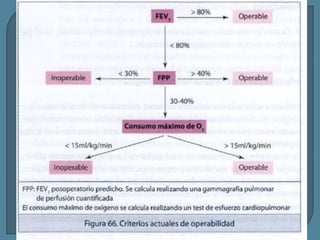
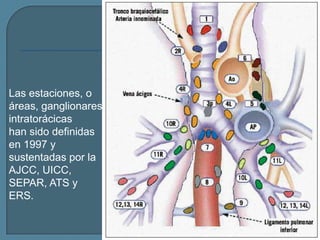
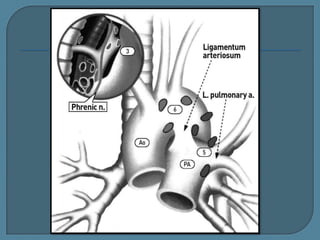
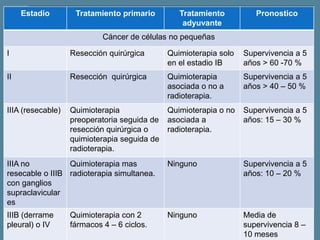
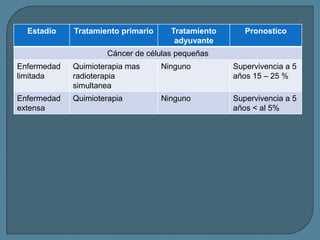
Este documento describe diferentes tipos de neoplasias benignas de pulmón. Las neoplasias benignas de pulmón más comunes son los hamartomas y los adenomas, que representan el 90% de los tumores benignos primarios de pulmón y son lesiones heterogéneas que son raras en comparación con los tumores malignos pulmonares.