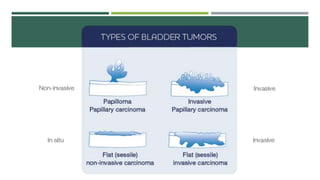
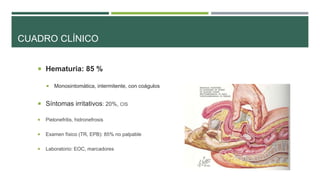
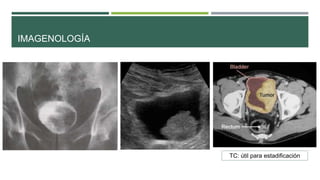
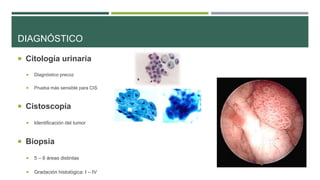
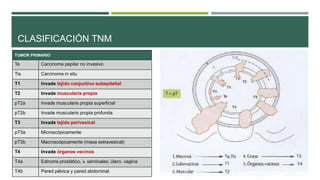
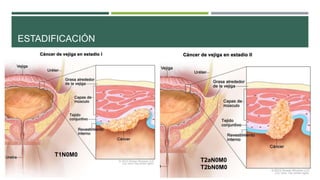
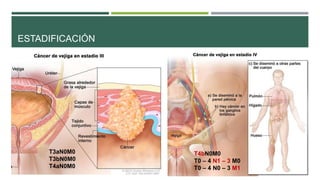
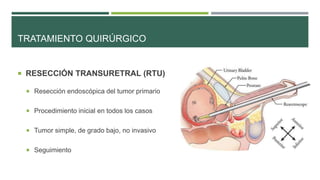
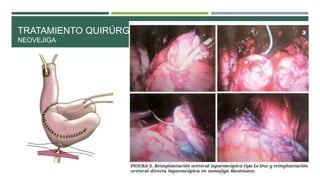
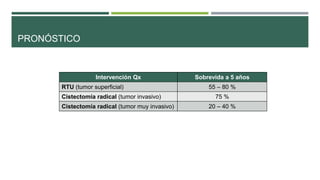
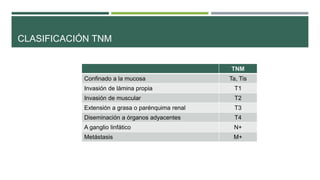
Este documento trata sobre el cáncer de vejiga. Resume que es la segunda neoplasia más frecuente del tracto genitourinario, afecta más a hombres entre 60-70 años, y su etiología incluye el hábito tabáquico y la exposición a aminas aromáticas. Describe los tipos histológicos, el diagnóstico mediante citología urinaria y cistoscopía, y los tratamientos quirúrgicos como la resección transuretral y la cistectomía.