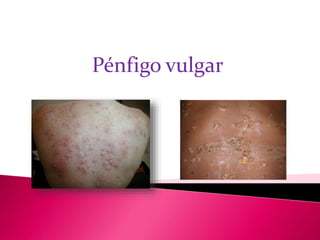
Pénfigo vulgar
- 2. General Demostrar cómo se puede manejar adecuadamente el Pénfigo Vulgar en el Servicio de Dermatología del Hospital Universitario, de la ciudad de Guayaquil en el periodo comprendido Noviembre de 2016. Específicos Establecer en el caso ingresado: Localización de las primeras manifestaciones clínicas en cada forma clínica de las enfermedades ampollares. Tipo de tratamiento recibido. Evaluar: Concordancia diagnóstica entre el ingreso y el egreso. Número de ingresos por su enfermedad ampollar.
- 3. Enfermedades cronicas ampollares No hereditarias Recidivantes Evolucionan por brotes sucesivos Afecta piel y/o membranas mucosas Distribución irregular Mayor frecuencia en edad avanzada Ampollas intraepiddérmicas y acantolíticas Signos de Nikolsky positivo
- 4. CLASIFICACION DE LAS ENFERMEDADES AMPOLLOSAS INTRAEPIDERMICAS SUBEPIDERMICAS • PENFIGO VULGAR : PENFIGO VEGETANTE • PENFIGO FOLIACEO: PENFIGO HERPETIFORME • PENFIGO IgA • PENFIGO PARANEOPLASICO 1. PENFIGO AMPOLLOSO 2. HERPES GESTATIONIS 3. PENFIGO DE MUCOSAS (CICATRIZAL) 4. DERMATOSIS IgA LINEAL INFANTIL 5. DERMATOSIS IgA LINEAL DEL ADULTO 6. EPIDERMOLISIS AMPOLLOSA ADQUIRIDA 7. DERMATITIS HERPETIFORME
- 5. Mas Frecuente 80% trastorno autoinmunitario. Sistema inmune ataca al organismo por error Se caracteriza por el lugar donde se forman las ampollas. Ampollas dolorosas piel y membranas mucosas No causan picor ni dejan cicatrices.
- 7. Enfermedad Superficial puede ser GRAVE. Diseminación de la infección a través del torrente sanguíneo (SEPSIS) Fundamental el Tratamiento para inhibir el sistema inmune. Complicaciones Pulmonares y Renales. Infecciones cutáneas secundarias Deshidratación grave Efectos secundarios de medicamentos
- 8. Sistema inmune produce anticuerpos y estos erróneamente atacan a proteínas de tejidos sanos Destruyen las uniones entre las celulas y se acumula liquido entre las capas de la piel.(ampollas y erosiones de la piel.) Medicamentos desencadenan esta enfermedad, NIH: Penicilamina (quelante) IECA.
- 9. Forma más común Mayor predilección por el sexo femenino. El Pénfigo Vulgar se inicia en boca en más de 60% de los casos.
- 10. Casos de pénfigo en gemelos monocigotos y la presencia de anticuerpos contra la superficie de queratinocitos . Se ha observado una asociación entre los antígenos de los complejos mayores de histocompatibilidad y el pénfigo.
- 13. Ampolla es el elemento eruptivo primordial
- 18. Es una prueba barata y fácil c. acantolíticas características del pénfigo. • S:100% E:43.4% • No puede determinarse el tipo de pénfigo. Prueba de Tzanck • Muestra: Lesión temprana (mucosa-borde activo) • Etapas tempranas: edema intercelular en las capas inferiores de la epidermis y acantólisis • Las lesiones establecidas muestran ampollas Histopatología La biopsia: piel perilesional. •Observa: depósito de IgG en el espacio intercelular y de C3 “panal de abeja”. • útil: seguimiento pcts. •(+) riesgo de recaída de 44 a 100% •(-) el riesgo disminuye a 13-27%. Inmunofluorescencia directa
- 19. • Se realiza: suero • Detectan: anticuerpos circulantes anti-IgG adheridos a las desmogleínas intercelulares. •(+) 80 a 90% de los casos • (-) pcts. con enf. localizada o en fase temprana. Inmunofluorescencia indirecta • Determina anticuerpos contra Dsg • Sirve también para vigilar la enfermedad. Técnica ELISA Ambas técnicas detectan antígenos epidérmicos a los que se unen los anticuerpos circulantes • Son complicadas, costosas y poco disponibles • no se utilizan de primera opción. Inmunoblot e inmunoprecipitación
- 20. Lesiones Orales • Estomatitis Herpética • Eritema Multiforme • Liquen Plano Ampolloso • Penfigoide Cicatrizal. Lesiones Cutáneas • Penfigoide Ampolloso • Eritema Multiforme • Enf. Hailey Hailey • Dermatitis Acantolitica.
- 21. Mide el grado de erosión o costra seca y los alimentos tolerables Es poco práctico.
- 22. Objetivo: suprimir la producción de auto anticuerpos con el objetivo de curar las lesiones existentes, abortar los brotes de actividad de manera temprana y prevenir la aparición de lesiones nuevas. Control de la enf. Ausencia de lesiones nuevas durante 2 semanas como mínimo, o curación de 80% de las lesiones previas Remisión completa Ausencia de lesiones nuevas o antiguas en un lapso de 2 meses Remisión parcial Aparición de lesiones transitorias nuevas que curan en 1 semana en un periodo de 2 meses Recaída 3 o más lesiones nuevas que no curan en una semana o la extensión de las lesiones establecidas en un paciente que ya estaba en control.
- 23. El tto se basa de acuerdo a la severidad de la enfermedad Previo al tto se realiza: • citología hemática • pruebas de función hepática • Glucosa • Rx. de tórax • análisis urinario • medir la P.A. • calcular la urea • electrólitos.
- 24. Tto consta de 3 fases: FASE DE CONTROL La intensidad del tto. se incrementa rápidamente hasta conseguir suprimir la actividad de la enfermedad. Se recomienda una duración de semanas. FASE DE CONSOLIDACIÓN Se mantiene la dosis de medicamentos necesaria para el control hasta que la mayor parte de las lesiones haya desaparecido; esta fase debe durar semanas, no meses. FASE DE MANTENIMIENTO Consiste en el descenso paulatino de las dosis hasta conseguir el nivel más bajo de tto. que suprima la aparición de lesiones nuevas con el objetivo de suspender el fármaco posteriormente.
- 25. 1ra elección Bajo costo y efecto rápido Enf.severa o resistente Monoterapia en casos levesComo alternativa al tto. En casos persistentes o falla de azatioprina o ciclofosfamida Casos graves y cuando no responden a corticoides, adm con inmunosupresores Para pcts que no pueden dism. corticoesteroide Como terapia coadyuvante Cistitis hemorrágica por ciclosfosfamida
