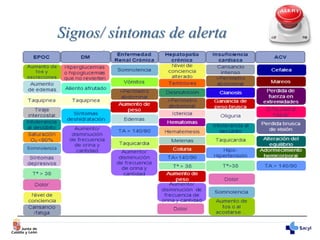
Este documento describe la atención a pacientes crónicos pluripatológicos complejos. Estos pacientes padecen múltiples enfermedades crónicas y tienen altas necesidades de atención sanitaria. Representan alrededor del 5% de la población pero consumen la mayor parte de los recursos sanitarios. El documento explica el proceso de atención a estos pacientes, incluyendo la estratificación del riesgo, un plan de cuidados integral y el seguimiento proactivo para prevenir descompensaciones y mejorar los resultados.