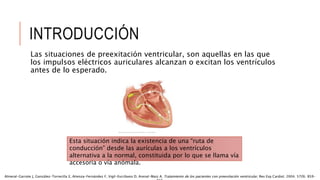
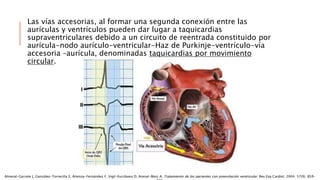
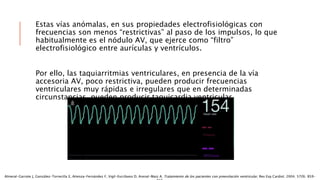
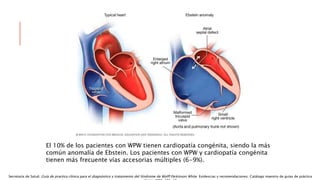
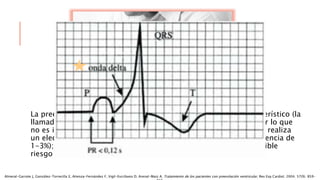
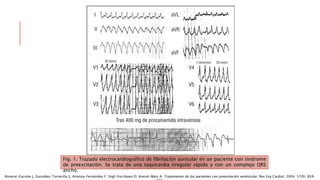
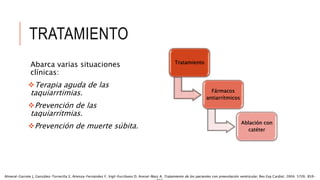
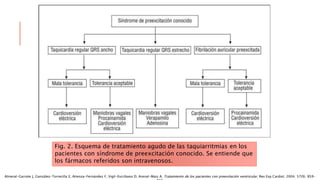
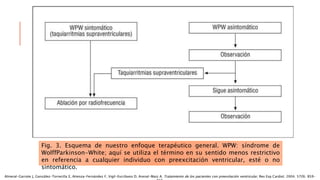
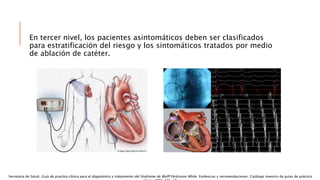
Las situaciones de preexitación ventricular ocurren cuando los impulsos eléctricos auriculares alcanzan o excitan los ventrículos antes de lo esperado debido a la existencia de una vía accesoria alternativa entre las aurículas y los ventrículos. Estas vías accesorias pueden dar lugar a taquicardias supraventriculares y, en algunos casos, taquicardia ventricular. El tratamiento incluye fármacos antiarrítmicos y ablación con catéter para prevenir las taquiarritmias y la muerte súbita