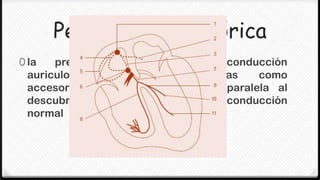
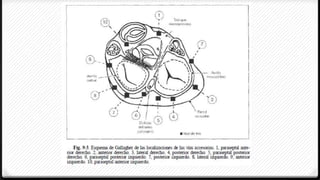
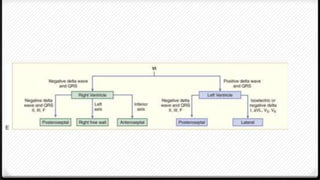
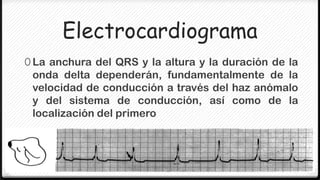
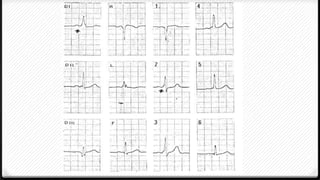
El síndrome de Wolff-Parkinson-White (WPW) es la forma más común de preexcitación ventricular. Se caracteriza por la presencia de una vía accesoria de conducción entre las aurículas y ventrículos que puede conducir a taquiarritmias. El tratamiento de elección es la ablación con radiofrecuencia para eliminar la vía accesoria, aunque los antiarrítmicos también pueden ser efectivos.