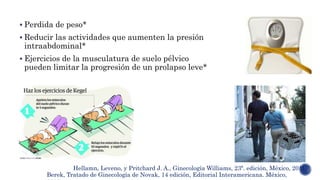
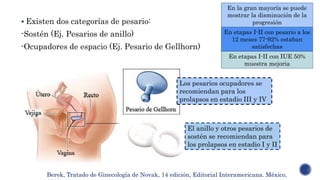
El documento discute las opciones de tratamiento quirúrgico y no quirúrgico para el prolapso genital femenino. El tratamiento no quirúrgico incluye ejercicios del suelo pélvico y dispositivos como los pesarios, mientras que las opciones quirúrgicas van desde procedimientos vaginales hasta laparoscópicos y abdominales. La decisión sobre el tratamiento depende de factores como los síntomas y la gravedad del prolapso.