CÁNCER COLORRECTAL
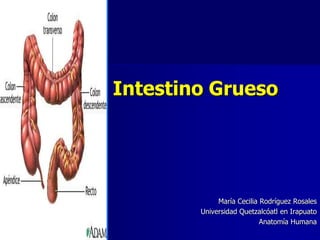
- 1. Intestino Grueso María Cecilia Rodríguez Rosales Universidad Quetzalcóatl en Irapuato Anatomía Humana
- 2. Intestino Grueso • Se compone: • • Ciego Apéndice Colon ascendente, transverso, descendente y Sigmoide Recto Conducto anal • El Intestino grueso s diferencia del delgado por: • • • • • • • • • Las tenías cólicas, 3 bandas musculares gruesas. • Las haustras, dilataciones de la pared del colon entre las tenias. • Los apéndices omentales (epíploicos) proyecciones grasas del omento. • Calibre: el diámetro interno es mucho mayor.
- 4. Intestino Grueso • Las tres tenías cólicas: • Banda de fibras musculares. • Constituyen la mayor parte del músculo longitudinal del intestino grueso, excepto en el recto. • Como las tenias son más cortas que el intestino, el colon tiene la forma sacular característica que adoptan las haustras. • No existen tenias en la apéndice ni en el recto; éstas comienzan en la base del apéndice signen por el intestino grueso hasta la unión recto-sigmoide.
- 6. Ciego • • • • • • • • • 1era. porción del intestino grueso. Se continúa con el colon ascendente (7,5 cm de longitud y anchura). Ubicada en el cuadrante inferior derecho. Se sitúa en la fosa ilíaca, debajo de la unión entre el íleon terminal y el ciego. Se puede palpar a través de la pared antero lateral del abdomen. Suele quedar a 2.5 cm del ligamento inguinal. Envuelto casi en su totalidad por el peritoneo y no se puede levantar libremente. No tiene mesenterio. Puede desplazarse de la fosa ilíaca, pero suele confinarse a la pared lateral del abdomen a través de uno o más pliegues cecales de peritoneo.
- 7. No cubierto por mesenterio 1era Porción 7.5 long. anchura 2.5 cm del ligamento inguinal Cubierto por peritone o * Cuadrante inferior derecho.
- 8. Se sitúa en la fosa ilíaca El Colon suele confinarse a la pared lateral del abdomen a los:
- 9. Ciego • • • • • • • • El íleon terminal penetra en el ciego de forma oblicua y en parte, se invagina en su interior. Estudios cadavéricos, se ha dicho que produce pliegues encima y debajo del orificio ileocecal, que forma la válvula íleocecal (fig. 2.43A). Estos pliegues se reúnen a los lados formando crestas, el frenillo de la válvula. Cuando se distiende el ciego, el frenillo se tensa, cierra la válvula e impide el reflujo del ciego al íleon. Las Endoscopia de seres vivos no corroboran esta descripción. El músculo circular está poco desarrollado alrededor del orificio: por tanto, no parece que la válvula ejerza ningún tipo de acción esfinteriana, en el sentido de controlar el tránsito del contenido intestinal del íleon hacia el ciego. El orificio suele encontrarse cerrado por una contracción tónica, pese a que desde el lado cecal adopte una forma papilar. La válvula previene seguramente el reflujo del ciego hacia el íleon tracciones, puesto que las contracciones impelen el contenido hacia e transverso ascendente y transverso.
- 10. Mo. Circular poco desarrollado Los pliegues encima y debajo del orificio ileocecal, que forman Estos pliegues se reúnen a los lados formando: Cuando se distiende el ciego, el frenillo se tensa, cierra la válvula e impide el reflujo del ciego al íleon. Ningún tipo de acción esfinteriana Penetra en el ciego de forma oblicua y en parte, se invagina en su interior.
- 12. SINONIMOS Ó Papila Ileal Ó Orificio Ileal Apéndice Vermiforme
- 13. Apéndice • • • • • • • El apéndice vermiforme (gusano en latín). Divertículo intestinal ciego (de 6 a 10 cm de longitud). Se origina en la cara posteromedial del ciego, debajo de la unión ileocecal. Dispone de un mesenterio triangular corto. El mesoapéndice, que proviene de la cara posterior de mesenterio del íleon terminal (fig. 2.42). El mesoapéndice se inserta en el ciego y en la porción proximal del apéndice. La posición de este apéndice varia, aunque de ordinario es retrocecal.
- 14. Proviene de la cara posterior de mesenterio del íleon terminal. Divertículo intestinal ciego (de 6 a 10 cm de longitud). Cara posteromedial del ciego, debajo de la unión ileocecal. Se inserta en el ciego y en la porción proximal del apéndice. Mesenterio triangular corto
- 16. Arterias El ciego está irrigado por la arteria ileocólica, rama terminal de la arteria mesentérica superior. El apéndice está perfundido por la arteria apendicular, rama de la arteria ileocólica.
- 19. Venas Una afluente de la vena mesentérica superior, la vena ileocólica, drena la sangre del ciego y del apéndice.
- 22. Colon • Cuatro partes: • Ascendente Transverso Descendente Sigmoide • Forman un arco. • • • • El colon se sitúa primero a la derecha del intestino delgado; luego, por encima y delante; después, a la izquierda y, por último, por debajo.
- 24. El colon ascendente • • • • • Segunda porción del intestino grueso. Se extiende por la parte superior, a la derecha de la cavidad abdominal, desde el ciego hasta el lóbulo derecho del hígado donde gira a la izquierda en la flexura cólica derecha (flexura hepática). Es más estrecho que el ciego y se encuentra en un plano retro peritoneal, a la derecha de la pared posterior del abdomen. Cubierto de peritoneo por delante y a los lados, aunque dispone de un mesenterio corto en cerca de un 25% de las personas. Se separa de la pared antero lateral del abdomen por el omento mayor.
- 25. Flexura Hepática Lóbulo derecho del hígado Retro peritoneal, a l de la pared poste abdomen. Cubierto de peritoneo delante y a los lados. Mesenterio corto en c 25% de las personas. Se separa de la pared lateral del abdomen p omento mayor. Ciego
- 26. Arterias De la irrigación arterial del colon ascendente y de la flexura cólica derecha se encargan ramas de la arteria mesentérica superior, las arterias íleocólica y cólica derecha. La rama derecha de la arteria cólica media suele anastomosarse con la arteria cólica derecha.
- 28. Venas Las afluentes de la vena mesentérica superior, las venas iIcocólica y cólica derecha, drenan la sangre del colon ascendente.
- 30. Ganglios Linfaticos Los vasos linfáticos drenan primero la linfa en los ganglios linfáticos epicólico y paracólico; luego, en los ileocólicos y cólico derecho intermedio, y, por último, en Ios mesentéricos superiores.
- 32. Nervios Los nervios para el colon ascendente llegan desde el plexo nervioso mesentérico superior.
- 34. El colon transverso • • • • • • • • Mide aproximadamente 45 cm de longitud. Porción más grande y móvil del intestino grueso. Cruza el abdomen desde flexura cólica derecha hasta la flexura cólica izquierda, donde se dobla hacia abajo, transformándose en el colon descendente. La flexura cólica izquierda (flexura esplénica): Más superior. Aguda. Menos móvil que la flexura cólica derecha. Se sitúa delante de la porción inferior del riñón izquierdo. Se inserta en el diafragma a través del ligamento frénico.
- 35. Más superior. Aguda. Menos móvil que la flexura cólica derecha. Delante de la porción inferior del riñón izquierdo. Se inserta en el diafragma a través del ligamento frénico cólico Ombligo 45 cm de longitud. Porción más grande y móvil del intestino grueso
- 36. El colon transverso • • El mesenterio del colon transverso -mesocolon transversohace un bucle descendente, casi siempre debajo de las crestas ilíacas, y se adhiere o une a la pared posterior de la bolsa omental. La raíz del meso colon Transverso (fig. 2.39A) se sitúa a lo largo del borde inferior del páncreas y se continúa con el peritoneo parietal por la cara posterior. • Suposición varía, pero suele colgar a la altura del ombligo. • De todas maneras, en las personas altas y delgadas el colon transverso puede sumergirse dentro de la pelvis.
- 38. Arteria La irrigación del colon transverso deriva de la arteria cólica media, rama de la arteria mesentérica superior; sin embargo, también recibe irrigación de las arterias cólicas derecha e izquierda.
- 40. Venas Del drenaje venoso del colon transverso corre a cargo de la vena mesentérica superior.
- 42. Ganglios Linfáticos Del drenaje linfático del colón transverso se encargan los ganglios linfáticos cólicos medios, que, a su vez, drenan a los ganglios linfáticos mesentéricos superiores.
- 44. Nervios Los nervios del colon transverso proceden del plexo mesentérico superior y siguen a las arterias cólicas derecha y media. Estos nervios transmiten fibras nerviosas simpáticas y parasimpáticas (vágales). Los nervios que derivan del plexo mesentérico inferior acompañan a la arteria cólica izquierda.
- 46. El colon descendente • • • • • Trayecto retro peritoneal desde la flexura cólica izquierda hasta la. fosa ilíaca izquier-da, donde se continúa con el colon sigmoide. El peritoneo cubre el colon por delante y a los lados y lo une a la pared posterior del abdomen. Es un órgano retro-corto. Pasa delante del borde lateral del riñón izquierdo. Tiene un canal paracólico en su cara lateral.
- 47. Flexura Cólica Izquierda Peritoneo cubre el colon por delante y a los lados y lo une a la pared posterior del abdomen. Pasa delante del borde lateral del riñón izquierdo. Tiene un canal para cólico en su cara lateral. fosa ilíaca izquierda
- 48. El colon sigmoideo • • • • • • • • • Asa en forma de S, de longitud variable (suele medir 40 cm). Une el colon descendente con el recto (fig. 2.42). Se extiende desde la fosa ilíaca hasta el tercer segmento sacro, donde se une al recto. La terminación de las tenias cólicas, a unos 15 cm del ano, indica la unión rectosigmoide. Mesenterio largo y, por tanto, de una gran libertad de movimientos, sobre todo en su porción medial. La raíz del mesocolon sigmoideo tiene una inserción en forma de V invertida, que se extiende primero medial y superior por los vasos iliacos externos y después mediales e inferiores, desde la bifurcación de los vasos ilíacos comunes hasta la cara anterior del sacro. El uréter izquierdo y la división de la arteria iliaca común izquierda se sitúan retro peritoneales y posteriores al vértice de la raíz del mesocolon sigmoide. Los apéndices omentales del colon sigmoide son largos; desaparecen cuando termina el mesenterio sigmoide (fig. 2.42). Las tenias cólicas también desaparecen a medida que el músculo longitudinal de la pared del colon se ensancha para crear una capa completa en el recto.
- 50. Arterias • • • La irrigación arterial del colon descendente y sigmoide pro-iene de las arterias cólica izquierda y sigmoide superior, ramas de la arteria mesentérica inferior. Las arterias sigmoides descienden de manera oblicua a la izquierda y se dividen en las ramas ascendentes y descendentes. La rama más superior de la arteria sigmoide superior se anastomosa con la rama descendente de la arteria cólica izquierda y forma parte de la arteria marginal del colon.
- 52. Venas La vena mesentérica inferior retorna la sangre del colon descendente y sigmoide y desemboca en la vena esplénica, luego, en la vena porta, que termina en el hígado.
- 54. Ganglios Linfaticos • Los vasos linfáticos del colón descendente y sigmoide pasan a los ganglios epicólico y paracólico y luego, a través de los ganglios cólicos intermedios, situados a lo largo de la arteria cólica izquierda. • Desde aquí, la linfa llega a los ganglios mesentéricos inferiores que rodean la arteria mesentérica inferior. • Sin embargo, la flexura cólica izquierda puede drenar también a los ganglios mesentéricos superiores.
- 56. Nervios La inervación simpática del colon descendente y sigmoide deriva de la porción lumbar del tronco simpático y del plexo hipogástrico superior, a través de los plexos situados en la arteria mesentérica inferior y en sus ramas. La inervación parasimpática proviene
- 58. Recto y conducto anal Recto: Porción terminal fija del intestino grueso se continúa con el colon sigmoide a la altura de la vertebra S3. Se unen por el extremo inferior del mesenterio del colon sigmoide .
- 59. S3
- 60. CÁNCER COLORRECTAL María Cecilia Rodríguez Rosales
- 61. Epidemiología C/año mundialmente se diagnostican 600,000 caso de cáncer colorrectal 9% de las neoplasias del humano.
- 63. Globocan FAST STATS Most frequent cancers: men México 2008
- 64. Globocan FAST STATS Most frequent cancers: woman México 2008
- 65. Globocan México 2008 FAST STATS Most frequent cancers: both sex
- 66. Epidemiología 2003, México. 3 802 casos. 1er lugar de los canceres de tubo digestivo.
- 67. Epidemiología El riesgo aumenta con la edad. 3% de los casos ocurre en < 40 años. 5% de desarrollar cáncer en zonas de alta incidencia. Tasa de incidencia Edad 19 por cada 100,000 habitantes 337 por cada 100,000 habitantes < 65 años > 65 años
- 68. Etiología CARCINOGÉNESIS 1. 2. 3. 4. 5. Factores CARCINOGÉNESIS Factores REDUCTORES Dietéticos fibra. Grasa Alcohol E Tabaquismo Obesidad Deleción del cromosoma 5q18 Paciente con PAF¹ Lemuel Herrera y 1. Ingesta de 2. Calcio 3. Vitamina C y 4. AINES 5. Selenio
- 69. TIPOS Características clínicas, epidemiológicas y genéticas. 1. 2. 3. Esporádico 80% Familiar Hereditario 3.1. Vinculado con Poliposis. 3.1.1. PAF. 3.1.2. Poliposis hamartomatosa. 3.2. Sindrome de cáncer colorrectal sin poliposis. Sdx. de Lynch l. Sdx. De Lynch ll. 4. Relacionado con enf. inflamatorias. CUCI. Enfermedad de Crohn. 70- 2 – 10%
- 70. Poliposis A F EII Lynch Hx familiar “esporádicos” “riesgo medio” 75% (Winawer JNCI 1991;83:243)
- 71. SE RELACIONAN PAF POLIPOSIS ADENOMATOSA FAMILIAR Se Transmite “Autosómica Dominante” Penetración: 95% 1. 2. 3. 4. 5. 6. 7. Osteomas en cráneo. Quistes de inclusión. Quistes sebáceos. Fibromas. Lipomas. Hipertrofia pigmentaria de la retina. Adenomas suprarrenales. TUMORES MALIGNOS VINCULADOS 1. Pólipos 100 2. Adolescencia 3er – 4to decenio Motaciones de novo 20% de los casos 3. 4. 5. 6. 7. 8. Sarcomas de partes blandas en retroperitoneo: Tumores desmoides. Fibrosarcomas. Liposarcomas. Tumores cerebrales. Glioblastoma multiforms. Meduloblastoma. C.A. Tiroides. Glándula Suprarrenal. Vejiga. Testículo. Vesícula. Vías biliares.
- 73. SDX. CÁNCER COLORRECTAL SIN POLIPOSIS Se Transmite “Autosómica Dominante” LYNCH l LYNCH l Aislado Vinculado C.a. Estomago. Intestino delgado. Endometrio. Ovario. Urotelio. Hígado. Vías biliares.
- 74. CRITERIOS DE AMSTERDAM I/II (Deben cumplirse todos para el correcto diagnóstico) 1. Mínimo 3 familiares con cáncer colorrectal o tumor asociado a CCHNP (endometrio, ovario, estómago, intestino delgado, vías urinarias). 2. Uno de los familiares debe ser en primer grado (hijo, padre o hermano). 3. Mínimo 2 generaciones consecutivas afectadas. 4. Al menos un caso diagnosticado antes de los 50 años. 5. Debe excluirse el diagnóstico de poliposis adenomatosa familiar. 6. Confirmación de los diagnóstico con informes anatomopatológicos.
- 75. CRITERIOS DE BETHESDA REVISADOS 1. Paciente con cáncer colorrectal diagnosticado antes de los 50 años. 2. Paciente con dos cánceres relacionados con CCHNP incluyendo sincrónico o metacrónico u otro tumor asociado a CSHNP independientemente de la edad. 3. Cáncer de colorrectal con histología, y IMS alto diagnosticado antes de los 60 años. 4. Al menos dos generaciones consecutivas afectas. 5. Cáncer colorrectal en uno o más familiares de primer grado con un tumor asociado a CCHNP, uno de los cánceres diagnosticado antes de los 50 años. 6. Paciente con cáncer colorrectal con 2 o más familiares de primer o segundo grado con un tumor asociado a CCHNP, independientemente de la edad.
- 76. Familias que cumplen con Criterios de Amsterdam 2 MUTACIONES DIFERENTES hMLH1 hMLH2 > Numero de C.A. extracolonico incluido el del recto.
- 77. Sdx. Cowden 1. Poliposis hamartomatosos de t.d. Aspecto hiperqueratosico. 2. 3. 4. 5. 6. 7. 8. “ ” cutaneos de cara y manos. “ ” Tiroides. “ ” Pulmones. “ ” Utero Mandibula hipoplásica. Paladar arqueado. Sdx. de Down. TUMORES MALIGNOS 1. Útero. 2. Piel. 3. Glándula mamaria. 4. Tiroides.
- 78. Sdx. Bannayan – Riley Rubalcaba 1. 2. 3. 4. Macrocefalia. Retraso mental. Pecas en el pene. Polipos hermartomatosos en colon, intestino delgado y lengua. EXCEPTO EN ESTOMAGO.
- 79. Poliposis Juvenil 1 sólo polipo localizado en recto ó Polipos hamartomatosos (5 – 10). 1. 2. 3. Se puede acompañar: Hidrocefalia. Mal rotación intestinal. Linfagioma mesentérico.
- 80. Sdx. Peutz - Jegners Multiples polipos hamartomatosos. (+) Frecuente en el Yeyuno. Pigmentación mucocutanea: 1. 2. 3. 4. Labio inferior. Paladar blando. Manos. Región perianala. Relacionado con cáncer de mama, ovario, testicular (c. sertoli), endometrio, pancreas, vias biliares.
- 81. Polipos Adenomatosos 50 a. 5% 70 a. 30% Adenoma = Carcinoma Resección de polipos= Menor probabilidad de C.A. Malignidad 1. 2. Dimensiones del pólipo. Anormalidades de los cromosomas.
- 82. Prevención 1. 2. 3. 4. 5. Primarios (Factores dieteticos). Secundarios (Premalignos – Malignos). Polipectomiaa. Quimioprofilaxis. AINES. CA +2. Colectomia Total.
- 83. ANATOMIA PATOLOGICA Adenocarcinomas 98% Multicentrico. 03% Localización 02% Se desarrolla de una segunda neoplasia colonica. Otros Tumor carcinoide. Sarcomas. Linfomas. Colon izquierdo Colon derecho Recto 2/3 1/3 20%
- 84. EVOLUCION NATURAL Y MANIFESTACIONES CLINICAS DERECHO 1. 2. 3. Masa palpable. Dolor abdominal vago. Anemia. IZQUIERDO 1. 2. 3. Debilidad. Fatiga. Perdida de peso. 4. Obstrucción intestinal parcial o completa. Dolor intestinal tipo cólico. Disminución del calibre de las heces. Hematoquecia.
- 85. EVOLUCION NATURAL Y MANIFESTACIONES CLINICAS 1. 2. 3. 4. 5. 6. 7. 8. Metástasis ganglionar 70% Invasión venosa Hígado (Colon) 60% Cavidad peritoneal. 40% Pulmón (Recto) vena cava inferior Glándulas suprarrenales. Ovarios. Huesos. 40 – 60% 40 – 30 – 30%
- 86. GRUPO DE PACIENTES Y RIESGO PACIENTES DE ALTO RIESGO 1. 2. 3. Sdx. Hereditarios (PAF, Lynch, poliposis hamartomatosos). Anetecentes familiares de C.A. CUCI ( > 10 años de ser Dx). PACIENTES DE RIESGO MODERADO 1. 2. 3. Antecendentes de c.a. de colon o presencia de polipos hamartomatosos. CUCI en los últimos 5 a 10 años. Familiares de primer grado con antecedentes de ca. colonico.
- 87. GRUPO DE PACIENTES Y RIESGO 1. 2. RIESGO PROBABLE Antecedentes de ca. mama y ginecológicos. Antecedentes de radioterapia en la pelvis por cáncer ginecológico.
- 88. PROCEDIMIENTOS DE DETECCION DE ACUERDO CON EL RIESGO GRUPO 1 PAF. Colonoscopia desde los 16 – 25 años. Panendoscopias. Fondoscopias. Ortopantomografía. Indentificación del APC. 1. En presencia de polipos multiples se recomienda: Colectomia total o proctocolectomia con anastomosis ileoanal.
- 89. GRUPO 1 Lynch. Colonoscopia anual desde los 25 a.Panendoscopia en la mujer con vida sexual activa. US intravaginal. Biosias del endometrio. Citologías urinarias. Si se demuestra tumor, Clectomia Total. Determinacion del hMSH2 y HmuH1. SI LA PRIMERA COLONOSCOPIA ES (-) REPETIR C/AÑO.
- 90. GRUPO 2 Colonocopia. Al año de la resección y c/3 años si los hallazgos son normales. SOH. Anual. Colonocopia. c/2 años, con multiples biopsias. Se indica COLECTOMIA si se confirma displasia grave.
- 91. GRUPO 3 SOH. Anual, el primero a los 35 a 40 años. Colonoscopias. c/3 – 5 años. Sigmoidoscopia flexible. c/3 años depsues del Dx. O Tx.con radioterapia. Revision Cx. Incluye el tacto rectal.
- 92. DIAGNOSTICO 1. 2. Interrogatorio. Técnicas de Diagnostico. Tacto rectal. Características del tumor. Relación con la pelvis. Tacto del saco de Douglas. 3. Colonoscopia. Estándar de Oro. 4. Rectosigmoidoscopia rigida (CA. Rectal). Establecer distancia entre el limite distal del tumor y el margen anal.
- 93. Tratamiento coadyuvante “Es posible que ningún paciente con enfermedad metastásica por cáncer colorectal pueda ser curado, pero si recibe medicamentos activos vivirá más, padecerá menos síntomas y mejorara su calidad d vida”.
- 94. Presentan enfermedad localizada 60-70% Recaerán y morirán. 40-50% casos (por metástasis) Pacientes con ganglios linfáticos regionales Sin metástasis Supervivencia Con metástasis 75 y 90% 40-50% a 5 años (requieren tratamiento coadyuvante, posoperatorio).
- 95. Etapa III Mortalidad Recaída Supervivencia a 5 años 33% 40% 50-62% Estudios controlados (administración de quimioterapia sistémica coadyuvante). 5-fluroruracilo (5-FU) y Levamisol (Lev) + ác. Folinico (Leucovorina).
- 96. Estudio Pacientes Seguimiento Cirugía (referencia) (%) Cirugía + lev Cirugía + lev + 5-FU NCGTG (22) 262 90 38 50 50 INT-0035 (23) 929 78 45 45 63 P 0.0001 Resultados de estudios prospectivos de quimioterapia coadyuvante en el Ca. De colon DUKES C (supervivencia a 5 años libre de enfermedad)
- 97. Estudio Pacientes Seguimiento (referencia) (meses) Qt SLE(%) Cirugía vs.Qt ady Supervivencia (%) Cirugía vs Qt ady. P NSABRC-03 (24) 108 48 5-FU +LV 6473 77.84 0.00 3 Erlichman (25) 1493 37 5-FU +LV 63.72 78.83 0.03 Resultados de estudios prospectivos de terapia coadyuvante (Qt ady) en el cáncer de colon, basados en 5-FU +Lv o resección sola.
- 98. 5-FU con ác. Fólinico durante 6 meses (estándar de tratamiento). Otras precentaciones V.O, con >eficacia en supervivencia y menor toxicidad. Capecitabina (>65 años alternativa) y tegafur/uracilo.
- 99. 2004 Estudio 2,240 pacientes en etapas ll y lll (60%). Se comparo la combinación oxaliplatino-5-FU-leucovorico (FOLFOX) vs 5FU + Leucovorina. En el primer grupo se halló mejor supervivencia libre de enfermedad absoluta de 6.6% a 6 años y supervivencia a 6 años en pacientes con etapa III (72.9 contra 68.3%). Este resultado fue confirmado por el grupo NSABP C07 en un estudio posterior, con una mejoría absoluta de 4.9% en supervivencia libre de enfermedad a 3 años.
- 100. A partir de entonces se considera como: Esquema estándar en coadyuvancia.- la combinación FOLFOX por 12 ciclos. Para pacientes con cáncer colorrectal en etapa lll.
- 101. Uso rutinario de quioterapia coadyuvante en pacientes con cáncer de colon etapa ll. (Esquema de 5-FU/LV o Fluropirimidina oral). Indicaciones Factores de alto riesgo para recurrencia. 1. 2. 3. 4. Infiltración a organos adyasentes (T4). Tumor perforado u obstrucción intestinal. Tumor poco diferenciado. > 12 ganglios linfáticos sisecados.
- 102. Tratamiento coadyuvante en cáncer de recto. Resección amplia no siempre posible efectuar debido a la proximidad del recto con otros órganos. Más del 50% de recurrencias ocurren en la pelvis, aun con la incorporación de la resecación del mesorecto y preservación de laos nervios autónomos de la pelvis (hay recurrencia local en 8-12% de los casos). Radioterapia coadyuvante baja el riesgo de recaída pero no modifica supervivencia.
- 103. 1940 se estableció. Pacientes con cáncer de recto resecado por completo deben recibir. Radioterapia y 5-FU concomitante. Pacientes T3 y T4 con o sin metástasis ganglionares. La supervivencia mejora en 10% y disminuye recaída local.
- 104. Resultados de estudio prospectivo distribuido al azar basado en radioterapia posoperatoria sola o combinada con quimioterapia: Referencia GITSG (26) Px (n) 202 Tx Recurrencia local% ILE % SUPERVIVENCIA % Cx Cx+Qt Cx+Rt Cx+Qt+Rt 24 27 20 11 45 54 52 67 32 48 45 57 0.005 25 14 38 58 38 53 0.025 53 64 60 70 0.01 NCCTG (27) 204 Cx+Rt Cx+Qt+Rt Oconnell (28) 660 Cx+Rt+5-FU bolos Cx+Rt+5-FU infusión NSABP (29) 555 Cx Cx+Rt Ct 25 16 22 MRC (30) 469 Cx Cx+Rt 33 20 Treurniet (31) 172 Cx Cx+Rt P 33 20 Px .- paciente, Tx.- Tratamiento, N.- numero,Cx.- resección, Qt.- quimioterapia, Rt.- radioterapia, Ct .- 5-fluoracilo + semustina, lLE.- intervalo libre de enfermedad.
- 105. Por lo regular, el tratamiento de Qt-Rt se usa después de la intervención quirúrgica. Consiste en 5FU/LV y radioterapia a dosis de 45 y 50.4 Gys. El orden se debe invertir cuando es posible preservar el esfínter anal (tumor en tercio proximal y medio del recto) o con tumores muy grandes con posible invasión a órganos adyacentes.
- 106. 1. 2. 3. Tratamiento Qt-Rt Puede reducir la carga tumoral (10-15% de los casos). Respuesta completa. Lo que facilita resección radical. Cada ves se utiliza más como neoadyuvante por su menor toxicidad y mejor sobrevida libre de enfermedad sin modificar la supervivencia global.
- 107. Tratamiento de la enfermedad avanzada o metastásica 1. 2. 3. Objetivos en cáncer avanzado. Mejorar la calidad de vida y la supervivencia. Mejorar los síntomas hasta en 60% de los enfermos. Supervivencia media que alcanza 22 a 35 meses. Recientemente (irinotecán y oxaliplatino) duplicaron los % de respuesta 50-60% y mejora la supervivencia media en 17 a 20 meses vs 5-FU.
- 108. Esquema estándar para etapas avanzadas. Combinación FOLFOX (5-FU, ác. Folinico y oxaliplaitino) y FOLFIRI (5-FU, ác. Folínico e irinotecán). En la actualidad hay por lo menos 4 esquemas diferentes de primera línea.
- 109. Se ha demostrado supervivencia de 30-40 años entre pacientes con metástasis hepática aislada a quienes se practico resección completa. Pacientes con enfermedad irresecable se ensaya quimioterapia neoyuvante basada en oxaliplatino o irinotecan. Suministra una respuesta en 60-70% de los casos y mera la posibilidad de resecabilidad.
- 110. Se han incorporado 2 anticuerpos monoclonales: Bevacizumabo (anticuerpo antifactor de crecimiento de endoteliovascular). Centuximabo (anticuerpo antireceptor del factor del crecimiento epitelial). En teoría sirve para evitar la proliferación células malignas. Esquema de quimioterapia Mejoran la supervivencia hasta 25 meses
- 111. -4-6 Mejor terapia de apoyo. 5-FU/LV 12-14 IFL-FOLFIRI -15-16 5FU/LV +bevacizumabo 18.3 19.20 IFL+ centucizumabo 20.3 IFL + bevacizumabo FOLFOX-6 21.5 25 IFL + bevacizumabo 0 6 12 18 24 Supervivencia media en cáncer colorectal tratado con Qt. 1. 2. 5FU, 5-fluroracilo; Lv, leucovorina; 3. 4. FOLFOX, 5-FU, ác. Folinico e irinotecan; IFL, irinotecán, 5-flurolacilo y leucovurina.
- 112. BIBLIOGRAFIA MANUAL DE ONCOLOGÍA. 4 EDICIÓN. 2009, Ed. MC GRAWHILL. CAPITULO 45; PÁG.. 595-611.
