Estenosis carotidea
- 1. ESTENOSIS CAROTÍDEA Ismael Sánchez X Semestre, Facultad de Medicina Universidad de Panamá
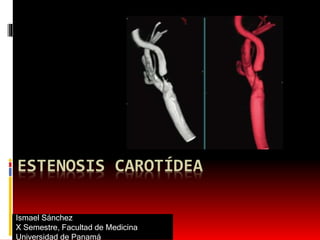
- 2. ¿Que es Estenosis Carotídea? Una estenosis carotidea se caracteriza por una disminución del calibre de la arteria carotidea interna, la arteria responsable de la irrigación del cerebro. La estenosis está provocada por una placa de ateroma. La obstrucción de la arteria impide a la sangre oxigenada llegar correctamente al cerebro y puede provocar un accidente vascular cerebral.
- 3. Epidemiología La patología estenótica carotídea es la causa de entre un 20-30% de los infartos cerebrales isquémicos y ataques isquémicos transitorios (AIT). En el mundo occidental los infartos cerebrales son la segunda causa de muerte y la primera causa de discapacidad severa.
- 4. Factores de riesgo Edad avanzada Género masculino Hipertensión Tabaquismo Diabetes mellitus Homocisteinemia Hiperlipidemia
- 5. Fisiopatología La bifurcación carotídea es un área de bajo flujo y de baja fuerza de cizallamiento. Conforme la sangre circula a través de la bifurcación carotídea se separa en una región de flujo bajo y baja resistencia en la arteria carótida interna y una región de alta resistencia en la arteria carótida externa. En forma característica, la placa ateroesclerótica se forma en la pared externa en el lado opuesto al punto donde se divide el flujo. La formación de la placa ateroesclerótica es compleja, e inicia con la lesión de la íntima, con depósito de plaquetas, proliferación de células de músculo liso y fibroplasia, lo que da origen al estrechamiento subsiguiente de la luz arterial. Con el incremento en el grado de estenosis de la ICA, el flujo se torna más turbulento y se incrementa el riesgo de ateroembolización.
- 6. Diagnóstico Clínico Ecografía dúplex Angiografía carotidea Resonancia magnética
- 7. Manifestaciones clínicas La AIT es la pérdida focal de funciones neurológicas, con duración de menos de 24 h. El individuo que sufre CVA por lo común presenta tres diferentes categorías de síntomas, lo que incluye síntomas oculares, déficit sensorial/motor, disfunción cortical alta o combinaciones de los mismos.
- 8. Ecografía duplex Es el método de detección más utilizado para valorar las placas ateroescleróticas y la estenosis de la arteria carótida extracraneal. También se utiliza con frecuencia para vigilar a los pacientes en forma seriada en cuanto a la progresión de la enfermedad o bien después de intervenciones (endarterectomía carotídea o angioplastias).
- 9. Angiografía carotidea por tomografía computadorizada Es aún el método más rápido para valorar a los pacientes con apoplejía aguda con el fin de descartar hemorragia intracerebral. Esta modalidad de imagen puede proporcionar información con respecto al volumen, lo que permite la rotación del objeto con valoración precisa de estructuras anatómicas desde todos los ángulos.
- 10. Gravedad de la estenosis Se divide en tres categorías con base en la reducción del diámetro de la luz: leve (menor de 50%) moderada (50 a 69%) grave (70 a 99%).
- 11. Resonancia magnética Cada vez se utiliza más la MRA para valorar la enfermedad oclusiva por ateroesclerosis carotídea y de la circulación intracraneal; es un estudio sin penetración corporal que no requiere la administración de medios de contraste yodados.
- 12. Tratamiento de la enfermedad oclusiva de arterias carótidas Los pacientes con enfermedad oclusiva de la bifurcación carotídea se dividen en dos categorías amplias: pacientes sin antecedente de apoplejía ipsolateral o AIT (asintomático) Pacientes con antecedente de síntomas neurológicos ipsolaterales (sintomáticos).
- 13. Porcentaje (%) de estenosis en ICA 0-50 50-69 70-99 100 Sintomáticos Tratamiento médico Endarterectomía carotídea Si morbimortalidad quirúrgica <5% Endarterectomía carotídea Tratamiento médico Angioplastia + stent Si hay contraindicación quirúrgica, recidiva post EC, estenosis no abordable por cirugía o en el seno de un ensayo clínico Asintomáticos Tratamiento médico Endarterectomía carotídea En enfermos muy seleccionados con esperanza de vida >5 años y solo si morbimortalidad es < 3% Tratamiento médico
- 14. El tratamiento médico Se debe realizar en un contexto global de lucha contra la aterosclerosis, enfermedad sistémica que afecta a múltiples vasos del organismo provocando diferente sintomatología. La mayoría de los neurólogos prescriben ácido acetilsalicílico y clopidogrel para la prevención secundaria de apoplejía en pacientes que han experimentado AIT o apoplejía. La utilización más o menos agresiva de la terapia farmacológica se indicará en función de que la ateromatosis carotídea sea sintomática o no.
- 15. Endarterectomía carotídea Se crea un plano de disección a partir de la pared vascular y se eleva y extirpa la totalidad de la placa. La línea de corte distal en la ICA donde se retiró la placa debe explorarse con gran cuidado y debe tener un aspecto liso. Se coloca material de refuerzo para los puntos de sutura cuando permanece un colgajo de la íntima en esta zona de transición para asegurar que no exista obstrucción al flujo. La placa de oclusión por lo común se retira desde el origen en la arteria carótida externa utilizando la técnica de eversión. La superficie intervenida quirúrgicamente se lava en forma abundante y se retiran los residuos. Se sutura un parche (vena safena autógena, material sintético como poliéster, PTFE o materiales biológicos) para cerrar la arteriotomía.
- 16. Complicaciones Endarterectomía carotídea Agudas Crónicas Infección o hematoma de la herida quirúrgica Lesión de pares craneales Tromboembolismo cerebral Síndrome de la hipoperfusión cerebral Reestenosis Oclusión carotidea Tromboembolismo cerebral
- 17. Angioplastia carotídea y endoprótesis La colocación de endoprótesis percutáneas de la arteria carótida se ha vuelto una alternativa terapéutica aceptada en el tratamiento de pacientes con enfermedad de la bifurcación . Las ventajas percibidas de la revascularización carotídea percutánea se relacionan con la invasión mínima del procedimiento en comparación con la cirugía.
- 18. Complicaciones Angioplastia carotídea y endoprótesis Agudas Crónicas Espasmo, disección, ruptura u oclusión carotídea Síndrome de estimulación del seno carotídeo Tromboembolismo cerebral Complicaciones secundario a la punción femoral Nefropatía por contraste yodado Síndrome de hiperperfusion cerebral Reestenosis Oclusión carotídea Tromboembolismo cerebral
- 19. Estudios multicéntricos comparativos entre tratamiento médico y endarterectomía en pacientes sintomáticos NASCET (North American Symptomatic Carotid EndarterectomyTrial ) Estudio prospectivo randomizado multiinstitucional de 11 años en 2.885 enfermos sintomáticos con clínica isquémica focal ipsilateral en los 180 días previos a la randomización Beneficio de la cirugía sobre el tratamiento médico en estenosis entre el 70-99% con reducción del riesgo de ictus del 17% con una morbimortalidad quirúrgica < al 7%. Las tasas de ictus a los 2 años fueron del 26% en el grupo médico y del 9% en el quirúrgico En estenosis entre el 50-69% sólo ventaja de la cirugía en hombres y si la tasa de complicaciones era < 5% En estenosis < 50% no hubo ventaja de la cirugía sobre el tratamiento médico ECST (European Carotid SyrgeryTrial ) Estudio prospectivo randomizado multiinstitucional de 3.024 enfermos sintomáticos controlados durante una media de 6 años Beneficio de la cirugía sobre el tratamiento médico en estenosis superior al 80% (equivalente al 60% según el método de cuantificación de la estenosis seguido en el NASCET) con reducción del riesgo absoluto de 11,6% en 3 años, observándose tasas de ictus de 26,5% en el grupo control y 14,9% en el grupo quirúrgico
- 20. Estudios multicéntricos comparativos entre tratamiento médico y endarterectomía en pacientes asintomáticos ACAS (Asymptomatic Carotid Atherosclerosis Study) Estudio prospectivo randomizado multiinstitucional en 1.659 enfermos asintomáticos con estenosis carotídea > 60% valorándose endarterectomía contra tratamiento médico con una media de seguimiento de 2,7 años Beneficio de la cirugía sobre el tratamiento médico con tasa de ictus o muerte del 11% en el grupo médico y del 5,1% en el quirúrgico Morbimortalidad perioperatoria fue del 1,9%. El beneficio quirúrgico desaparecía si la morbimortalidad fuera superior al 3% ACST (Asymptomatic Carotid SurgeryTrial) Estudio prospectivo randomizado multiinstitucional de 10 años de duración en 3.120 enfermos asintomáticos con estenosis carotídea > 60% que valora el beneficio del tratamiento médico contra la endarterectomía con seguimiento de 5 años Beneficio de la cirugía sobre el tratamiento médico en menores de 75 años y estenosis > 70% con reducción del riesgo de infarto a los 5 años del 12% al 6% Cualquier beneficio desaparece si hay mala selección de pacientes o si el riesgo quirúrgico es superior al 3%
- 21. Estudios multicéntricos comparativos entre cirugía y angioplastia con/sin stent CAVATAS (Carotid and vertebral transluminal study)8 Estudio randomizado multiinstitucional con 504 enfermos sintomáticos (90%) y asintomáticos en los que se realizó endarterectomía o angioplastia sin o con stent (sólo el 26%) con seguimiento a los 3 años Demuestra tasas de morbimortalidad similar entre la cirugía (9,9%) y la angioplastia (10%) con mayor frecuencia de reestenosis con la angioplastia (14%) en relación a la cirugía (4%) pero igual tasa de ictus ipsilateral a los 3 años. Las conclusiones son muy criticadas por tener complicaciones para los 2 grupos que están por encima de las aceptables en la literatura y por tener graves errores metodológicos. SAPPHIRE (Stenting and angioplasty with protection in patients at high risk for endarterectomy)71 Estudio randomizado multiinstitucional de 334 enfermos sintomáticos con estenosis > 50% o asintomáticos con estenosis > 80% con factores de riesgo quirúrgico a los que se les realizó cirugía o angioplastia con stent y sistema de protección distal La angioplastia no demuestra resultados inferiores a la endarterectomía carotídea La tasa de efectos morbimortalidad a los 30 días fue del 5,8% para la angioplastia con stent y del 12,6% para la endarterectomía y al año del 12,2% y 20,1% respectivamente
- 22. Bibliografía F. Charles Brunicardi; Dana K. Andersen;Timothy R. Billiar; David L. Dunn; John G. Hunter; Jeffrey B. Matthews; Raphael E. Pollock. SCHWARTZ. PRINCIPIOS DE CIRUGÍA, 9na Edición; 2011. McGraw-Hill Companies, Inc. Pág. 712- 723. J.R. Fortuñoa, J. Perendreua, J. Falcoa, D. Canovasb y J. Braneraa. Estenosis carotídea: cómo se diagnostica y se trata adecuadamente. Radiología. 2006;48(3):119-36. Beckman JA. Management of asymptomatic internal carotid artery stenosis. JAMA. 2013;310(15):1612-1618. Jonas DE, Feltner C, Amick HR, et al. Screening for asymptomatic carotid artery stenosis: a systematic review and meta-analysis for the US Preventive ServicesTask Force. Ann Intern Med. 2014;161(5):336-346.