1. SARAMPION-PDF.pdf
- 1. SARAMPION JANETH CHUAN IBAÑEZ PEDIATRA- HRL FMH-UNPRG
- 2. NETIQUETA DE LA SESIÓN
- 3. OBJETIVOS ❑Conocer la epidemiología del sarampión ❑Conocer las manifestaciones clínicas del sarampión ❑Conocer el diagnostico diferencial de las principales enfermedades exantemáticas ❑Conocer definición de caso sospechosos, confirmado de sarampión ❑Reconocer las complicaciones y las formas de presentación severas ❑Conocer las medidas terapéuticas y epidemiológicas a tomar frente a un cuadro de enfermedad exantemática ❑Conocer la forma de prevención
- 4. INTRODUCCION ❑Enfermedad infecto-contagiosa . ❑De habitual presentación epidémica , con elevada morbimortalidad ❑Enfermedad inmunoprevenible. ❑A nivel mundial sigue siendo una de las principales causas de muerte en niños pequeños. ❑El sarampión es la 5° enfermedad que se ha eliminado de las Américas, después de la viruela (1971), la polio (1994), y la rubéola y el síndrome de la rubéola congénita (2015). Delpiano Luis, Astroza Leonor, Toro Jorge. Sarampión: la enfermedad, epidemiología, historia y los programas de vacunación en Chile. Rev. chil. infectol. 2015 Ago [citado 2021 Dic 07] ; 32( 4 ): 417-429. Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0716- 10182015000500008&lng=es. http://dx.doi.org/10.4067/S0716-10182015000500008.
- 5. PATOGENO ❑Virus ARN,del género de los Morbillivirus, familia de los Paramyxoviridae. ❑El único reservorio es el ser humano. Delpiano Luis, Astroza Leonor, Toro Jorge. Sarampión: la enfermedad, epidemiología, historia y los programas de vacunación en Chile. Rev. chil. infectol. 2015 Ago
- 6. EPIDEMIOLOGÍA ❑Enfermedad altamente contagiosa . ❑Pico más alto de incidencia en los últimos meses de invierno y principio de primavera, distribución universal y un patrón epidémico típico con ciclos bienales. ❑ Aún existen zonas con bajas tasas de vacunación frente a sarampión. ❑En septiembre de 2016 la OMS declaro a las Américas ,como la primera del mundo libre de sarampión.
- 7. EPIDEMIOLOGIA Herrera-Benavente IF y cols. Estado actual del sarampión.Comportamiento en Latinoamerica • Rev Latin Infect Pediatr 2018; 31 (4): 140-148
- 8. Sarampión amenaza reemergente de epidemia en el Perú ❑En 2018, se confirmaron 42 casos de sarampión, importados o relacionados a importación. El 26% (11) fueron menores de 1 año .No se registraron fallecidos. Las vías de ingreso de estos pacientes fueron por vía terrestre, aérea y fluvial ❑Durante el año 2019, se confirmó 1 caso de sarampión una mujer de 40 años, peruana procedente de España. Rev. Fac. Med. Hum. vol.19 no.3 Lima jul./set. 2019
- 9. TRANSMISION ❑Es por contagio directo , a través de las secreciones (gotas) nasofaríngeas infectadas. ❑Periodo de transmisibilidad : 2 a 4 días antes del inicio del exantema y hasta 4 días después de la desaparición del mismo. Siendo el periodo prodrómico el de máxima contagiosidad, por la tos tan importante existente.
- 10. PATOGENIA ❑La invasión del virus (viremia) tiene lugar a través del epitelio respiratorio 2-3 días post exposición con replicación del virus en el lugar de la inoculación. ❑Entre 5-7 días ocurre 2.ª viremia importante que dura entre 4-7 días con replicación del virus en la piel, conjuntivas, aparato respiratorio y otros órganos internos.
- 11. PATOGENIA Y CLINICA Periodo de incubación: 10 días desde la exposición hasta el inicio de la fiebre u otros síntomas inespecíficos y alrededor de 14 días hasta el inicio del exantema . Figura 1. Evolución temporal de las características clínicas del sarampión.
- 12. CLINICA FASE PRODROMICA O CATARRAL: ❑Duración: 4 días . Caracteriza por: - Fiebre elevada: 39°-40°c -Catarro o coriza: -Conjuntivitis. lagrimeo constante y fotofobia - Tos seca intensa - Al 2.º-3.er día del inicio de los pródromos aparece el enantema.
- 13. Enantema patognomónico en forma de punteado blanquecino sobre una mucosa bucal, “manchas de Koplik”, que puede visualizarse en el 50-80% de los casos .
- 14. Las manchas de Koplik (máculas rojas brillantes con centros blancos o azul-blanquecino que se parecen granos de arena).
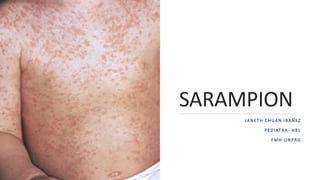
- 15. CLINICA FASE EXANTEMÁTICA: ❑Aparece en el día 14 post contacto ❑Erupción exantemática máculopapular morbiliforme generalizado, ❑ color rojo vinoso y confluente en algunas zonas. ❑ Inicia en la cara, con una progresión céfalo-caudal. ❑Va cambiando hacia un color pardo, para desaparecer en 4-7 días, en el mismo sentido que aparece,mediante una fina descamación furfurácea.
- 16. Figura 3. Exantema máculo-papular que lleva al nombre popular de "alfombrilla".
- 17. CLINICA PERÍODO DE RECUPERACIÓN: ❑ Los síntomas han remitido. ❑Desaparición del exantema,inicia la descamación furfurácea que da a la piel un aspecto harinoso. ❑El único síntoma que perdura es la tos, menos exigente que en períodos anteriores.
- 18. CRONOLOGIA DEL EXANTEMA INICIO DIA 3-4 DESCAMACION
- 19. COMPLICACIONES: ❑GR: < 12 meses, inmunodeprimidos , malnutridos, gestantes ❑Consecuencia de la propia infección vírica o por sobreinfección bacteriana - Respiratorias: laringitis/bronquitis (32 %), bronconeumonía, neumonías (6 %), complicación con mayor mortalidad y otitis media (7 %) - Oculares: conjuntivitis purulenta, blefaritis y panoftalmía y ceguera. - Digestivas: estomatitis y diarrea (8 %). - Otras: hepatitis, púrpura tombocitopénica, miocarditis, pericarditis, miositis y glomerulonefritis. ❑ La mortalidad global es de 1-3/3000 casos en países industrializados.
- 20. COMPLICACIONES ❑Encefalitis (0,1 %): puede ser grave y dejar secuelas importantes. ❑ Panencefalitis esclerosante subaguda (PEES)Trastorno crónico degenerativo poco frecuente (1/10 000-100 000 casos de sarampión). ❑Se manifiesta años después, cursa con convulsiones, deterioro cognitivo y motor progresivo, coma y muerte.
- 21. DIAGNOSTICO • Caso sospechoso : La OMS lo define: "cualquier persona con exantema máculo-papular generalizado, fiebre superior a 38°C, y 1 de los siguientes: tos, coriza o conjuntivitis"; agregando además "cualquier persona en que un profesional de la salud sospeche sarampión" • Caso confirmado por laboratorio: - Detección del anticuerpo IgM específico en laboratorio aprobado o certificado. - Aislamiento del virus del sarampión - RT-PCR viral en nasofaringe y/u orina - Vinculado epidemiológicamente a otro caso confirmado por laboratorio (contacto durante el mes anterior a la aparición de la erupción cutánea). - Seroconversión de IgG o un aumento al cuádruple o más de la concentración del virus (intervalo de 10 días después de la 1° muestra) Figura 3. Diagnóstico biológico del sarampión
- 22. DIAGNOSTICO DIFERENCIAL ▪RUBEOLA ▪EXANTEMA SUBITO ▪ERITEMA INFECCIOSO ▪ESCARLATINA ▪ENTEROVIRUS ▪ENFERMEDAD DE KAWASAKI
- 23. Diagnostico diferencial de las enfermedades exantematicas PRINCIPALES RASGOS DIFERENCIALES ENTRE MANIFESTACIONES CUTANEO- MUCOSAS
- 24. TRATAMIENTO ❑Sintomático. ❑No existe tratamiento antiviral específico ❑Vitamina A disminuye la tasa de morbimortalidad asociada con el sarampión en los niños que viven en países en vías de desarrollo. ❑Se recomienda tratar a todos los niños con sarampión con vitamina A. Via oral 1 vez al día por 2 días, según edad: > 1 año: 200.000 unidades internacionales (UI) 6 a 11 meses: 100.000 UI < 6 meses: 50.000 UI ❑En los niños con signos clínicos de deficiencia de vitamina A, debe repetirse una sola dosis adicional de vitamina A (según la edad) entre 2 y 4 semanas más tarde.
- 25. Pronóstico ❑Inmunodeprimidos tienen elevadas tasas de mortalidad. ❑En los niños con hipovitaminosis A, el sarampión es más grave y exacerba su carencia vitamínica, con riesgo de ceguera y mala evolución del proceso. ❑La infección también puede provocar complicaciones graves en las mujeres embarazadas e incluso ser causa de aborto o parto prematuro. ❑ Quienes se recuperan del sarampión se vuelven inmunes de por vida.
- 26. PREVENCION ❑La inmunización es la única medida preventiva eficaz. ❑ Vacuna triple vírica (SPR): virus vivos atenuados - 1°dosis: 12 meses -2° dosis : 18 meses. ❑Duración inmunidad: de por vida