Cap. 10 dermatosis por ectoparasitos
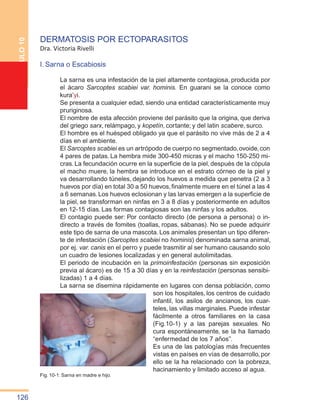
- 1. 126 CAPITULO 10 DERMATOSIS POR ECTOPARASITOS Dra. Victoria Rivelli I. Sarna o Escabiosis La sarna es una infestación de la piel altamente contagiosa, producida por el ácaro Sarcoptes scabiei var. hominis. En guarani se la conoce como kura’yi. Se presenta a cualquier edad, siendo una entidad característicamente muy pruriginosa. El nombre de esta afección proviene del parásito que la origina, que deriva del griego sarx, relámpago, y kopetín, cortante; y del latin scabere, surco. El hombre es el huésped obligado ya que el parásito no vive más de 2 a 4 días en el ambiente. El Sarcoptes scabiei es un artrópodo de cuerpo no segmentado,ovoide,con 4 pares de patas. La hembra mide 300-450 micras y el macho 150-250 mi- cras. La fecundación ocurre en la superficie de la piel, después de la cópula el macho muere, la hembra se introduce en el estrato córneo de la piel y va desarrollando túneles, dejando los huevos a medida que penetra (2 a 3 huevos por día) en total 30 a 50 huevos,finalmente muere en el túnel a las 4 a 6 semanas.Los huevos eclosionan y las larvas emergen a la superficie de la piel, se transforman en ninfas en 3 a 8 días y posteriormente en adultos en 12-15 días. Las formas contagiosas son las ninfas y los adultos. El contagio puede ser: Por contacto directo (de persona a persona) o in- directo a través de fomites (toallas, ropas, sábanas). No se puede adquirir este tipo de sarna de una mascota. Los animales presentan un tipo diferen- te de infestación (Sarcoptes scabiei no hominis) denominada sarna animal, por ej. var. canis en el perro y puede trasmitir al ser humano causando solo un cuadro de lesiones localizadas y en general autolimitadas. El periodo de incubación en la primoinfestación (personas sin exposición previa al ácaro) es de 15 a 30 días y en la reinfestación (personas sensibi- lizadas) 1 a 4 días. La sarna se disemina rápidamente en lugares con densa población, como son los hospitales, los centros de cuidado infantil, los asilos de ancianos, los cuar- teles, las villas marginales. Puede infestar fácilmente a otros familiares en la casa (Fig.10-1) y a las parejas sexuales. No cura espontáneamente, se la ha llamado “enfermedad de los 7 años”. Es una de las patologías más frecuentes vistas en países en vías de desarrollo,por ello se la ha relacionado con la pobreza, hacinamiento y limitado acceso al agua. Fig. 10-1: Sarna en madre e hijo.
- 2. 127 Clínica El principal síntoma es el prurito, que se exacerba durante la noche y con el calor.Está causado por la reacción de hipersensibilidad del huésped ante el parásito, sus huevos o sus heces. No causa fiebre, a menos que exista infección sobreagregada. Lesión patognomónica: Surco acari- no. Son líneas grisáceas y sinuosas de 1 a 5 mm. de largo, que son el re- flejo exterior de una galería excava- da en la epidermis por la hembra con el fin de desovar; otras lesiones descritas como típicas son las vesículas perladas, del grosor de una cabeza de alfiler, producidas por la secreción del parásito. Aunque estas lesiones son difíciles de ver debido al rascado y consecuente excoriación. La presencia de vesículas y pápulas, junto con las an- teriores descritas, constituyen las lesiones primarias, sin embargo es más frecuente encontrar las lesiones secun- darias constituidas por excoriaciones, incluso pústulas y costras melicéricas (Fig.10-2). Las lesiones predominan en muñecas, caras laterales de los dedos y manos, espacios interdigitales, pliegues axila- res, codos, zona periumbilical, glúteos, sin embargo pue- den extenderse a todo el cuerpo. Algunas localizaciones son electivas, aunque no necesariamente presentes: en el varón, prepucio (Fig.10-3) y glande (chancro escabioso); en la mujer, areola mamaria; en el lactante, palma de ma- nos y planta de pies,incluso la línea de inserción del cuero cabelludo y cuello. Además de la Sarna vulgar, ya descrita, se reconocen es- tas otras variedades: • Sarna mitis: En pacientes con buena higie- ne,se presenta en forma localizada y de difícil diagnóstico. • Sarna nodular: Es una forma de hipersensi- bilidad del huésped, por persistencia en él de antígenos del ácaro.Ocurre en 7 a 10% de los pacientes infestados y se manifiesta en forma de nódulos que varían de color rosa a marrón, ubicados en escroto, pene, surco interglúteo, axilas. Usualmente no se encuentran parási- tos. (Fig.10-4) Fig. 10-2: Sarna impetiginizada en lactante. Fig.10-3: Sarna en el adulto. Fig.10-4: Sarna nodular.
- 3. 128 CAPITULO 10 • Sarna costrosa (llamada anteriormente Sarna Noruega): Forma muy contagiosa, se produce una infestación masiva, miles de ácaros están presentes cuando que lo habitual en la sarna vulgar es de 10 a 20 parásitos. Presenta lesiones hiperqueratósicas y costrosas de distribución localizada o generalizada, a veces constituyendo una eritrodermia. Puede afec- tar cabeza, uñas. Se observa en Sx. Down (Fig.10-5), inmunodeprimidos, HIV (Fig.7-4), diabetes, leucemia, pacientes con neoplasia, desnutridos (Fig.10-6) o en ancianos institucionalizados. El prurito puede ser in- tenso o estar ausente. Esta forma de la enfermedad suele ser resistente al tratamiento y por consiguiente fuente de continua infección. Complicaciones • Eczematización, secundaria al rascado y al uso de tópicos inadecuados o irritativos. • Impetiginización (por estreptococo B hemo- lítico con riesgo de glomerulonefritis). • Sarna incógnita o enmascarada por corti- coides,el uso local o sistémico de los mismos atenúa las lesiones y el prurito. Diagnóstico Es esencialmente clínico: Polimorfismo lesio- nal con distribución característica e intenso prurito, asociado al compromiso de más de un miembro de la familia. Examen parasitológico: Puede rasparse la lesión con una hoja de bisturí, el material obtenido se coloca en un portaobjeto y se examina con microsco- pio de luz para determinar la presencia de huevos, larvas o formas adultas del ácaro. Puede encontrarse eosinofilia en sangre y la determinación de inmunoglo- bulina E en estos casos se encuentra elevada. La histología de la lesión reporta el ácaro y sus huevos dentro del estrato córneo y un infiltrado inflamatorio compuesto por linfocitos, histiocitos, eosi- nófilos y ocasionalmente neutrófilos. Tratamiento • Medidas generales: - Si hay infección bacteriana sobreagregada o eczematización, de- ben tratarse éstas primeramente. - Los escabicidas deben aplicarse por todo el cuerpo (menos cabe- za), no solo las partes afectadas. Fig.10-5: Sarna costrosa en Sx. Down. Fig.10-6: Sarna costrosa en desnutrido.
- 4. 129 - Todos los miembros de la familia y contactos cercanos deben reci- bir tratamiento al mismo tiempo. - Debe repetirse el tratamiento a la semana. En ocasiones, los pa- cientes requieren tres o cuatro ciclos. - Tomar medidas de higiene con respecto a las ropas de cama y del paciente, las cuales deben cambiarse diariamente y plancharse. - Otros medicamentos que pueden ser de utilidad son los antihista- mínicos,en caso de prurito intenso,ya que éste tiende a persistir aun finalizado el tratamiento específico. • Agentes Tópicos: Vaselina azufrada 6 – 10%, debe aplicarse 3 noches consecutivas, descansar 5 días y repetir de nuevo. Es de elección en lactantes y embarazadas. Permetrina 5%, en adultos y niños mayores de dos meses, se aplica y se deja actuar por 12 horas. Repetir a la semana. Actualmente es el tratamiento de primera elección. Lindano (hexacloruro de gammabenceno) al 1%, sólo recomendado en adultos, se aplica como capa fina que se deja actuar por 6 a 10 horas, repitiendo la dosis en una semana. Entre sus efectos colate- rales más importantes está la neurotoxicidad. Monosulfiram, en solución al 25%, que debe ser diluida en 2 a 4 partes iguales de agua antes de usarse. Malathion, loción al 0,5 %. Crotamitón, en crema o loción al 10%, se aplica en todo el cuerpo durante 4 - 5 noches consecutivas. No es considerado muy eficaz. Benzoato de bencilo, pocos resultados satisfactorios. También está disponible la ivermectina al 0,6% en loción. • Vía Oral: Ivermectina, puede ser usada en niños mayores de 15 kilos y en adultos. Actúa a nivel del SNC del parásito, la dosis es de 200 mcg/ kg administración única, que debe ser repetida una semana des- pués, ya que mata al parásito pero no los huevos. II. Pediculosis Es una enfermedad causada por los piojos, que pertenecen al orden Ano- plura, los que parasitan al hombre son específicos y no pueden vivir fuera de él. Son tres variedades: • Pediculus humanus var. capitis o piojo de la cabeza. • Pediculus humanus var. corporis o piojo del cuerpo y de las ropas. • Phthirus pubis de localización preferente en la región pubiana.
- 5. 130 CAPITULO 10 Pediculosis Capitis Muy frecuente en nuestro medio, afecta principalmente a niños, sin distin- ción de estrato socioeconómico, dando lugar a verdaderas epidemias en el medio escolar. Se adquieren por contagio directo (de persona a persona) o por objetos (peines, gorros, almohadas, bufandas, toallas, peluches). Son insectos de 2 a 3 mm de longitud, siendo la hembra ligeramente más grande, de color blanco grisáceo, aplanados dorsoventralmente y provistos de patas con ganchos en forma de garra, que les permite asirse al pelo. El ciclo de vida de la hembra es aproximadamente un mes, puede poner 7 a 10 huevos cada día, hasta un máximo de 110 a 140 huevos. Los huevos o liendres se ubican a una distancia menor de 5 mm del cuero cabelludo, (si están a mayor distancia se consideran inhabitados), miden 0,8 mm y se adhieren de manera muy firme al pelo por una sustancia pe- gajosa (cemento). Después de un período de incubación de 10 a 12 días, emergen las ninfas que deben alimentarse dentro de las 24 horas para sobrevivir.Ciclo de hue- vo a adulto: 15 días en promedio. Los piojos adultos pueden sobrevivir de 6 a 48 horas fuera del huésped. Los piojos adultos tienen la capacidad de camuflarse con el pelo por eso son difíciles de observar. Manifestaciones clínicas Localización preferencial: Areas temporal y occipital del cuero cabelludo. Sin em- bargo, puede estar afectado todo el cuero cabelludo, y menos frecuentemente cejas, pestañas y barba. El principal síntoma es el prurito severo, que se debe a una re- acción alérgica a la saliva que inyectan cuando se alimentan. El rascado origina excoriaciones, pueden verse exudación, costras y adenopatía cervical posterior. Las complicaciones son: Eczema de nuca (fig.10-7), infección secundaria bacteriana, forunculosis. El piojo del cabello no trasmite gérmenes patógenos. El diagnóstico se confirma con el hallaz- go del parásito y/o liendres. Tratamiento Medidas generales: Remover mecánicamente las liendres (es muy útil el peine de acero). Puede recurrirse a una solución de partes iguales de vina- gre con agua y se peina el pelo posteriormente con un peine fino mojado. También los peines o cepillos pueden ser sumergidos en un pediculicida por una hora, como terapia alternativa. Repetir tratamiento a los 7 días. Tratar al entorno. No hace falta cortar el pelo y menos rasurar la cabeza, se puede mantener el largo del pelo pero peinado hacia atrás y recogido. Fig.10-7: Eczema de nuca secundaria a pediculosis.
- 6. 131 Permetrina 1% (shampoo y loción) considerada agente de primera línea. También están disponibles lociones que contienen piretrina (con butóxido de piperonilo). Se aplica durante 10 minutos sobre el cabello seco. Malatión al 0,5% (loción) tiene actividad ovicida. Se enjuaga a las 8 - 10 horas después de aplicarse. El olor desagradable y el riesgo de depresión respiratoria con la ingestión,son los motivos que la dejan como de segunda elección. Lindano 1% (shampoo y loción). La loción se deja por 10 minutos sobre el pelo seco. Ivermectina via oral o tópica. Pediculosis Corporis Se la conoce con el nombre de “enfermedad de los vagabundos”, porque se describe en sujetos que viven donde hay hacinamiento y poca higiene. El piojo del cuerpo deposita sus huevos y vive en las costuras de las ropas. Las liendres presentes en la ropa son viables hasta casi un mes.Son hema- tófagos y pican al huésped solo para obtener alimento. Las lesiones apare- cen como consecuencia de una reacción de hipersensibilidad por parte del huésped a los antígenos presentes en la saliva del parásito. Manifestaciones clínicas y diagnóstico Máculas pequeñas eritematosas o pápulas con un punto central hemorrá- gico,pruriginosas,con excoriaciones,que se localizan principalmente sobre áreas cubiertas por ropa (cara posterior de brazos, regiones escapulares y lumbares). Puede haber impetiginización secundaria. En los casos de larga data se observa hiperpigmentación y engrosamiento generalizado de la piel. El diagnóstico se efectúa por el hallazgo de piojos o liendres en las ropas. Es importante considerar que el piojo del cuerpo puede ser trasmisor de fiebre recurrente, fiebre de las trincheras y tifus. Tratamiento Baño frecuente. Deben ser tratadas las ropas: Lavado con agua caliente y planchado cuidadoso de las costuras. Se puede desinfectar la ropa es- polvoreando polvo de malatión, lindano o diclorodifeniltricloroetano (DDT). Se usa permetrina, una sola aplicación por todo el cuerpo. Para las áreas irritativas y pruriginosas pueden usarse corticoides tópicos. Pediculosis Pubis Se transmite por contacto sexual o corporal cercano. Se encuentra princi- palmente en el pubis, pero puede comprometer otras zonas, como cejas, pestañas, barba, vello axilar y vello grueso de la espalda y el pecho de los hombres. Aproximadamente un tercio de los individuos infestados puede tener otra enfermedad de transmisión sexual. El piojo pubiano es más pequeño que los otros Pediculus, su longitud es de
- 7. 132 CAPITULO 10 1 a 2 mm, se llama popularmente ladilla, en guarani se conoce como kype. Se fijan a la base del pelo y son poco móviles. El principal síntoma es el intenso prurito de todas las áreas afectadas. Se pueden encontrar máculas grises o azuladas (maculae cerúlea) menores de 1 cm de diámetro en abdomen, causadas por un anticoagulante que el piojo inyecta en la piel cuando pica. La infestación de las pestañas puede causar costras en el borde de los párpados (pediculosis ciliaris), en los niños debe incluso buscarse señas de posible abuso sexual. La blefaritis es usualmente bilateral y puede asociarse a conjuntivitis. El diagnóstico se realiza por la demostración de liendres y ocasionalmente piojos adultos adheridos a los pelos. Tratamiento: Lindano, permetrina, piretrina o malatión. Es importante tratar todos los contactos. La blefaritis parasitaria será tratada con la remoción mecánica. Se puede también recurrir a la vaselina por los bordes palpebrales (2 veces/día du- rante 8 días) u óxido amarillo de mercurio al 1% (4 veces/ día durante dos semanas). III. Larva Migrans Causada por la penetración transcutánea de larvas de nematodes, para los cuales el ser humano es un huésped final accidental,los más frecuentes en nuestro medio son: Ancylostoma braziliense, A. caninun. Las larvas pene- tran desde el suelo, contaminado por las deposiciones de animales infesta- dos, a través de los folículos pilosebáceos (piel intacta) o fisuras. Reservorio natural: intestino de perros y gatos. Manifestaciones clínicas: Lesiones papulosas o papulovesiculosas,eritematosas,que determinan una línea curva o serpiginosa, pruriginosas. Se localizan en sitios descubiertos (Fig.10-8) que están en contacto con el suelo, más frecuentemente en pies. La migración parasitaria varía de algunos milímetros a un cm. al día. Puede presentar costras por sobreinfección bac- teriana o eczematización secundaria. Hay reportes de eosinofilia en 10 a 35% de los casos. Síndrome de Löffler: Constituido por erupción cutánea severa, infiltrado pul- monar transitorio y eosinofilia en sangre y esputo. En el caso de la Larva currens,se trata de una dermatitis serpiginosa producida por autoinoculación en piel perianal y glútea, de Strongyloides stercoralis, con la consi- Fig.10-8: Larva migrans.
- 8. 133 guiente respuesta urticariana, lineal, pruriginosa, acompañada de eosinofi- lia circulante y se observa una progresión parasitaria más rápida. Tratamiento General: Desparasitar a mascotas. Uso de calzado. El carbaryl puede usar- se para desinfestar areneros. Médico: - Albendazol vía oral:400mg/día por 3 días. - Tiabendazol oral y tópico. - Ivermectina, vía oral, dosis única. IV. Miasis Infestación cutánea por larvas de varias especies de mos- cas (dípteros). Contagio:Puede adquirirse directamente cuando la mosca adulta deposita sus huevos sobre el tegumento (Cochliom- ya hominivorax) o de forma indirecta a través de un insecto carrier que la trasporta (mosquitos, garrapatas, fenómeno llamado foresis, como en el caso de la Dermatobia homi- nis). Hay prurito y dolor urente, así como percepción del movi- miento de la larva (reptación). La inspección cuidadosa permite ver las larvas movién- dose. Formas clínicas • Cutánea: Forunculoide, pápula eritematosa, que crece lentamente, en algunos casos constituyendo un nódulo, con una depresión central por donde drena un exudado serosanguinolento o purulento (Fig.10-9, 10-10); Serpigi- nosa (por los trazos que dibuja en piel). • Cavitaria: Se localiza en orificios naturales (ocular, nasal y senos paranasales, oral, urogenital, auricular), puede haber destrucción importante. - De heridas (Fig.10-11) - Sistémica:Inicia en la piel pero puede haber una migración gástrica, urinaria. Tratamiento - Oclusión (que obliga al parásito a salir para bus- car oxígeno) con vaselina, grasa de cerdo, pasta de tabaco, esencia de anís (es paralizante y faci- lita la extracción). - Remoción mecánica con pinzas o quirúgica. Fig.10-9: Miasis forunculoide en zona malar. Fig.10-10: Larva de miasis. Fig. 10-11: Miasis sobre úlcera.
- 9. 134 CAPITULO 10 Bibliografía: 1. Larralde de Luna M. Dermatología neonatal y pediátrica. Buenos Aires: EDIMED, 1995. 2. Canese A, Canese A. Manual de Microbiología y Parasitología Médica. 5ª ed. Asunción: Ediciones y Arte, 2005 3. Saurat JH, Laugier P, Grosshans E, Lachapelle JM. Manual de Dermatología y Venereología. Milán: Masson, 1992. 4. Maguiña -Vargas F, Osores H, Farías D, Torrejón T, Alcorta C. Enfermedades por ectoparásitos. Dermatología Pe- ruana 2005; 15 (1): 38 – 50. 5. Allevato M. Escabiosis. Actualizaciones terapéuticas dermatológicas y estéticas. 2003; 26 (6): 378 – 386. 6. Aldama A, Rivelli V, Correa J, Mendoza G. Sarna costrosa en pacientes no S.I.D.A. Revisión de 10 casos. Med Cutan Iber Lat Am 1998; 26: 190-196. - Ivermectina vía oral o tópica (ivermectina 1% en propilenglicol en la lesión, ocluida y dejada por 2 hs.), es una terapia efectiva. V.Tungiasis Causada por la hembra fecundada de la pulga Tunga pene- trans, que penetra en la piel produciendo una pápula única o múltiple, con un punto central negruzco, pruriginosa, incluso puede haber dolor local (Fig.10-12). Se localiza más frecuen- temente en zona subungueal, pliegues interdigitales, planta de pies, debido al hábito de andar descalzo en suelos infes- tados, generalmente establos, gallineros, chiqueros. Se la co- noce popularmente con el nombre de pique La lesión puede infectarse y ser puerta de entrada de la eri- sipela y el tétanos. Es importante recordar que en pacientes en donde se ob- servan numerosas lesiones y poca sintomatología, hay que investigar la sensibilidad superficial, que puede conducirnos a diagnósticos como lepra, diabetes, etc. Tratamiento: Extracción manual o quirúrgica. En casos ex- tensos, ivermectina. VI. Dermatosis por Paederus Producida por el contacto o aplastamiento sobre la piel,de coleópteros del género Paederus y Me- loidae (burrito o escarabajo).La liberación de una sustancia irritante (pederina o cantaridina) pro- duce una placa eritematoedematosa,con vesícu- las (Fig.10-13) y ampollas,urentes,generalmente en sitios expuestos, dibujando formas llamativas, a veces herpetiforme, por lo que uno de los diag- nósticos diferenciales más importantes es con el herpes zoster. Tratamiento: Antisépticos locales, corticoides tópicos. Fig.10-12:Tungiasis. Fig.10-13: Dermatosis por paederus.