Fibrosis Quística: Enfermedad Genética Crónica Del Aparato Respiratorio
- 1. La Fibrosis Quística o Mucoviscidosis
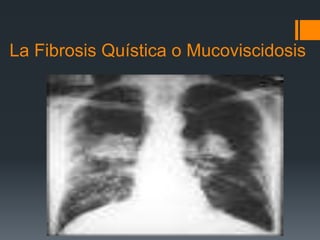
- 2. La Fibrosis Quística o Mucoviscidosis Concepto : La fibrosis quística (FQ) es una enfermedad autosómica recesiva multisistémico caracterizado principalmente por obstrucción e infección en las vías respiratorias que afecta preferentemente a la población de Raza Blanca niños y adultos… Es hasta ahora una infección incurable
- 3. Etiología Esta enfermedad está causada por la mutación en un gen que codifica una proteína reguladora de la conductancia transmembrana cystic fibrosis transmembrane conductance regulator (CFTR) tiene los siguientes características Generalizada Hereditaria Se manifiesta por alteraciones en la células epiteliales y anormalidades en las glándulas endocrinas No es tan rara Aparece en ambos sexos Mas Frecuente en la Niñez
- 5. Fisiopatología CFTR : es una glucoproteína transportadora de membrana dependiente del AMPc, responsable de una de las vías de transporte de iones cloro en las células epiteliales, que también puede controlar la función de otras proteínas de membrana como los canales auxiliares de cloro y los canales de sodio y cuando Hay Alteraciones Aparece cuatro factores importantes: la incapacidad de eliminar las secreciones mucosas, la escasez de agua en las secreciones mucosas, el elevado contenido en sal del sudor otras secreciones serosas y la aparición de infecciones crónicas en la vía respiratoria. Además, existe una mayor diferencia de potencial negativo
- 7. Manifestaciones Clínicas *Aparato Respiratorio En Recién nacido presenta un cuadro de Bronquiolitis secreciones nasales, estornudos y tos estos síntomas suelen durar Varios días y pueden acompañarse del Rechazo de la lactancia materna fiebre de 38,5-39 grados Disnea tos, polipnea, sibilancias, tiraje espiración prolongada aleteo nasal y cianosis de acuerdo al grado de severidad del cuadro y irritabilidad
- 8. En lactante, Pre-escolar y Escolar presenta un cuadro Neumonía o Bronconeumonía Fiebre Mayor de 39 grados Disnea Polipnea (FR mayor de 60 por min), tiraje, estertores húmedos. Las anomalías de las vibraciones vocales, matidez a la percusión rechazo al alimento
- 9. En Los Niños Mayores Presenta un Cuadro de bronconeumonías repetitivas de mayor severidad Fiebre mayor de 38 grados polipnea Hemoptitis tos con expectoración, El moco que se expectora suele ser purulento. dolor torácico o abdominal, tiraje, respiración antálgica Aumento de la expansibilidad torácica vibraciones vocales aumentadas submatidez a la percusión disminución del murmullo vesicular estertores crepitantes Presentes Perdida del apetito vomito diarreas
- 10. Manifestaciones Clínicas del Aparato Digestivo Mas Frecuentes Vomito Diarrea Perdida del apetito Dolor abdominal síndrome por tapón de meconio en recién nacido Mala digestión Hematemesis por varices esofágicas (Pre-escolar niños mayores) Epigastralgia Hepatomegalia Ascitis Heces con estrías de grasas visible Déficit de vitamina A, K, E
- 11. Manifestaciones Clínicas del Aparato genitourinario Mas Frecuentes La incidencia de hernia inguinal hidrocele y testículos no descendidos es mayor de la esperada.
- 12. Criterios de Diagnósticos Antecedentes Familiares Positivos De FQ: Sobre todos Hermanos y Primos Cuadros Clínicos Examen Complementarios • Electrolitos en el sudor : El diagnóstico de FQ se ha basado durante muchos años en la demostración de una prueba cuantitativa del sudor positiva (Cl– 60 mEq/l) junto con uno o más de los siguientes trastornos de las alteraciones pulmonares • Pruebas de ADN :detectan 30-80 % de las mutaciones más frecuentes del RCTFQ y Detectan los portadores • Funciones pancreáticos
- 13. RADIOGRAFIA
- 14. Estudios Microbiológicos En caso de Infecciones En los Recien nacidos y lactantes, el primer patógeno que suele aparecer es Staphylococcus aureus, seguido de Pseudomonas aeruginosa y Haemophilus influenzae. En la Edad pre-escolar y escolar La bacteria más aislada en las vías respiratorias inferiores de los enfermos son Haemophilus influenzae Staphylococcus aureus Niños mayores : La es Pseudomonas aeruginosa (83%), seguida de Haemophilus influenzae (68%) Staphylococcus aureus .
- 15. Tratamiento ANTIBIOTICOTERAPIA ORAL : la elección de los antibióticos se debe realizar en función de las pruebas de sensibilidad in vitro. Staphylococcus aureus : Dicloxacilina (25-50mg/kg/24h) 4veces al día Cefalexina (50 mg/kg/24h) 4 Veces Al día Clindamicina (25-40 mg/kg/24 h) 3-4 veces al día Amoxicilina-clavulánico (25-45mg/kg/24 h) 2-3 veces al dia Haemophilus influenzae Amoxicilina (50-100mg/kg/24h) 2-3 veces diario Pseudomonas aeruginosa Ciprofloxacino (15-30mg/kg/24h) 2-3 diário NB: Se debe evitar la tetraciclina en niños menores de 9 años. Las quinolonas son el único antibiótico oral con actividad clara en la infección por Pseudomonas, pero se desarrollan resistencias frente a ellas con rapidez
- 16. *ANTIBIOTICOTERAPIA NTRAVENOSA : Cuando el paciente desarrolla síntomas progresivos o que no mejoran S. aureus : Meticilina 100-200mg/kg/24h 4-6 veces diario Vancomicina (40mg/kg/24h) 3-4veces diario *ANTIBIOTICOTERAPIA EN AEROSOL. La tobramicina inhalada es el fármaco más utilisado se administra este fármaco en dosis de (300 mg/kg/24h) 2 veces al día, durante meses alternos, por un período de 6 meses *VITAMINOTERAPIA Se le debe administrar las vitaminas A,D,K *Tratamiento nutricional Mantener un estado nutritivo adecuado es un aspecto decisivo del tratamiento del paciente con FQ, ya que la nutrición repercute en la calidad de vida y en la supervivencia.
- 17. Neumatocele Concepto Es la existencia en el interior del parénquima pulmonar de una cavidad de paredes finas que se encuentra llena de aire, en ocasiones contiene también líquido Suele producirse como consecuencia de la complicacion una neumonía
- 18. Etiologia Complicación de la Neumonía Recién nacidos y lactantes menores de 2 meses: Enterobacterias, Estreptococo del grupo B, Estafilococo aúreus, Haemophilus influenzae, Ureoplasma urealyticum. Lactantes mayores de 2 meses: Haemophilus Influenzae, Estreptococo pneumoneae, Estafilococo aúreus. Preescolares: Estreptococo pneumoneae, Haemophilus Influenzae, Mycoplasma pneumoneae, Clamydia pneumoneae, Estafilococo aúreus. Escolares: Esteptococo penumoniae, Micoplasma pneumoniae, Clamydia peumoniae
- 19. una opacidad borrará el contorno mediastinal o del diafragma sí está en contacto con la neumonia La destrucción del parénquima puede dar lugar a imágenes cavitarias redondeadas, hiperclaras Acros costales en horizontal hiperexpansión de los pulmones con afectación bilateral fina del espacio aéreo y líneas de densidad que indican la presenciade neumonía
- 20. Fisiopatología Formaciones adquiridas, de contenido aéreo y paredes finas que se desarrollan en el intersticio pulmonar Inflamación del parénquima Pulmonar Necrosis alveolar y bronquiolar localizada, permitiendo el paso de aire en una sola dirección, hacia el espacio intersticial Formación de los espacios intraparenquimatosos llenos de aire los cuales pueden ser únicos o múltiple s2,3
- 21. Cuadro Clinicos Fiebre mayor de 38 grados Disnea polipnea tos Humedos dolor torácico tiraje, Aumento de la expansibilidad torácica vibraciones vocales aumentadas submatidez a la percusión disminución del murmullo vesicular estertores crepitantes, retracciones inter y subcostales o supraclaviculares,
- 22. Exámenes Complementarios RADIOGRAFÍA DE TÓRAX
- 23. Hemograma: Puede haber leucocitosis mayor de l5 x 10-9/l con predominio de neutrófilos o leucopenia menor de 5x10-9/l. · Eritrosedimentación acelerada. · Proteína C Reactiva elevada (mayor de 40 mg/L). · Hemocultivo antes de iniciar tratamiento antibacteriano · Estudio citoquímico y bacteriológico del contenido pleural si hay derrame.
- 24. Tratamientos Mayor de un año con cuadro leve y sin factores de riesgo Penicilina Cristalina a 250 000 a 500 000 Uds/Kg/día en 4 subdosis. Puede cubrir al Neumococo y al Haemophilus Influenzae. Si la evolución es favorable después de 48 a 72 horas se puede utilizar Penicilina procaínica a 1 000 000 Ud/m2/día en dosis única de 10 a 14 días aproximadamente Menor de 2 meses: Necesita siempre hospitalización Penicilina Cristalina 50 000 Uds/Kg/dosis cada 6 horas por 7 días y más 2000 g de peso, asociada a un Aminoglucósido Amikacina a 7,5 mg/Kg/dosis cada 12 horas o una Cefalosporina de tercera generación Ceftriaxona o Cefotaxima a 100 mg/Kg/día).
- 25. Lactante mayor de 2 meses con cuadro ligero: Necesita siempre hospitalización Penicilina cristalina a 250 000 Ud/kg/día, si mejoría evidente después de 48 a 72 horas puede ser egresado con seguimiento 10 a 14 días como mínimo. El tiempo de tratamiento con antibióticos depende de la evolución del niño, algunos solo necesitan de 10 a 14 días, en otros hasta 21 días y en algunos casos, incluso, hasta 28 días