Mecanismo de trabajo de parto
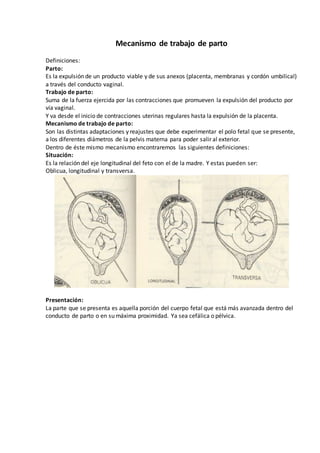
- 1. Mecanismo de trabajo de parto Definiciones: Parto: Es la expulsión de un producto viable y de sus anexos (placenta, membranas y cordón umbilical) a través del conducto vaginal. Trabajo de parto: Suma de la fuerza ejercida por las contracciones que promueven la expulsión del producto por vía vaginal. Y va desde el inicio de contracciones uterinas regulares hasta la expulsión de la placenta. Mecanismo de trabajo de parto: Son las distintas adaptaciones y reajustes que debe experimentar el polo fetal que se presente, a los diferentes diámetros de la pelvis materna para poder salir al exterior. Dentro de éste mismo mecanismo encontraremos las siguientes definiciones: Situación: Es la relación del eje longitudinal del feto con el de la madre. Y estas pueden ser: Oblicua, longitudinal y transversa. Presentación: La parte que se presenta es aquella porción del cuerpo fetal que está más avanzada dentro del conducto de parto o en su máxima proximidad. Ya sea cefálica o pélvica.
- 2. La presentación cefálica puede ser: • a) A) Presentación cefálica flexionada, punto toconómico: occipucio y vértice • B) Presentación cefálica con leve deflexión; punto toconómico: la fontanela anterior o bregma. • C) Presentación cefálica con moderada deflexión; punto toconómico: la raíz de la nariz o glabela. • D) Presentación cefálica con máxima deflexión o presentación de cara; punto toconómico: el mentón O bien: a: de vértice b: de sincipucio c: de frente d: de cara
- 3. Presentación pélvica: Cuando las nalgas del feto entran a la pelvis antes que la cabeza. Actitud: Es la relación que guardan las diferentes partes del producto entre sí. Lo adecuado es: las piernas se encuentran flexionadas sobre los muslos , éstos sobre la pelvis y los antebrazos sobre los brazos. Variedad de posición: Es la relación que guarda el dorso del producto con la mitad izquierda o derecha de la madre.
- 4. Variedad de posición y de presentación: Es la relación que guarda el dorso del producto con la mitad anterior o posterior de la madre. *cabe mencionar que algunas bibliografías solo toman en cuenta a la variedad de posición como derecha izquierda, anterior y posterior. Imagen que representa la variedad de posición y presentación. FACTORES DESENCADENANTES DEL PARTO Teoría de la oxitocina: Las observaciones realizadas en animales acerca de que la reactividad del útero a la oxitocina aumenta progresivamente al final del embarazo, hicieron suponer que esta hormona desencadenaba el parto; sin embarazo, las cantidades en dicha etapa no son suficientes para provocar el parto, Tal aumento de reactividad del útero a la hormona se debe a otros factores (relación estrógenos progesterona).
- 5. Teoría de la progesterona: La fórmula hormonal de la gestación es predominio sobresaliente de la progesterona sobre los estrógenos. Se atribuye a la progesterona una acción relajante sobre la musculatura uterina, tal vez por interferencia de algunas propiedades bioeléctricas, impidiendo el acumulo de actomiosina que es la substancia contráctil de la miofibrilla. Al final de la gestación, esta fórmula hormonal se invierte, con predominio de los estrógenos que tienen la propiedad de excitar el músculo uterino, ya que facilitan el acúmulo de la proteína contráctil mediante intercambio iónico Na-K, disminuyendo el umbral de excitación. Otros consideran que la progesterona actuaría directamente en el miometrio sobre el cual se inserta la placenta, “sedándolo”, protección que ya no le puede brindar cuando crece en forma desproporcionada iniciándose la contractilidad de las zonas alejadas. Teoría de los estrógenos: Los estrógenos son hormonas que aumentan la excitabilidad del miometrio; al final del embarazo y antes del parto existe mayor cantidad de estrógenos, por lo que se ha supuesto que desencadenan el parto. Teoría de la relación estrógenos progesterona: Durante el embarazo, existe predominio de acción de la progesterona sobre el miometrio, impidiendo el efecto de excitabilidad de los estrógenos; al final del embarazo el predominio de acción hormonal se invierte a favor de los estrógenos, aumentando la respuesta contráctil miometrial. Teoría mecánica o de distensión: Considerando al útero como un órgano muscular hueco, la distensión producida por el producto y la placenta, causaría en determinado momento respuesta contráctil, rovocando así el parto. Teoría fetoplacentaria: Recientemente se ha tratado de explicar el desencadenamiento del parto como causado por modificaciones maternas, placentarias y fetales, cuyo punto de origen sería una estimulación fetal inicial al final del embarazo; por lo menos en animales, se ha demostrado estimulación del eje hipotálamo hipófisis suprarrenal fetal, debido a hipoxia, isquemia uterina o hipertermia fetal, que originan aumento de l producción de cortisol y andrógenos fetales, estas substancias, al pasar la barrera placentaria quizá causen en ésta una modificación metabólica caracterizada por disminución de progesterona, aumento de síntesis de estrógenos y prostaglandinas, iniciándose la respuesta contráctil miometrial; indirectamente, aumenta la liberación de oxitocina, creándose un reflejo con sistema de retroalimentación. Diagnostico de la presentación y variedad de posición fetal Éste se puede hacer mediante: Las maiobras de Leopold Tacto vaginal Auscultación Radiografá y ultrasonografía MECANISMOS DEL TRABAJO DE PARTO El mecanismo del trabajo de parto es la serie de movimientos que realiza la presentación durante su tránsito por el canal del parto. Las etapas de que consta este mecanismo, en una presentación cefálica de vértice, son las siguientes: 1. Encajamiento.
- 6. a. Flexión. b. Orientación. c. Asinclitismo. 2. Descenso. a. Rotación interna. 3. Expulsión o desprendimiento. a. Extensión. b. Restitución. c. Rotación externa. d. Desprendimiento de los hombros. e. Nacimiento del resto del producto. Encajamiento Es el proceso dinámico mediante el cual el polo cefálico del producto, que se encuentra porarribadel estrecho superiordela pelvis, desciendey penetraen la excavación pélvica. Para que ocurra el encajamiento, se requiere flexión, orientación y asinclitismo. Este fenómeno puede ocurrir durante las últimas semanas de la gestación o presentarse ya una vez establecido el trabajo de parto; generalmente el encajamiento ocurre con la sutura sagital transversa con relación a la pelvis materna. Flexión. Para que el feto descienda en la excavación pélvica necesita flexionar el polo cefálico, para ofrecer sus diámetros menores; esto ocurre cuando la cabeza fetal encuentra una resistencia, que puede estar dada por las paredes de la pelvis, el suelo de la misma o por el cérvix. La presión de la contracción uterina se transmite a través de la columna vertebral, y hace que se flexione la cabeza a nivel de la articulación occipitoatloidea, la cual actúa como palanca de primer grado. Es por este mecanismo que el mentón del feto es comprimido contra su tórax y el diámetro suboccipitobregmático es sustituido por el diámetro occipitofrontal. Orientación. En el estrecho superior de la pelvis, la cabeza fetal tiende a orientar su diámetro mayor (occipito-frontal) con uno de los diámetros mayores de la pelvis (oblícuos); este movimiento obedece a la Ley de Selheim, que refiere que “dos óvalos desiguales únicamente pueden quedar orientados conjugando sus ejes mayores”. Asinclitismo. La sutura sagital del feto frecuentemente se encuentra desviada hacia el promontorio o hacia la sínfisis púbica; esta desviación hacia la parte posterior o anterior de la pelvis recibe el nombre de asinclitismo; si esta sutura sagital se encuentra más cerca del promontorio, el parietal anterior se presenta hacia los dedos del explorador y este proceso es conocido como asinclitismo anterior; si por el contrario, la sutura sagital se aproxima hacia la sínfisis del pubis, lo que se presenta a los dedos del explorador sería el parietal posterior, por lo que estaríamos hablando de un asinclitismo posterior; durante el trabajo de parto siempre debe existir un ligero asinclitismo para que de esta manera se aproveche al máximo la cavidad pelviana.
- 7. Descenso Este movimiento se debe a diferentes fuerzas como son: la presión ejercida por el líquido aminiótico, la presión ocasionada por la dinámica uterina sobre el feto, la contracción que ejercen los músculos abdominales maternos y por último la extensión y alineamiento del cuerpo fetal. Cuando se produce el descenso del feto hacia la pelvis, al llegar el vértice de la presentación cefálica al piso muscular del periné, tiende a orientar su diámetro mayor (occipitofrontal) en ese ángulo quedando conjugado con el diámetro anteroposterior de la pelvis. Es ese momento el diámetro biparietal del producto coincide con el diámetro biciático. Rotación interna. Este evento ocurre al girar la cabeza fetal en el interior de la pelvis, el occipucio se va moviendo hacia la sínfisis del pubis o hacia la cavidad el sacro tratando de regresar a su posición original. Este giro es de 45º en las variedades anteriores, de 90º en las transversas y de 135º en las variedades posteriores. Expulsión o desprendimiento: Se trata de la salida del feto, para lo cual se necesitan los siguientes movimientos: Extensión. Este movimiento ocurre cuando la presentación fetal alcanza la vulva y el occipucio entra encontacto directo conel borde inferior de la sínfisis del pubis; al ser empujada la cabeza hacia el suelo pelviano, la fuerza ejercida por la contracción uterina actúa dirigiendo la presentación hacia atrás; pero la resistencia del piso pélvico hace que ésta se vaya hacia adelante, la conjunción de estas fuerzas hace que se provoque la extensión la cual sigue la curva de Carus. Restitución. Es el movimiento que realiza la cabeza fetal una vez que se encuentra en el exterior, y de esta manera puede guardar su relación anatómica con los hombros. Este movimiento es inverso al que realizó durante la rotación interna. Rotación externa. Este movimiento ocurre inmediatamente después de la restitución, la sutura sagital vaya a una posición transversa;estemovimiento correspondealmovimiento del cuerpo fetal y ocasiona que el diámetro biacromial se relacione con el diámetro anteroposterior DESPRENDIMIENTO: la presión ejercida por las contracciones uterinas origina la salida del hombro anterior (pubis) seguida del posterior(concavidad sacra
- 8. CAMBIOS EN LA FORMA DE LA CABEZA FETAL Caput succedaneum: En las presentaciones de vértice la cabeza fetal cambia de forma debido a las fuerzas ejercidas durante el trabajo de parto sobretodo cuando estos son prolongados. La piel cabelluda fetal que se encuentra inmediatamente por arriba del orificio cervical se torna edematosa y forma una tumefacción conocida como caput succedaneum. Suele alcanzar un grosor de pocos mm pero en trabajos de parto prolongados puede ser tan extenso que impide la diferenciación de las suturas y fontanelas. Generalmente el caput se forma cuando la cabeza se encuentra en la porción más baja del canal de parto. Moldeamiento: Es el cambio de forma de la cabeza fetal por fuerzas de compresión externas. También ocurre un moldeamiento antes del trabajo de parto debido a las contracciones de Braxton Hicks. El moldeamiento da lugar a un acortamiento del diámetro suboccipitobregmático y un alargamiento del diámetro mentovertical. FACTORES QUE INFLUYEN EN EL TRABAJO DE PARTO a) El conducto: Pelvis ósea y partes blandas b) Contractibilidad uterina: La fuerza impulsora c) El feto: La cabeza fetal CONTRACTIBILIDAD UTERINA Las contracciones uterinas propias del trabajo de parto cumplen con las siguientes características: - Dolorosas e involuntarias: El dolor se transmite de la región abdominal y lumbosacra a la pelvis y durante el período expulsivo a la región perineal. Se dice que el dolor se debe a la hipoxia de las células miometriales comprimidas durante la contracción. También a la irritación por compresión de los ganglios nerviosos del cérvix y del segmento. - Frecuencia: Se presentan en intervalos cada vez menores. Se cuantifican de 3 a 5 en 10 minutos siendo el intervalo entre una y otra de 2 a 3 minutos. - Duración e intensidad: Se van acrecentando llegando a los 40 a 50 segundos de duración en el primer período y 70 segundos en el segundo período, y una intensidad durante el parto de 30-60 mmHg la cual impide identificar las partes fetales. - Triple gradiente descendente: Se caracterizan por iniciarse a nivel de los marcapasos situados a nivel de la implantación de las trompas uterinas uno derecho y otro izquierdo, habitualmente solo funciona uno (el derecho es más activo). La onda contráctil se propaga en sentido descendente a una velocidad de 2 cm/seg con una duración total de 15 segundos. La duración e intensidad de las contracciones es mayor en la parte superior del útero, por ello se conoce como TGD ya que empieza en la parte superior y son más duraderas e intensas también en la parte superior. Las contracciones de Braxton Hicks no tienen TGD.
- 9. Mecanismo de la contracción: Los estrógenos sensibilizan la miofibrilla facilitando el paso a su interior de actina y miosina además incrementando la actividad del adenosintrifosfato elevando el potencial de membrana modificando la permeabilidad de la membrana y haciendo el miometrio más excitable. ALTERACIONES EN LA CONTRACTIBILIDAD Hipoactividad uterina: Hiposistolia (<25 a 30 mmHg) Bradisistolia (<3 contracciones en 10 minutos) el parto es más prolongado. Hiperactividad uterina: Hipersistolia (> 50mmHg) Polisistolia (> 5 contracciones en 10 minutos) disminuyen y acortan el intercambio materno fetal ocasionando hipoxia y a su vez sufrimiento fetal. Ausencia de TGD: Distocia de contracción que se da por falta de progreso en la presentación y en las condiciones cervicales. PERÍODOS DEL TRABAJO DE PARTO PRIMER PERÍODO Abarca desde el inicio del borramiento y dilatación hasta que ambos se completan. Dilatación: Grado de apertura o distensión del orificio cervical pasando de estar cerrado hasta dilatarse 10 cm. Borramiento: Acortamiento de la longitud del canal endocervical. Durante este período la contracción uterina actúa sobre el cuerpo y hace que este se engruese y empuje al feto hacia abajo, el segmento inferior se dilata y forma en conducto. Se consideran 3 divisiones funcionales: a) División preparatoria: El cuello se dilata poco pero los componentes del tejido conectivo cambian mucho. b) División de dilatación: La dilatación avanza a su velocidad más rápida y no se ve alterada por la sedación ni la anelgesia. c) División pélvica: Fase de desaceleración de la dilatación del cérvix. Esta fase se considera el mecanismo de parto como tal. Fase latente (división preparatoria): Se perciben contracciones regulares de una intensidad de 30-40 mmHg y frecuencia de 3 a 5 en 10 minutos las cuales concluyen con una dilatación entre 3 y 5 cm y un borramiento total. Su duración es de 7-8 horas en las nuligestas y 5-6 hrs en las múltiparas.
- 10. Fase activa (dilatación): A partir de los 4 a 5 cm de dilatación. Las contracciones tienen una intensidad de 50-55 mmHg y su frecuencia es de 5 en 10 minutos. El descenso se empieza en la última etapa de dilatación activa a partir de los 7 a 8 cm en las nulíparas y se hace más rápido después de los 8 cm. Termina cuando el cuello uterino está totalmente dilatado. Dura aproximadamente 5 horas en nulíparas y 3 horas en multíparas. *En las multíparas el dilatamiento y el borramiento son simultáneos mientras que en las nulíparas primero ocurre el borramiento y después la dilatación. Trastornos de retraso: Se considera un trastorno de retraso cuando en las nulíparas el descenso es menor a 1-1.2 cm/hr. Y en las multíparas cuando es menor a 1.5-2 cm/hr. Trastornos de detención: 2 hrs sin cambios cervicales y 1 hr sin descenso. Normalmente la ruptura de membranas se da durante la fase activa de este período; si se da al final del período de dilatación (fase activa) se considera una ruptura de membranas normal, si se da después de esto se considera retardada. Si se da en el transcurso del primer período se considera precoz y si se da antes del inicio de trabajo de parto se considera prematura. SEGUNDO PERÍODO (EXPULSIVO) Va desde que se completa la dilatación cervical hasta que el producto es expulsado. A la contractibilidad uterina se le suma un aumento en la presión intraabdominal por la acción de pujar de la madre (participan músculos abdominales, de la caja torácica y las contracciones enérgicas del diafragma), esto distiende el conducto vaginal y el periné. Las contracciones tienen una intensidad de 70 mmHg y una frecuencia de 5 en 10 minutos. Este período dura 50 minutos en las nulíparas y 20 minutos en las multíparas. TERCER PERÍODO (ALUMBRAMIENTO)
- 11. Desde la expulsión completa del feto hasta la expulsión de la placenta y las membranas. Comienza en los primeros 5 a 10 minutos después de la expulsión y puede prolongarse hasta 30 minutos. a) Despegamiento o separación: El útero se retrae casi a la mitad del volumen que tenía antes reduciendo así la superficie de inserción placentaria y esto hace que se empiece a despegar del útero. Debido al aumento en la presión de los espacios intervellosos por la contracción muscular se forma un hematoma retroplacentario. Cuando la placenta tiene un despegamiento central se conoce como mecanismo de Schultze (80%) y la cara fetal es la que sale primero, cuando la separación es excéntrica o lateral se conoce como mecanismo de Duncan (20%) saliendo primero la cara materna. b) Descenso c) Expulsión Mecanismo homeostático: Ocurre retracción de las fibras uterinas lo que comprime los vasos venosos, a ello se le conoce como “ligaduras vivientes de Pinard”. Normalmente hay un sangrado de no más de 400 ml durante este período y aproximadamente en 2 horas hay desviación del flujo uterino a la circulación general. Alteraciones: - Placenta acreta: La placenta se adhiere al miometrio. - Placenta increta: La placenta penetra el miometrio. - Placenta percreta: La placenta llega a la capa serosa.
