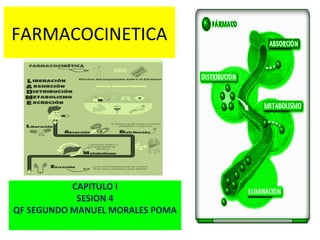
Farmacocinetica
- 1. FARMACOCINETICA CAPITULO I SESION 4 QF SEGUNDO MANUEL MORALES POMA
- 2. La farmacocinética estudia el curso temporal de las concentraciones de los fármacos en el organismo y construye modelos para interpretar estos datos y por tanto para valorar o predecir la acción terapéutica o tóxica de un fármaco. En términos muy simplistas es lo que “el organismo hace sobre el fármaco”, ( Dosis- Concentración). En contraposición con farmacodinamia, “lo que el fármaco hace en el organismo” ( Concentración-Efecto). Dosis- Concentración
- 3. •Los farmacos para poder actuar deben alcanzar su concentración óptima en el tejido diana. •La admón puede ser local (acción del farmacos en el lugar de admon) o sistémica (paso al torrente sanguíneo). •La concentración del fármaco depende de cinco procesos: Liberación Absorción Distribución Metabolismo Eliminación
- 4. Forma Farmacéutica LIBERACIÓN Lugar de absorción Depósitos sanguíneos Plasma Agua Instersticial Bilis Metabolito Agua Intracelular Heces orina ABSORCIÓN ABSORCIÓN EXCRECIÓN METABOLISMO DISTRIBUCIÓN DISTRIBUCIÓN Depósitos no acuosos
- 6. Procesos farmacocinéticos Absorción : Movimiento de un fármaco desde el sitio de administración hasta la circulación sanguínea. Distribución : Proceso por el que un fármaco difunde o es transportado desde el espacio intravascular hasta los tejidos y células corporales. Metabolismo : Conversión química o transformación, de fármacos o sustancias endógenas, en compuestos más fáciles de eliminar. Eliminación : Excreción de un compuesto, metabolito o fármaco no cambiado, del cuerpo mediante un proceso renal, biliar o pulmonar.
- 7. Aplicación Elección de: –Vía de administración –Forma farmacéutica –Dosis –Intervalo de dosificación Tratamientos individualizados en función de las características antropométricas y fisiopatológicas del paciente
- 8. Aspectos cinéticos de los procesos LADME Existen tres tipos de cinética en el LADME: Orden cero: la velocidad es constante en todo el proceso. Orden uno: procesos pasivos. La velocidad depende de la concentración. Orden mixto o de Michaelis-Menten: procesos activos.
- 9. Cinética de orden cero La velocidad del proceso es independiente de la concentración(C0). Esta cinética se utiliza para controlar la liberación del fármaco Perfusión intravenosa. Ej: Perfusión de Vancomicina. Cesión sostenida del fármaco (sistemas matriciales, osmóticos): Ej. Adalat oros (nifedipino) para tratamiento de angina estable y crónica. Anestésicos generales por vía inhalatoria (mantenimiento de la anestesia). Ej: Halotano Parches transdérmicos. Ej: fentanilo (opioide).
- 10. La velocidad del proceso es proporcional a la concentración (C0)en ese instante. La vida media no depende de la C0. Cinética de orden uno Siguen esta cinética los procesos pasivos: Liberación pasiva. Absorción pasiva. Distribución sectores acuososFiltración glomerular. Reabsorción tubular pasiva. Difusión pasiva en bilis.
- 11. Cinética de orden mixto Siguen este tipo de cinética los procesos activos: Absorción activa: el fármaco utiliza un transportador para su absorción. Ej: metotrexato y baclofeno Secreción tubular activa. El fármaco utiliza un transportador para ser secretado a la luz tubular renal. Ej: penicilinas. Metabolismo: en la práctica las enzimas encargadas de la metabolización del fármaco no se saturan, puede considerarse un proceso pasivo (orden 1). Excepción: fenitoína. Secreción biliar. Ej: griseofulvina
- 12. Paso de fármacos a través de membranas. Transporte mediado por un transportador El proceso de paso a través de las membranas celulares recibe el nombre genérico de Permeación puede estar o no mediado por el uso de energía, a través de a ruptura hidrolítica del Trifosfato de Adenosina (ATP). procesos de transporte activo procesos de transporte pasivo
- 13. Paso de fármacos a través de membranas. Transporte mediado por un transportador 1.Difusión pasiva 2.Difusión convectiva 3.Transporte activo 4.Transporte facilitado 5.Par de iones 6.Pinocitosis Una vez que el fco se encuentra disuelto, los procesos de absorción, distribución y eliminación requieren el paso del fármaco a través de membranas biológicas. mecanismos de transporte
- 14. Difusión pasiva A favor de gradiente, sin portador. Depende: pKa fco y pH del medio Ácidos/bases débiles (la mayoría de los fármacos) Difusión convectiva Paso a través de poros de la membrana (endotelios capilares). Depende: nº y tamaño del poro , viscosidad medio. Importante en administración intramuscular y subcutánea. Ej: electrolitos, moléculas pequeñas. Transporte activo Contra gradiente de concentración, requiere portador. Es específico y saturable. Ca, Fe, monoglúcidos, aminoácidos, vitaminas, hormonas y fármacos pirata.
- 15. Trasnsporte facilitado A favor de gradiente , requiere portador. Específico y saturable. Vitamina B12, B1 y B2 Par de iones Unión con un ión del signo contrario con formación de un complejo neutro. Propanolol (+ác. Oleico) Quinina (+hexilsalicilato) Pinocitosis Vesículas englobantes Moléculas grandes: vacuna polio, vitaminas liposolubles.
- 16. Biodisponibilidad Porcentaje del fármaco administrado que llega a la circulación sistémica y, por tanto, tiene acceso a los tejidos y puede producir efecto. –Administración i.v.: 100 % (F=1). –Vías distintas a la i.v.: 0 –100 %
- 17. Porcentaje de dosis de fco que llega inalterada a la circulación general y la velocidad a la que dicho acceso se produce. 1.Biodisponibilidad en magnitud: cantidad de dosis aprovechada (f) . 2.Biodisponibilidad en velocidad: velocidad de absorción de dicha fracción. Biodisponibilidad Biodisponibilidad nos indica la cantidad de fco que está disponible para acceder a los tejidos y producir un efecto .
- 18. Equivalentes farmacéuticos Dos especialidades medicinales son equivalentes farmacéuticos porque contienen cantidades idénticas del mismo principio activo. Según esta definición, comprimidos de ácido acetilsalicílico de 500 mg del Laboratorio A y del Laboratorio B, se consideran equivalentes farmacéuticos dado que contienen la misma cantidad del mismo principio activo, en la misma forma farmacéutica. por ejemplo, la misma sal o éster de la especie terapéutica, en la misma forma farmacéutica, pero que no necesariamente contienen los mismos ingredientes inactivos, y que reúnen idénticos estándares de identidad, potencia, calidad y pureza y, cuando es aplicable, uniformidad de contenido, tiempo de desintegración y/o velocidad de: disolución
- 19. ALTERNATIVAS FARMACEUTICAS productos que contienen idéntica especie terapéutica o su precursor, pero no necesariamente en la misma cantidad o forma farmacéutica o la misma sal o éster. Cada producto, en forma individual, reúne los estándares de identidad, potencia, calidad y pureza y, cuando es aplicable, uniformidad de contenido, tiempo de desintegración y/o velocidad de disolución. de acuerdo a esta definición, suspensiones de palmitato o de estearato de cloranfenicol son consideradas alternativas farmacéuticas, así corno también lo son cápsulas de 250 mg de ampicilina con cápsulas de 500 mg de este mismo antibiótico.
- 20. la equivalencia farmacéutica no necesariamente implica equivalencia terapéutica, ya que diferencias en los excipientes o en el proceso de elaboración, por ejemplo, pueden determinar disparidades en el comportamiento de los productos. Es decir que pueden ser efectivos pero no son intercambiables dos especialidades medicinales son bioequivalentes cuando siendo equivalentes farmacéuticos o alternativas farmacéuticas sus biodisponibilidades, después de la administración de las dosis, son semejantes en tal grado, que puede esperarse que sus efectos sean esencialmente los mismos.
- 21. LIBERACIÓN Fases: –Disgregación: paso de formas sólidas a partículas más pequeñas. –Disolución: paso de las formas sólidas a solución. Es el paso con mayor transcendencia en su posterior absorción. –Difusión: paso del fco disuelto a través del fluido.
- 22. Factores que afectan a la velocidad de disolución: –Solubilidad del fármaco. La solubilidad es mayor si: •Amorfo------>Cristalino •Anhidro------->Hidratado •Metaestable------->Estable –Tamaño de partícula: tamaño de partícula velocidad de disolución –Viscosidad: viscosidad disminuye la velocidad de disolución –Temperatura: Temperatura aumenta velocidad de disolución –Agitación: la agitación aumenta la velocidad de disolución LIBERACIÓN
- 23. MODULACIÓN DE LA DISOLUCIÓN LIBERACIÓN 1.Formación de sales: a. Aumentan la velocidad de disolución: sales sódicas, potásicas, clorhidratos o sulfatos. b. Disminuyen la velocidad de disolución: pamoatos. 2.Formación de ésteres (vía parenteral): a. Aumento de la lipofilia: formas retard. b. Aumento hidrosolubilidad: introducción del grupo fosfato en corticoides (Ej. Metilprednisolona-P Urbason ®). 3.Formación de complejos: a. Disminución solubilidad: formas retard. Ej: Insulina-Zn-protamina. b. Aumento solubilidad. Ej: teofilina-etilendiamina (aminofilina). 4.Adición de tensioactivos: aumenta la solubilidad y velocidad de disolución de medicamentos lipófilos.
- 24. ABSORCIÓNABSORCIÓN La absorción sistémica de un fármaco depende de : 1.Propiedades físico- químicas del fármaco. 2.Anatomía y fisiología del lugar de absorción. 3.Forma farmacéutica La absorción sistémica de un fármaco depende de : 1.Propiedades físico- químicas del fármaco. 2.Anatomía y fisiología del lugar de absorción. 3.Forma farmacéutica Es el paso del fármaco desde su lugar de administración al torrente sanguíneo
- 25. • La mayoría de los fcos son ácidos o bases débiles y cuando se hallan en disolución se encuentran parcialmente ionizados, existiendo un equilibrio entre la fracción ionizada y no ionizada. • El pH del entorno del fco influencia su absorción, debido a su capacidad para ionizar sus moléculas. ABSORCIÓNABSORCIÓN PROPIEDADES FÍSICO-QUÍMICAS DEL FCO Las formas ionizadas: son hidrosoluble y difunden mal. Las formas no ionizadas: es liposoluble y se absorben con facilidad mediante difusión simple.
- 26. ADMINISTRACIÓN POR VÍA ORAL ABSORCIÓNABSORCIÓN Los fármacos se absorben principalmente en intestino delgado. Gran superficie de absorción •Elevado flujo sanguíneo •Presencia de bilis (tensioactivo) •Mecanismos de transporte activo Medicamentos de carácter ácido: Intestino delgado>estómago>colon Medicamentos de carácter básico: Intestino delgado>colon>estómago
- 27. ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN • VACIADO GÁSTRICO: Condiciona el periodo de latencia previo a la absorción de los fármacos. Influye en la biodisponibilidad en velocidad. • Factores que modifican el vaciado gástrico: ADMINISTRACIÓN POR VÍA ORAL 1. Volumen de alimento: Mayor volumen menor velocidad de vaciado. 2. Consistencia del contenido gástrico: líquidos>semisólidos>sólidos. 3. Tª del alimento: frío>caliente. 4. pH: valores de pH extremos inhiben el vaciado gástrico. 5. Composición de la dieta: menor vaciado Lípidos>proteínas>glúcidos 6. Medicamentos a)Activan el vaciado: colinérgicos; procinéticos, guanetidina y antiácidos (ricos en Mg). b)Inhiben el vaciado: anticolinérgicos, opiáceos, isoniazida, cloroquina, alcohol y antiácidos (ricos en Al).
- 28. ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN ADMINISTRACIÓN POR VÍA ORAL MOTILIDAD INTESTINAL: influye sobre la biodisponibilidad (BD) en magnitud. •Un vaciado intestinal rápido disminuye la biodisponibilidad en magnitud.
- 29. ADMINISTRACIÓN POR VÍA SUBLINGUAL ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN La mucosa sublingual está muy vascularizada: rápida velocidad de absorción. Ausencia de efecto de primer paso. Medicamentos: –Nitratos anginosos: tto crisis angina de pecho. –Antagonista Ca: tto crisis hipertensivas. –Opiáceos: dolor intenso. –Benzodiacepinas: ataque de ansiedad.
- 30. ADMINISTRACIÓN POR VÍA INTRAVASCULAR ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN •No hay fase de absorción. •100% de biodisponibilidad y mínima variabilidad interindividual. •Útil en fármacos que se degradan rápidamente. La vía intravenosa sólo permite soluciones acuosas. Excepciones: –Emulsiones lipídicas para nutrición parenteral. –Vitamina K (solución oleosa) –Anfotericina B (liposomas). –Ciclosporina (solución oleosa, emulsión lipídica)
- 31. ADMINISTRACIÓN POR VÍA INTRAVASCULAR ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN Métodos de administración: –Bolus: para alcanzar la concentración plasmática deseada rápidamente. –Perfusión: para mantener los niveles plasmáticos en el rango terapéutico. •Contínua (24h). Ej: Vancomicina •Corta (30-60 minutos). Ej: analgésicos.
- 32. ADMÓN POR VÍA INTRAMUSCULAR Y SUBCUTÁNEA ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN INTRAMUSCULAR •Absorción rápida con soluciones acuosas. •Preparados depot o liberación sostenida. Ej: Penicilina. SUBCUTÁNEA •Parecida a la vía i.m. sólo que absorción más lenta y menor volumen de inyectable. Ej: Insulina. Dependen del flujo sanguíneo y del tamaño de la partícula depositada
- 33. ADMINISTRACIÓN POR VÍA RECTAL ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN Factores que influyen en la absorción 1. Superficie disponible de absorción: pequeña, de ahí su bajo rendimiento (los enemas se absorben más rápidamente). 2. Lipofilia del principio activo: los fcos lipófilos se absorben más rápidamente. 3. Vehículo: utilizar bases de supositorios de polaridad contraria a la del fco. La absorción es más lenta que la gastrointestinal (normalmente) Medicamentos •AINE •Benzodiazepinas •Cuando existe riesgo de vómito: –Metoclopramida –Tietilperazina –Ergotamina
- 34. ADMINISTRACIÓN POR VÍA NASAL ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN Es una vía de administración alternativa a la parenteral en aquellos fcos cuya admon oral no es posible (péptidos). Ej: –Calcitonina, desmopresina, oxitocina, agonistas de la GnRH. •Acción local: vasoconstrictores (descongestión nasal, antialérgicos, antiinfecciosos.
- 35. ADMINISTRACIÓN POR VÍA PULMONAR ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN Gran superficie, alta permeabilidad al agua, gases y sustancias lipófilas. Las células alveolares poseen actividad metabólica (metabolismo presistémico). Factores que influyen en la absorción 1. Carga eléctrica: partículas cargadas en nariz y fosas nasales. 2. Tamaño: •2-10 μm: región traqueobronquial •0,5-2 μm: zona respiratoria •< 0,5 μm: eliminados con el aire espirado. Tamaño óptimo para un aerosol: 3-6 μm Inhibidores de la degranulación: cromoglicato •Corticosteroides: budesonida •Agonistas β- adrenérgicos: salbutamol. •Anticolinérgicos: ipratropio. •Mucolíticos.
- 36. ADMINISTRACIÓN POR VÍA OCULAR ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN Para principios activos que deben actuar a nivel local. •La córnea constituye una barrera biológica para la absorción de los fármacos. •El fármaco debe presentar cierta lipofilia pero con un mínimo de hidrosolubilidad para que pueda difundir por el estroma. •Fármacos: antiinflamatorios, antiinfecciosos, tratamientos glaucoma.
- 37. ADMINISTRACIÓN POR VÍA TRANSDÉRMICA ANATOMÍA Y FISIOLOGÍA DEL LUGAR DE ABSORCIÓN Permite el uso de fcos con un estrecho rango terapéutico, evitan la degradación a pH gástrico y su administración puede interrumpirse de manera inmediata. •Fármacos que puede administrarse por esta vía: –Bajo peso molecular –Lipofilia intermedia –Elevada potencia –Semivida de eliminación corta 1.Opiáceos: dolor crónico 2.Estrógenos: Terapia hormonal sustitutiva. 3.Nicotina 4.Nitratos: profilaxis angina de pecho 5.Clonidina: tto hipertensión. 6.Escopolamina: tto cinetosis. 7.Anticonceptivos hormonales
- 38. Efectos que conducen a una pérdida de biodisponibilidad Efectos que conducen a una pérdida de biodisponibilidad 1.Pérdida de absorbabilidad: a.Pérdida del medicamento inalterado: formulación incorrecta, formación de complejos... b.Descomposición no metabólica en el tracto gastrointestinal (efecto del pH). c.Metabolismo intestinal local: enzimas y microflora intestinal (ciclos enteropáticos) 2.Efecto de primer paso (eliminación presistémica): a.Metabolismo hepático b.Secreción activa en la mucosa intestinal.
- 39. EFECTO DE PRIMER PASO Pérdida de fármaco por metabolismo del mismo antes de llegar a la circulación sistémica. •El efecto de primer paso más importante es el hepático aunque también existe intestinal, pulmonar o cutáneo. •Fcos con efecto de 1er paso hepático: –Antidepresivos tricíclicos –Β-bloqueantes –Nitratos anginosos –Sumatriptán Administrar dosis oral más alta con respecto a la vía parenteral. Ej: Sumatriptan oral 50 mg Sumatriptan subcutáneo 6 mg
- 40. El efecto de la comida sobre la absorción de fármacos •Generalmente disminuye la velocidad de absorción o la cantidad total absorbida (biodisponibilidad). •Algunos medicamentos necesitan el pH de la fase de digestión para absorberse bien ejm griseofulvina , saquinavir , .... •Generalmente disminuye la velocidad de absorción o la cantidad total absorbida (biodisponibilidad). •Algunos medicamentos necesitan el pH de la fase de digestión para absorberse bien ejm griseofulvina , saquinavir , ....
- 41. El efecto de la comida sobre la absorción de fármacos El efecto de la comida sobre la absorción de fármacos Disminuye Retrasa No cambia Aumenta AAS Amoxicilina Clorpropamida Carbamazepina Amoxicilina AAS Diazepam Clorotiazida Ciprofloxacino Cimetidina Digoxina Dicumarol Eritromicina Digoxina Glibenclamida Fenitoína Isoniazida Eritromicina Metronidazol Griseofulvina Ketoconazol Furosemida Prednisona Hidralazina Levodopa Paracetamol Sulfamidas Litio Rifampicina Potasio Bendroflumetiazida Nitrofurantoina Teofilina Teofilina Tiouracilo Propoxifeno Tetraciclina Valproato tolbutamida Propranolol
- 42. Los estados hipovolemicos que reducen el flujo sanguíneo esplénico enlentecen la absorción de los medicamentos. Factores que influyen en la absorción de fármacos Los estados migrañosos o medicamentos como los anti colinérgicos(atropina,homatropina) puede enlentecer los movimientos intestinales e influir en la absorción Un transito intestinal demasiado rápido también influye en la absorción.
- 43. Distribución El movimiento del medicamento desde la sangre hacia los órganos en los que debe actuar y a los órganos que lo van a eliminar.
- 44. MODELOS FARMACOCINÉTICOS MODELO MONOCOMPARTIMIENTAL se asume que después de la administración de la dosis de forma IV, el fármaco se distribuye inmediatamente en un compartimiento. Este compartimiento se comporta como si fuera acuoso. Si suponemos que el fármaco después de administrarse sólo va a sangre y no puede superar el endotelio capilar, el fármaco sólo se encuentra en la sangre. Si el fármaco puede atravesar el endotelio capilar y llegar al líquido intersticial, el compartimiento es la sangre y el líquido intersticial. Si el fármaco puede distribuirse uniformemente por todos los tejidos del organismo inmediatamente, el comportamiento de este organismo es todo el organismo. Como el fármaco se distribuye uniformemente por todo este compartimiento, la concentración de fármaco en este compartimiento siempre será la misma.
- 45. Modelo bicompartimiental un compartimento periférico (compartimento 2) que agrupa aquellos órganos y tejidos donde se produce un retraso en la distribución del fármaco. considera el organismo dividido en dos compartimentos de distribución. Uno central (compartimento 1) que agrupa el plasma y los tejidos fuertemente irrigados del organismo y donde se asume una distribución homogénea e instantánea del fármaco. MODELOS FARMACOCINÉTICOS forma rápida más lentamente La velocidad de entrada en el compartimiento periférico es bastante lenta
- 46. Modelo tricompartimiental dos compartimentos periféricos, accesible (compartimento 2) y profundo (compartimento 3) se utiliza para fármacos que se caracterizan por presentar una distribución muy amplia en el organismo un compartimento central (compartimento 1) que agrupa el plasma y los tejidos fuertemente irrigados del organismo y donde se asume una distribución homogénea e instantánea del fármaco. MODELOS FARMACOCINÉTICOS forma rápida Rápido y lento
- 47. Distribución del FármacoDistribución del Fármaco Sólo la fracción de fármaco que no se encuentra unida a proteínas plasmáticas puede atravesar las membranas biológicas y en consecuencia puede: • unirse a los receptores celulares • distribuirse por los tejidos corporales • sufrir reacciones metabólicas • ser filtrada y excretada por el riñón
- 48. Tejido adiposo y fármacos • Los fármacos liposolubles pasarán al tejido adiposo. • La distribución de fármacos lipófilos a la grasa puede hacer necesaria la administración de un “bolo” inicial de fármaco más grande para alcanzar el efecto deseado. • Si el fármaco se deposita en la grasa en grandes cantidades puede que se requiera un tiempo más largo para conseguir su eliminación del cuerpo. • La distribución de fármacos lipófilos será diferente en pacientes delgados y en pacientes obesos.
- 49. Factores que afectan la Distribución Son múltiples los factores que la determinan, pero pueden resumirse en los tres siguientes: •Volúmenes Físicos del organismo •la Tasa de Extracción • la Unión a Proteínas Plasmáticas y/o Tisulares
- 50. VOLÚMENES FÍSICOS DEL ORGANISMO •Este aspecto implica el considerar a cada espacio volumétrico del organismo como un “solvente” para los fármacos que representan los respectivos solutos. Factores que afectan la Distribución
- 51. Compartimiento y Volumen (%) Ejemplos Líquido corporal total (60%) Moléculas Hidrosolubles pequeñas Líquido extracelular (20%) Moléculas hidrosolubles grandes Sangre (8%) Moléculas grandes de alta UPP Plasma (4%) Ídem Grasa (20 - 35%) Moléculas Liposolubles Hueso (7%) Ciertos Iones Compartimiento y Volumen (%) Ejemplos Líquido corporal total (60%) Moléculas Hidrosolubles pequeñas Líquido extracelular (20%) Moléculas hidrosolubles grandes Sangre (8%) Moléculas grandes de alta UPP Plasma (4%) Ídem Grasa (20 - 35%) Moléculas Liposolubles Hueso (7%) Ciertos Iones
- 52. TASA DE EXTRACCIÓN •Se refiere a la proporción del fármaco que es retirado de la circulación por cada órgano, una vez que el flujo sanguíneo lo haya hecho pasar a través de dicho órgano. Depende de muy diversos factores, todos relacionados con la transferencia de drogas: Factores que afectan la Distribución 1. Depende de las Características Físicas y Químicas del Fármaco: - Liposolubilidad - Tamaño molecular - pKa de drogas ionizables
- 53. TASA DE EXTRACCIÓN Factores que afectan la Distribución Redistribución: Este término se refiere a la remoción de la droga del tejido al cual se había distribuido primariamente (más irrigado), para pasar a otros de menor irrigación pero mayor afinidad. 2. Depende de la tasa de perfusión tisular, como medida del “acceso” del fármaco a cada tejido. 2. Depende de la tasa de perfusión tisular, como medida del “acceso” del fármaco a cada tejido.
- 54. 3. Depende del Gradiente de Concentración 4. Depende de la superficie de intercambio 5. Depende de la tasa de permeabilidad de lechos vasculares 6. Depende de la presencia de Barreras: Las “barreras” en el organismo generalmente denotan mecanismos, usualmente vasculares, por medio de los cuales ciertos tejidos permiten solo el paso selectivo de ciertas moléculas. Entre estas barreras se encuentran la hematoencefálica, la placentaria, la hematoocular, la hematotesticular y la barrera plasma - líquido sinovial TASA DE EXTRACCIÓN Factores que afectan la Distribución
- 55. • Las proteínas en general (y las plasmáticas en particular: albúmina, glucoproteínas, lipoproteínas) exhiben grupos funcionales potencialmente capaces de interactuar con sustancias presentes en ese medio, incluyendo fármacos administrados. Factores que afectan la Distribución UNIÓN A PROTEÍNAS
- 56. Barrera hematoencefálica (BHE) La permeabilidad capilar en el SNC disminuye por: • íntima unión entre las células endoteliales de los capilares • contactos entre la membrana basal del endotelio capilar y prolongaciones de los astrocitos (células del tejido conectivo glial) •Los fármacos pueden llegar al SNC por 2 vías: circulación capilar líquido cefalorraquídeo (formación en plexos coroideos de los ventrículos laterales y 3er ventrículo
- 57. Barrera hematoencefálica (BHE) La diferencia es más cuantitativa que cualitativa: • intoxicaciones por organosfosforados (insecticidas y gases de guerra), muy liposolubles. •En ciertas áreas hay mejor penetración por muy buena irrigación y/o capilares muy permeables: •Barrera hematoencefálica (BHE) • área posterior del techo del 4º ventrículo (ZQR) • glándula pineal • lóbulo posterior de la hipófisis • cresta supraóptica • tubérculo intercolumnar Mayor paso de sustancias cuando las meninges están inflamadas, e.g. penicilinas.
- 58. “Barrera” placentaria Transporte de la madre al feto y del feto a la madre a través de la placenta: • funciones nutritivas y excretoras • barrera al paso de gérmenes, diversas sustancias tóxicas y componentes antigénicos •considerar al feto como receptor potencial de fármacos administrados a la madre: nihilismo terap.
- 59. Los órganos que reciben mayor cantidad de fármaco post-absorción por su abundante riego, son: •Corazón. •Hígado. •Riñones. •Encéfalo. •Otros. Y tarda en llegar y alcanzar un equilibrio dinámico en: •Músculos. •Vísceras. •Piel. •Grasa.
- 60. DISTRIBUCION El fármaco puede viajar: • Disuelto en el plasma. • En el interior de determinadas células (Eritrocito- Fe). • Unido a proteínas plasmáticas (F-P): Albúmina. Fármaco + Proteína = F-P •Importante: Solo la fracción libre es farmacológicamente activa. • Solo la fracción no unida a proteína puede salir del territorio vascular y actuar.
- 61. DISTRIBUCION Volumen de Distribución: Volumen que debería ocupar el fármaco para que en cada sitio del organismo su concentración sea equivalente a su concentración en la sangre. Es el espacio disponible que existe en el organismo para que el fármaco lo ocupe. Es un espacio teórico o virtual.
- 62. VD= cantidad de fármaco en el organismo = Lts concentración de fármaco en la sangre Este volumen de distribución relaciona: cantidad de fármaco administrado (dosis) y cantidad de fármaco en la sangre. •Por lo tanto, si VD es alto, va a estar más distribuido y su unión a proteínas plasmáticas será baja. • Por el contrario, si su unión a proteínas plasmáticas es alta, estará menos distribuido y su VD será bajo. DISTRIBUCION
- 63. METABOLISMOMETABOLISMO Cambios bioquímicos producidos en el organismo por los cuales el fármaco se convierte en una forma más fácilmente eliminable. Puede ocurrir en 1 ó 2 fases: Fase I o Fase de Inactivación: Se altera su estructura química. Oxido-reducción. Hidrólisis. descarboxilación. Se forma un metabolito el cual puede ser eliminado o pasar a la Fase II. Fase II o Fase de Conjugación: El fármaco se acopla a un sustrato endógeno (ácido glucurónico, ácido acético, ácido sulfúrico, etc.) aumentando así el tamaño de la molécula, con lo cual el fármaco se inactiva y se facilita su excreción
- 64. METABOLISMO Puede ocurrir en cualquier órgano (pulmones, riñones, plasma, intestino, placenta, SNC, etc.). Existen fármacos que absorbidos por vía digestiva pueden metabolizarse en el tubo digestivo y alterar su estructura. No solo las enzimas del tubo digestivo pueden metabolizar al fármaco, sino también la flora bacteriana. El fármaco también puede metabolizarse en la sangre por proteínas hidrolasas plasmáticas. La metabolización también puede tener lugar en el propio órgano blanco. En el SNC las neuronas poseen enzimas encargadas de la metabolización de neurotransmisores que servirán para metabolizar al fármaco.
- 65. Factores que pueden modificar la metabolización: Fisiológicos: •Edad: en RN metabolismo no desarrollado.en ancianos déficit enzimático. •Sexo: Hombre > Mujer. •Embarazo: menor metabolización, puede existir toxicidad sobre el feto y la madre. •Genéticos: hay personas que no metabolizan ciertos fármacos. •Patológicos: ej.: insuficiencia hepática. •Yatrógenos: un fármaco puede afectar la metabolización del otro activando o inhibiendo dicha metabolización. METABOLISMO
- 67. ExcreciónExcreción La excreción de fármacos puede definirse, de manera general, como el proceso de remoción del fármaco y/o de sus metabolitos desde el organismo hacia el exterior, sin embargo, en el contexto de la eliminación de fármacos, la excreción de fármacos se definiría solo como el proceso de remoción del fármaco inalterado, toda vez que una droga cualquiera también puede considerarse como eliminada si se ha convertido en una molécula diferente por medio de la biotransformación.
- 68. La excreción puede darse por diversas vías, incluyendo la renal, la hepática, la pulmonar, etc., de las cuales es la primera, con mucho, la más importante. ExcreciónExcreción Al proceso de eliminar (por cualquier medio) una droga de un volumen dado de plasma, se le conoce como Depuración y se estudia luego con más detalle.
- 69. EXCRECIÓN RENAL Es la vía de eliminación más importante después de la vía hepática (metabolismo). Incluye procesos positivos y negativos propios de la fisiología normal del riñón, cuya suma algebraica genera la eliminación renal neta. ExcreciónExcreción
- 70. EXCRECIÓN HEPÁTICA O BILIAR: •Sigue en importancia a la excreción renal. La excreción se produce por paso del fármaco a la bilis y por ende, al contenido fecal definitivo, por diversos procesos de transporte. •En lugar de eliminarse, las sustancias así llevadas a la luz intestinal pueden llegar a ser reabsorbidas desde la mucosa, en el proceso de circulación enterohepática. •En realidad, la mayor parte de los metabolitos generados por biotransformación hepática se liberan a la sangre, desde la cual se eliminan gracias a la excreción renal. ExcreciónExcreción
- 71. OTRAS VÍAS DE EXCRECIÓN: •Otras vías, de menor importancia, incluyen la salival, la gastrointestinal (desde la mucosa del tracto hacia la luz), la cutánea, la lagrimal y al genital. Son de baja importancia como procesos de eliminación, aunque en algunos casos, como con la excreción salival, puede utilizarse para mediciones de niveles del fármaco que pueden tener buena correlación con los niveles plasmáticos. •En el caso de la eliminación cutánea se incluye no solo la piel sino también las uñas y el pelo, lo que tiene valor toxicológico (acumulación tiempo - dependiente de tóxicos) y valor terapéutico (acumulación de ciertos fármacos, como los antimicóticos). ExcreciónExcreción
- 72. Secreción lácteaSecreción lácteaSecreción lácteaSecreción láctea • Es importantes de tomar en cuenta debido al organismo inmaduro del recién nacido • La droga secretada se encuentra fundamentalmente en la fase lipídica de la leche materna. • pH de la leche materna oscila de 6,2-6,8 • Las drogas de carácter básico sufren atrapamiento iónico: morfina, codeína, cafeína, eritromicina
- 73. • La Nicotina esta presente en la leche en concentraciones entre 1,5 a 3,0 veces la concentración simultanea del plasma materno. • Los ansiolíticos, antidepresivos, y neurolépticos aparecen en concentraciones bajas generalmente con una relación de leche a plasma de 0.5-1.0 en la leche después de la ingestión materna. Secreción lácteaSecreción lácteaSecreción lácteaSecreción láctea
- 74. Drogas citotóxicas que pueden interferir con elDrogas citotóxicas que pueden interferir con el metabolismo celular del infante que amamantametabolismo celular del infante que amamanta
- 75. Abuso de drogas con efectos adversos en el infante durante la lactanciaAbuso de drogas con efectos adversos en el infante durante la lactancia
- 76. SecreciónSecreción salivalsalival • El volumen diario secretado oscila entre 1 y 1.5 litros. • El pH salivar es en promedio de 7.0 (6.0 a 7.4). • No se considera como un verdadero proceso de eliminación. • Ocurre excreción de metales pesados como plomo y mercurio, así como de otras sustancias como yodo y tiocianato.