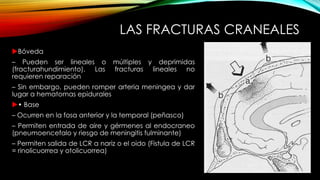
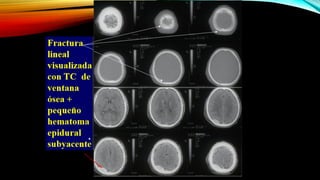
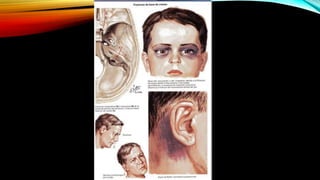
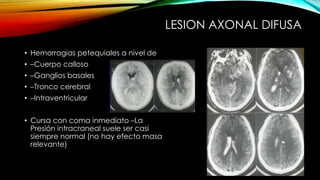
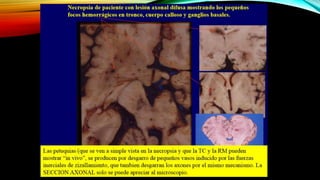
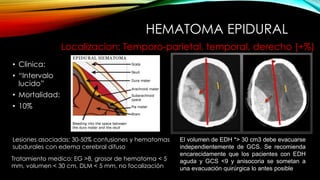
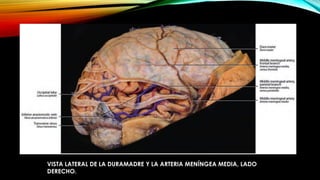
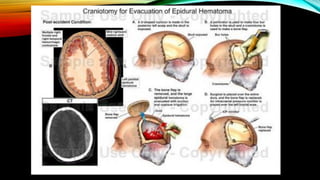
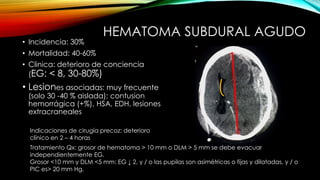
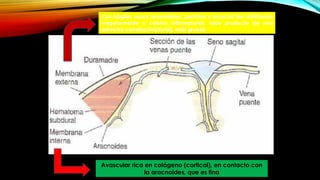
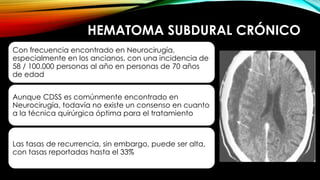
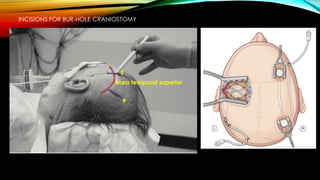
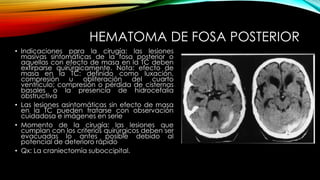
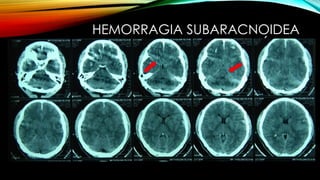
El documento proporciona información general sobre traumatismo craneoencefálico, incluyendo clasificaciones de gravedad, tipos de lesiones como hematomas y fracturas, y lineamientos para el manejo médico y quirúrgico dependiendo de la gravedad de la lesión. Además, describe estudios como DECRA y RESCUEicp que evalúan la efectividad de la craniectomía descompresiva en el tratamiento de pacientes con traumatismo craneoencefálico grave





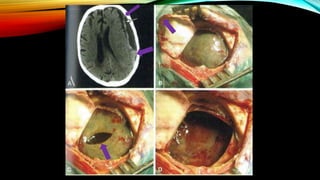

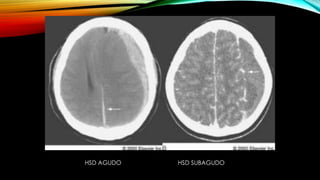
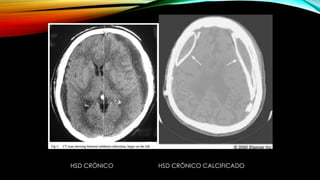
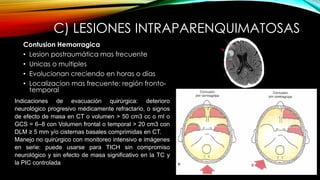















![PARTICIPANTES:
EDAD 10-65 años, ICT con TAC cerebral
anormal, con PIC >25mmHg x 1 a 12 horas
EXCLUYERON:
- Pupilas arreactivas y midriaticas.
- Diastesis hemorragica.
- Lesion de mal pronostico
PCO2: 35-38
PCO2: 30-34
Normotermia
Normoglicemia
PPC>60mmHg
No < 34°
MAYOR DETERIORO
4-6 horas
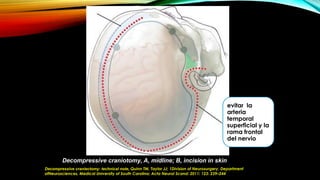
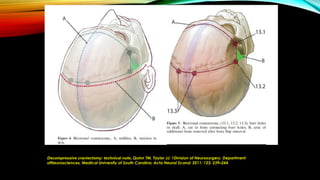
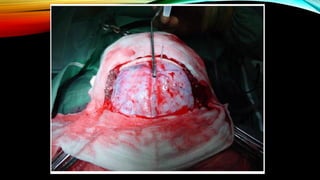
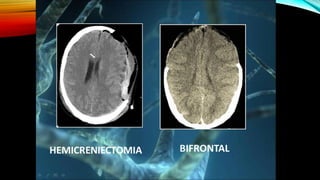
Unilateral: Hemicraniectomia FTP
Bilateral: Craniectomia Bifrontal
17h tiopental
Bolo + 4-8mg/kg/h
DOBLE CIEGO: X TELEFONIA
La etapa inicial (etapa 1) incluye sedación, analgesia, y elevación
de la cabeza; parálisis neuromuscular era opcional. Otros objetivos
incluyen una presión de perfusión cerebral (la diferencia entre la presión
arterial media y la presión intracraneal) de más de 60 mm Hg, la
normotermia, la normoglucemia, hipocapnia leve (presión parcial de
dióxido de carbono arterial [PaCO2], 4,5 a 5,0 kPa [34 a 38 mm Hg]), y la
oxigenación adecuada (saturación de oxígeno,> 97%)
La etapa 2 incluyen derivación ventricular (en caso de un drenaje
ventricular externo ya no se había insertado para la monitorización
intracraneal a la presión), aumento farmacológico de la presión arterial,
la osmoterapia, hipocapnia moderada (PaCO2, 4,0 a 4,5 kPa [30 a 34 mm
Hg]), y la hipotermia terapéutica (no <34 ° C).](https://image.slidesharecdn.com/3-230217133011-28b73b19/85/3-TRAUMATISMO-CRANEO-ENCEFALICO-pdf-48-320.jpg)




