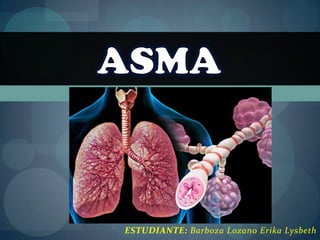
El documento describe la enfermedad del asma. Se ha incrementado su prevalencia en los últimos 30 años, afectando a entre el 10-15% de la población. Es más común en hombres y niños. Los síntomas incluyen sibilancias, disnea y tos no productiva. Se clasifica la gravedad y los tratamientos incluyen broncodilatadores, corticoesteroides y educación al paciente.