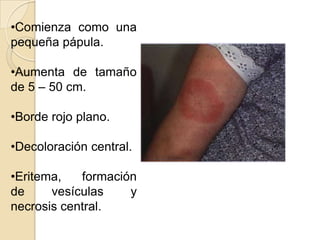
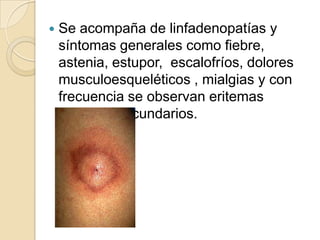
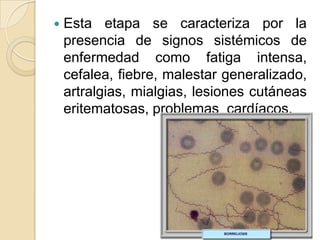
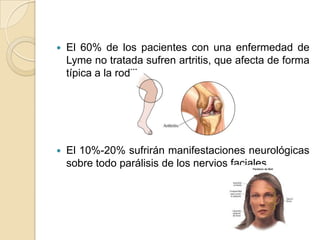
Borrelia burgdorferi es una espiroqueta gram negativa móvil que causa la enfermedad de Lyme. Se transmite a través de la picadura de garrapatas del género Ixodes. La infección inicial causa una lesión cutánea llamada eritema migratorio, que puede propagarse a través del torrente sanguíneo y causar síntomas sistémicos como fiebre, dolor de articulaciones y problemas neurológicos y cardíacos si no se trata. El tratamiento incluye antibióticos como la tetrac