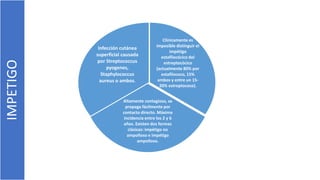
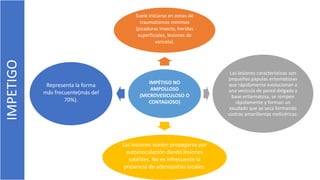
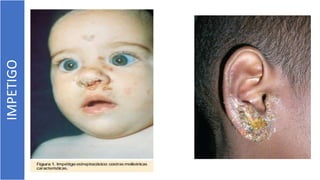
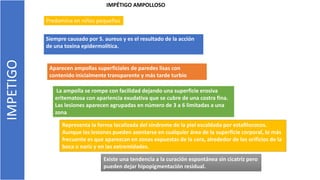
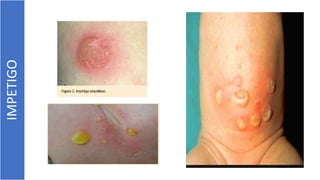
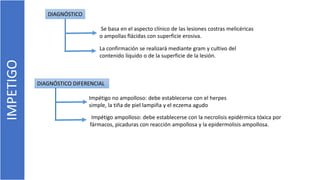
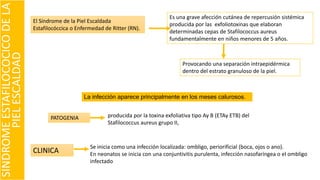
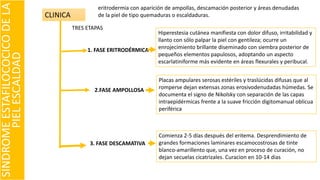
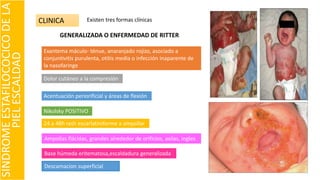
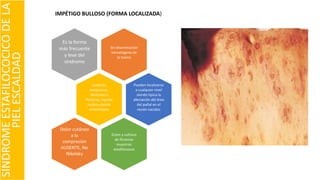
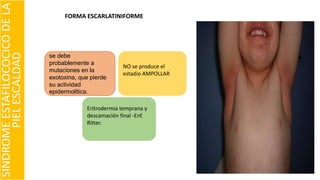
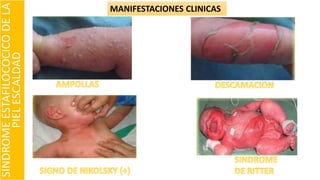
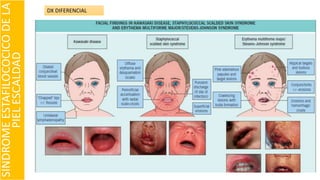
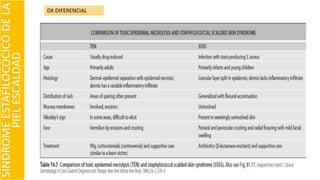
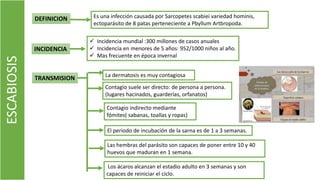
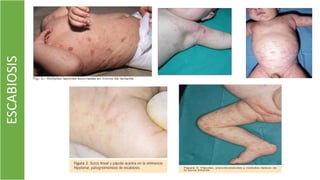
El documento describe el impétigo, una infección cutánea superficial causada principalmente por estafilococos y estreptococos. Existen dos formas clásicas: impétigo no ampolloso e impétigo ampolloso. El impétigo no ampolloso se caracteriza por pequeñas vesículas que evolucionan a costras amarillentas, mientras que el impétigo ampolloso presenta ampollas flácidas con contenido turbio. El diagnóstico se basa en el aspecto clínico de las lesiones, aunque la confirmación