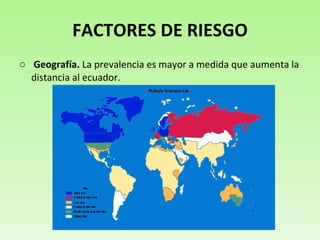
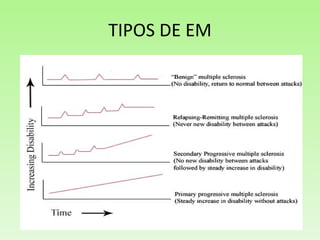
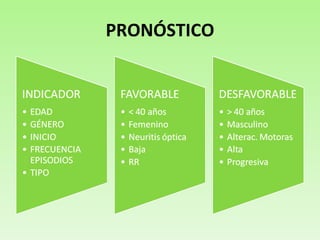
El documento resume la esclerosis múltiple (EM), una enfermedad del sistema nervioso central que afecta principalmente a adultos jóvenes. La EM puede presentarse de varias formas, desde leve a progresiva, y sus síntomas incluyen entumecimiento, debilidad y problemas de visión. No tiene cura, pero los tratamientos como los interferones y el glatirámero pueden reducir las recaídas y la progresión de la enfermedad en algunos pacientes. El documento también describe factores de riesgo, causas, diagn