Genu valgo y genu varo.pptxFSFETERTETETETET
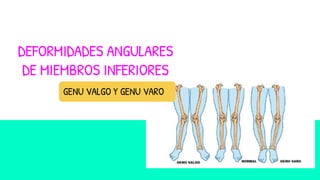
- 1. DEFORMIDADES ANGULARES DE MIEMBROS INFERIORES GENU VALGO Y GENU VARO
- 2. GENU VALGO
- 3. Fisiología de la rodilla ● Al nacimiento: Se caracteriza por un genu varo simétrico asociado a torsión tibial interna. Entre los 18 y 36 meses de vida: Se produce una corrección progresiva del varo hasta lograr que el ángulo muslo pierna sea neutro. ● Entre los 36 y 48 meses de vida: Se produce una alineación en valgo simétrica ● Entre los 4 y 7 años de vida: Disminuye la alineación en valgo de manera progresiva hasta lograr la alineación normal del adulto. El genu valgo marcado es fácilmente percibido por los padres de los niños, siendo uno de los motivos de consulta más frecuentes. Es indispensable conocer la evolución normal de la conformación angular de las extremidades inferiores durante el crecimiento.
- 4. Genu valgo El término genu valgo se refiere a una conformación angular de los miembros inferiores en el plano frontal. El ángulo que se tiene en cuenta es el que se forma entre el eje del muslo y el de la pierna, con vértice en la rodilla. En el genu valgo, el ángulo tiene vértice interno y el segmento en la pierna se aleja de la línea media del cuerpo. El genu valgum no es un trastorno específico, sino más bien la expresión clínica de un número de procesos fisiológicos normales y anormales. A menudo, la deformidad que percibe es solo una exageración del normal alineamiento y finalmente se producirá su corrección espontánea. En otras ocasiones, sin embargo, la alteración en valgum de las rodillas puede estar causada por una importancia displasia ósea subyacente
- 5. Genu Valgo Fisiológico Desde el momento del nacimiento de un individuo hasta alcanzar su desarrollo completo, sus extremidades inferiores sufren una serie de transformaciones, tanto en su tamaño y morfología como por lo que respecta a su orientación en el espacio. A.- Alineación en varo, esta persistira desde que nace hasta los dos años aproximadamente B.- Gradualmente comienza a cambiar a valgo cerca de los 2 años hacia adelante. C.- Luego la alineacion valgo alcanza su mayor expresion a los 3-4 años hasta los 7 años. D.- Apartir de los 8 años hasta la edad adulta, no debe existir una alteración de los ejes de las E.I.
- 6. Evolución típica del genu valgo fisiológico infantil, incluso en casos más o menos severos como el de esta niña de casi dos años de edad. La corrección con el crecimiento es el resultado esperable
- 7. Distancia Intermaleolar (DIM) interna La distancia entre los maléolos internos se utiliza para determinar la presencia de genu valgo. Para calcularla el individuo debe estar de pie, con las rodillas en ligero contacto y los pies colocados en paralelo. Se mide en centímetros. Cuando esta distancia es menor o igual a 7.5 cm se considera normal o fisiológico Clasificación de Morley ● GRADO I: distancia intermaleolar interna menor a 2.5 cm ● GRADO II: distancia intermaleolar interna entre 2.5 y 5 cm ● GRADO III: distancia intermaleolar interna entre 5 y 7.5 cm ● GRADO IV: distancia intermaleolar interna de 7.5 cm a más Ángulo Fémoro-tibial El ángulo fémoro-tibial se forma por la intersección de los ejes diafisiarios del fémur y la tibia y es de unos 15°, en varo, en los recién nacidos. A los 18 meses las rodillas se alinean y el ángulo pasa a ser de 0°. Entre los dos y tres años se invierte a 12° en valgo, para ir corrigiéndose hasta quedar en 8° en las mujeres adultas y en 7° en los varones.
- 8. GENU VALGO PATOLÓGICO Se puede definir el genu valgum si es patológico por medio de la distancia intermaleolar (DIM)., finalmente se medirá en centímetros (cm) la distancia entre ambos maléolos internos, si la distancia es menor o igual a 7,5 cm se considera normal o fisiológico. Se puede determinar que el valgo es patológico cuando: ● Es asimétrico ● El ángulo fémoro-tibial es mayor de 10°. ● La distancia entre los maleolos internos de los tobillos es mayor de 7.5 cm. ● Torpeza para la carrera y el salto. ● Ausencia de dolor ● Frecuentemente, descenso del arco interno del pie
- 9. CAUSAS ● La hiperlaxitud ligamentosa e hipotonía muscular, cuyo origen se remonta a los años de la infancia genera problemas ortopédicos causando limitaciones en la vida adulta. ● El exceso de peso constituye una sobrecarga el aparato locomotor el cual origina problema musculoesqueléticos. ● Consolidación en valgo de fracturas de fémur o tibia ● Displasias óseas o fibrosas ● Raquitismo ● Genu valgo persistente
- 10. EVALUACIÓN ❖ Fatiga rápida. ❖ Dolor frente a la tracción o la presión. ❖ Hiperextensión del ligamento lateral interno. ❖ Sintomatología en el menisco interno. ❖ Hinchazón. ❖ Crepitación. ❖ Posible combinación con coxa valga. ❖ Escoliosis (en caso de genusvalgus unilateral). ~ Afecciones de los pies (pie valgo y plano) CUADR O CLÍNICO
- 11. PROCEDIMIENTOS DE EVALUACIÓN FÍSICO: ● Es necesario realizar un examen físico completo en el cual se aclare el tipo y grado de la deformidad y las alteraciones asociadas. Inspección: Consiste en evaluar al niño desde su entrada al consultorio. Se evalúa fundamentalmente el tipo de deformidad que presenta (varo o valgo), si hay varias características de algún trastorno musculoesquelético y la presencia de talla baja para la edad 1 Perfil rotacional: Con esto se busca si hay la presencia de algún trastorno que sirva como factor de confusión o que acentué las deformidades angulares. 2
- 12. Medición de la angulación: Se evalúa trazando una línea desde la espina iliaca anterosuperior hasta el centro de la rótula y otra desde el primer espacio interdigital hasta el centro de la rótula, este ángulo nos da el grado de varo o valgo que presenta el paciente, es importante resaltar que al realizar esta medición las rótulas deben estar dirigidas al cenit, pues las deformidades rotacionales confunden la medición. En algunos casos es muy difícil la toma de este ángulo ya sea por poca colaboración del paciente o por no tener elementos para la medición del mismo, en estos casos se toma una medida indirecta de la angulación, esta es, para el Genu varo la distancia intercondílea y para el Genu valgo la distancia intermaleolar. 3 Medición de asimetría de miembros inferiores: Se debe evaluar si hay discrepancia de longitud, la presencia de ella es un signo de alarma de enfermedad. 4
- 13. TÉCNICAS DE MEDICIÓN DE LA DEFORMIDAD DE LAS RODILLAS Se valora la distancia intermaleolar (DIM) o la distancia intercondilar (DIC), representadas por valores positivos o negativos, respectivamente, expresados en centímetros. El paciente en bipedestación con las caderas y rodillas en posición neutral. ● La DIM se mide con un centímetro entre los maléolos internos con los cóndilos femorales internos en contacto, siendo cada maléolo un límite de la medición. ● Para la DIC se valora la distancia entre los cóndilos femorales internos al tiempo que contactar los maléolos tibiales. ● Para la medición clínica del ángulo tibial femoral, se utiliza un goniómetro, tomando como reparos anatómicos las EIAS, el centro de la rótula ( dibuja con marcador su contorno y señalando su centro) y el punto medio de la articulación del tobillo ( determino por el punto medio de una línea que uniera el maléolo tibial y el maléolo peroneo a nivel de la cara anterior de tobillo), de forma tal de determinar el eje femoral por una línea imaginaria que uniera EIAS, centro de la rótula y el centro de la articulación de los tobillos. Los valora del ángulo se expresan en grados.
- 14. EVALUACIÓN CON GONIOMETRÍA Para medir el Ángulo Q el paciente permanece en decúbito supino con la extremidad inferior relajada, el examinador coloca el eje del goniómetro en el centro de la rótula con el brazo móvil sobre el fémur en dirección a la espían ilíaca anterosuperior, el brazo móvil en dirección a la tuberosidad de la tibia. El ángulo "Q”: Es el formado por una línea que va desde la Espina ilíaca antero superior (EIAS) al centro de la rótula y la línea que va desde el centro de la rótula hasta la tuberosidad anterior de la tibia y es utilizado para medir el alineamiento de las rodillas.
- 15. ★ Normalmente en hombres tiene una amplitud de 10-15° y en las mujeres 10-19°. ★ Sí el ángulo es Menor a los valores normales está relacionado a: Condromalacia y Rótula alta. ★ Sí el ángulo es Mayor a los valores normales: Disfunción femororrotuliana, Anteversión Femoral, Genu Valgo, Torsión tibial externa.
- 16. TRATAMIENTO Si el niño aún está en la fase de crecimiento, lo habitual es aplicar una técnica quirúrgica relativamente nueva, conocida como crecimiento guiado. Se implantan unos pequeños implantes (generalmente una placa con unos pequeños tornillos), que actúan guiando el crecimiento para corregir el eje de la pierna. Así, se aprovecha el propio proceso de crecimiento del niño para que las piernas se alineen de forma correcta.
- 17. Hay que mover la rodilla desde el primer día.Lo más importante en el postoperatorio es que caminen y empiecen a doblar poco a poco la rodilla desde el día uno, ya que esto facilitara mucho la recuperación. La pierna se corrige entre los 6 meses y el año. Una vez corregida la forma, las placas se retiran. ● En las niñas suele hacerse sobre los 11-12 años, teniendo en cuenta que suelen crecer hasta los 14. ● En los niños puede llevarse a cabo un poco más tarde, sobre los 13 años, porque su periodo de crecimiento es más largo (hasta los 16).
- 18. Qué pasa si el niño ya es mucho mayor Si el crecimiento del niño ya ha acabado, el tratamiento depende del grado de desviación de las rodillas que tenga. Si la desviación es muy marcada, se puede aconsejar una osteotomía, que consiste en cortar el hueso, alinearlo y que se consolide en la posición correcta. Hay diferentes sistemas: dependiendo de la gravedad del caso se puede hacer de una sola vez (con una placa por dentro) o de forma gradual (con un fijador externo, por fuera de la pierna).
- 19. GENU VARO
- 20. DEFINICIÓN Se trata de una incurvación de los miembros inferiores a convexidad externa y se encuentra su punto más extremo a nivel de las rodillas. En los casos bilaterales los miembros inferiores adoptan una forma conjunta en “O”. Genu Varo: Cuando el vértice del ángulo (Rodilla) se aleja de la línea media y los tobillos se juntan en ella.
- 21. GENU VARO FISIOLÓGICO Si los controles de medición superan los reconocidos como normales o la deformidad persiste por encima de los 36 meses, se deberá realizar un diagnóstico diferencial con patologías que produzcan un genu varo como el Raquitismo carencial de vitamina D, el Raquitismo hipofosfatémico (Síndrome de Fanconi), la enfermedad de Blount (alteración del cartílago de crecimiento interno de la tibia) generalmente unilateral, malformaciones congénitas, osteoartritis, etc Es importante saber que el niño, desde su nacimiento y hasta los 24 o 30 meses aproximadamente presenta un genu varo que debe ser considerado como fisiológico. Se controla por la separación que existe entre ambos cóndilos femorales internos y cuya medida no debe sobrepasar los 6 cm (3 o 4 dedos del examinador).
- 22. Un caso extremo de varo fisiológico a los 16 meses, a los 3 años y 4 meses de edad, el cuadro se resolvió espontáneamente.
- 23. GENU VARO PATOLÓGICO El genu varo fisiológico no merece ningún tratamiento. El genu varo patológico, sea idiopático o por causas específicas, requiere un tratamiento quirúrgico, en lo posible en la preadolescencia, mediante epifisiodesis u osteotomías de fémur, o de tibia y peroné ● Traumático ● Infeccioso ● Enfermedad de Blount ● Síndrome de Fanconi ● Tumoral ● Acondroplásico ● Metabólico
- 25. CAUSAS Dejando de lado las causas más raras (como enfermedad de Blount, polio o displasias ósea), las dos causas más frecuentes de genu varo son: – Hereditario o familiar; una tendencia en los miembros de la familia a tener las rodillas en forma de “C”, no necesariamente en todos ellos. – Postraumática: tras sufrir una fractura, por ejemplo de meseta tibial o tras una lesión meniscal o ligamentosa la pierna se deforma progresivamente en varo. Factores de riesgo que pueden afectar al normal desarrollo del niño son la obesidad infantil, pues supone una carga adicional para las rodillas, y los vicios posturales, como sentarse en el suelo en forma de W o dormir boca abajo con las piernas abierta
- 26. EVALUACIÓN ➢ El diagnóstico se suele hacer cuando el niño comienza a caminar. El defecto puede aumentar durante varios meses, para empezar a disminuir hacia el segundo año de la vida. De esta manera, al cumplir los dos o tres años suele estar corregido. ➢ Si las rodillas se ponen en situación normal puede mostrarse una rotación interna de la tibia y si los tobillos se colocan en posición de rotación normal, las rodillas quedan en rotación externa.
- 27. ➢ La angulación de tibia más frecuente, oscila entre 15 a 20 grados y rara vez es mayor. Algunas veces, la corrección espontánea no se limita a la del varo, sino que continúa en el mismo sentido hasta producir un genu- valgo discreto. ➢ En alguna rara ocasión, el varo de la tibia no llega a corregirse del todo, permaneciendo en una situación discreta que se conserva en la edad adulta. Cuando esto sucede suele observarse una incidencia familiar, que parece demostrar la existencia de un factor constitucional hereditario.
- 28. DIAGNÓSTICO EXPLORACIÓN FÍSICA Nos ayudará conocer el estado de la musculatura así como su grado de estabilidad. Una musculatura fuerte nos aporta mayor estabilidad y ayuda a aliviar la carga que deben soportar hueso, cartílago y articulaciones. ESTUDIO BIOMECÁNICO DE LA MARCHA Examina el funcionamiento y alineación de la rodilla caminando y corriendo, así como el reparto de pesos en ambas piernas. PRUEBAS DE DIAGNÓSTICO POR IMAGEN Así como por ejemplo la radiografía, resonancia magnética o ecografía. Éstas nos permiten conocer con gran exactitud el estado de las estructuras internas de la rodilla, tanto las blandas (ligamentos, tendones) como las duras (hueso, cartílago)
- 29. DIAGNÓSTICO DIFERENCIAL Cuando la enfermedad está desarrollada en toda su plenitud, el diagnóstico es fácil. Pero cuando el tratamiento ortopédico es realmente eficaz, es decir, en los dos primeros estadios, el diagnóstico tiene algunas dificultades. Se tendrá en cuenta la afectación generalizada, las pruebas de laboratorio, la diferente imagen radiográfica y que la localización en la metáfisis proximal de la tibia. La incurvación congénita de la tibia, también es típica. Se detecta en el nacimiento, las pruebas de laboratorio son normales, los cartílagos de crecimiento también son normales y se localiza selectivamente en el tercio medio-inferior.
- 30. tRATAMIENTO ★ La pronación compensadora de los pies no aconseja el uso de plantillas ortopédicas, ya que dan un apoyo más interno y perjudican con ello la corrección espontánea del varo tibial. En casos de incidencia familiar, está justificado el tratamiento inicial mediante férulas nocturnas o aparatos correctores de la marcha. ★ Hay que tener paciencia y aconsejar a los padres que también la tengan para esperar a que se resuelva espontáneamente. ★ En ninguna circunstancia se debe iniciar un tratamiento quirúrgico. Sólo excepcionalmente, pasada la edad de la corrección espontánea, es decir, hacia los cuatro o seis años, pueden indicarse unas osteotomías correctoras, situación a la que se debe llegar sólo después de un fracaso del tratamiento ortopédico.