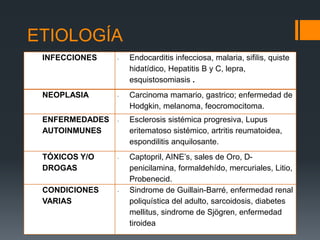
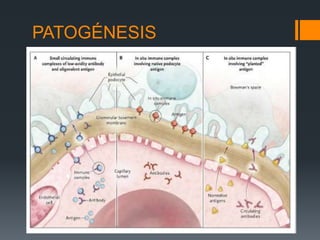
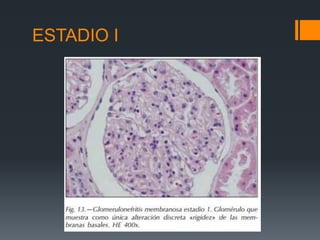
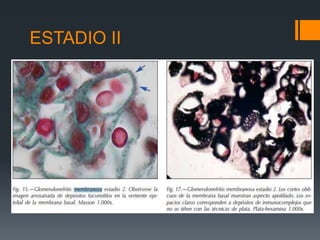
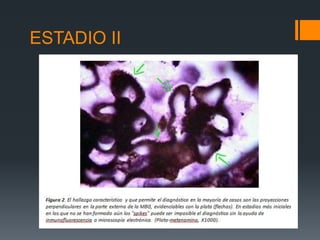
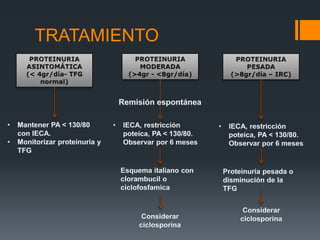
Este documento proporciona información sobre la nefropatía membranosa. Define la nefropatía membranosa como una enfermedad caracterizada por el depósito de complejos inmunes en los capilares glomerulares. Explica la epidemiología, etiología, patogénesis, manifestaciones clínicas, diagnóstico y tratamiento de la enfermedad. Describe los diferentes estadios histológicos y las opciones de tratamiento como la ciclosporina.