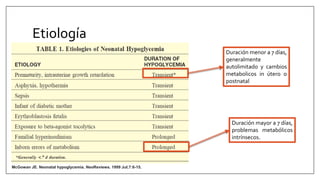
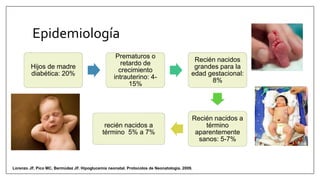
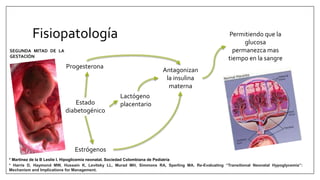
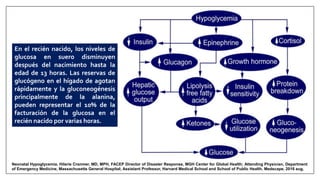
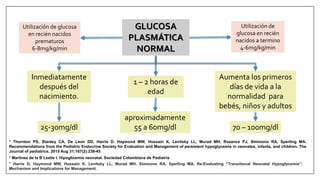
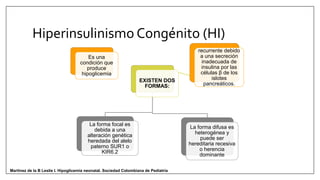
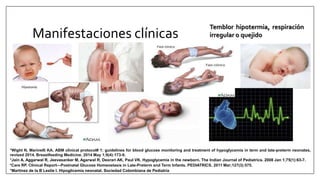
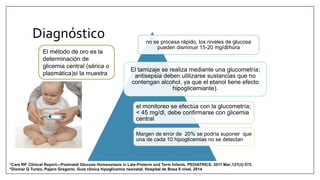
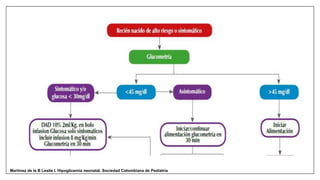
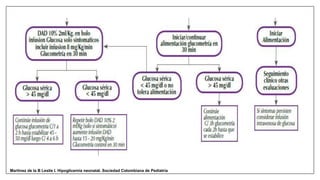
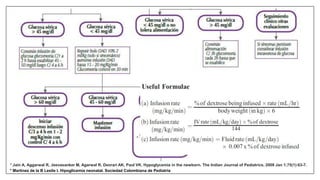
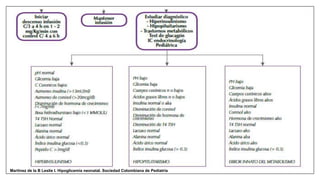
Este documento trata sobre la hipoglicemia neonatal. Define la hipoglicemia como niveles de glucosa en sangre inferiores a 45 mg/dl en recién nacidos después de las 24 horas de vida. Explica factores de riesgo como hijos de madres diabéticas, prematuros y recién nacidos pequeños para la edad gestacional. Describe la fisiopatología de la transición de los niveles de glucosa después del nacimiento y los mecanismos de regulación de la glucosa. Incluye información sobre el diagnóstico, trat