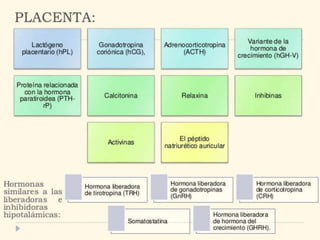
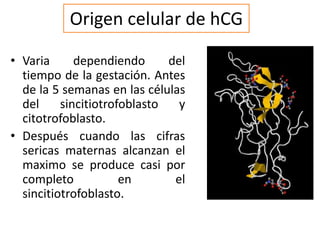
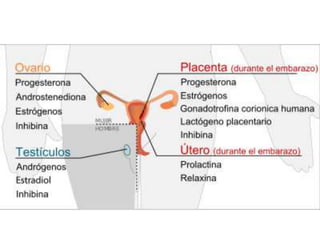
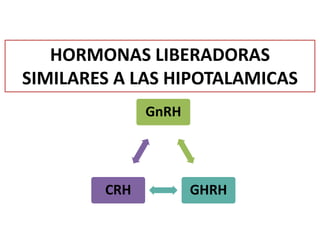
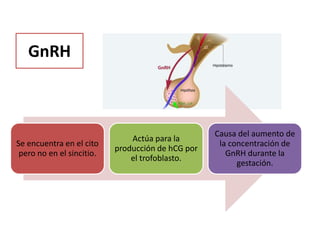
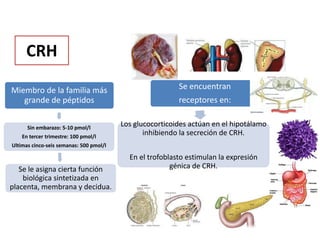
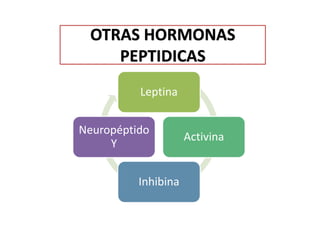
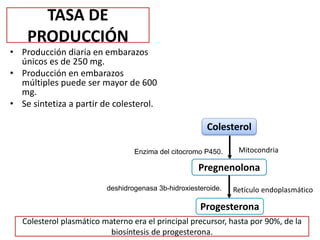
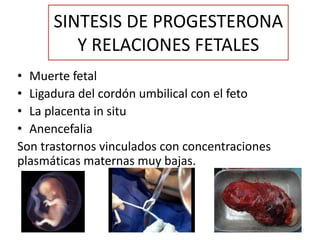
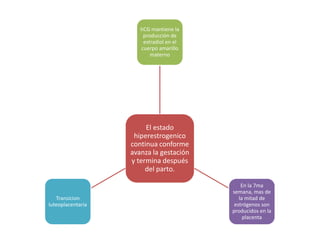
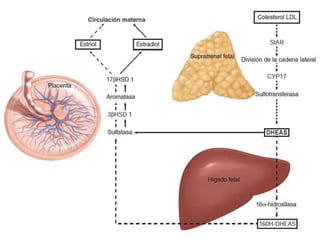
El documento resume las principales hormonas placentarias y sus funciones. La gonadotropina corionica humana (hCG) se produce en la placenta y estimula la producción de progesterona. El lactogeno placentario humano (hPL) promueve la lipólisis materna. Otras hormonas incluyen corticotropina corionica, relaxina, y proteína relacionada con la hormona paratiroidea. La placenta también produce grandes cantidades de progesterona, estrógenos y hormonas liberadoras como la gonadotrop