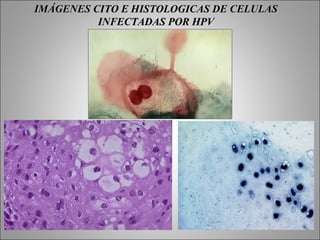
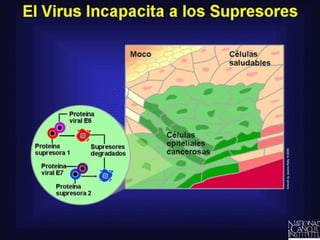
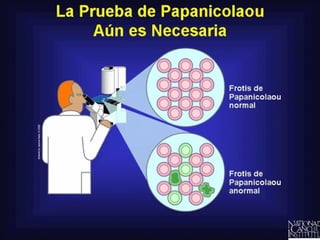
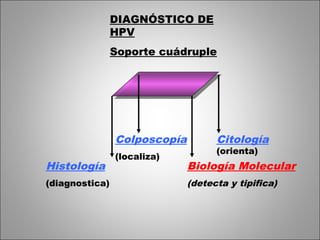
Este documento describe las características del virus del papiloma humano (VPH) y su relación con el cáncer de cuello uterino. Explica que existen más de 120 genotipos de VPH, de los cuales aproximadamente 40 infectan el tracto anogenital humano y pueden clasificarse como de alto o bajo riesgo de causar cáncer. También describe la historia natural de la infección por VPH, las lesiones que puede causar en hombres y mujeres, y los factores que influyen en el desarrollo del cáncer de c